Varizella-Zoster-Virus
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 10. April 2024Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheitserreger Varizella-Zoster-Virus
Der Varizella-Zoster-Virus (VZV) gehört zu den DNA-Virusformen. Windpocken und Gürtelrose können durch ihn verursacht werden. VZV ist ein Herpes-Virus.
Inhaltsverzeichnis |
Was ist der Varizella-Zoster-Virus?
© Dan Race – stock.adobe.com
Der Mensch ist der einzige natürliche Wirt dieser Herpes-Viren. Sie sind weltweit verbreitet. Der Varizella-Zoster-Virus wird von einer Membran umhüllt. Diese Membran enthält eine doppelsträngige DNA. Weiterhin besteht der Virus aus einem ikosaedrischen Kapsid. Das ist eine kleine Kapsel, die aus einer festgelegten Anzahl von Proteineinheiten aufgebaut ist. Das Kapsid des VZV enthält 162 Kapsomere. Eine Viruseinheit hat einen maximalen Durchmesser von 200 nm. Der Varizella-Zoster-Virus ist der Gattung Varicellovirus zugehörig und mit dem Herpes-simplex-Virus eng verwandt. Etwa 95 Prozent der Bevölkerung haben Antikörper gegen diesen Virus.
Bedeutung & Funktion
Der Name bildete sich aufgrund der hohen Ansteckungsgefahr. Schon mit einigen Metern Abstand können die Viren „über den Wind“ als Tröpfcheninfektion ansteckend sein. Überwiegend betroffen von Windpocken sind Kleinkinder, die noch nicht geimpft wurden. Windpocken zählen deshalb auch zu den Kinderkrankheiten.
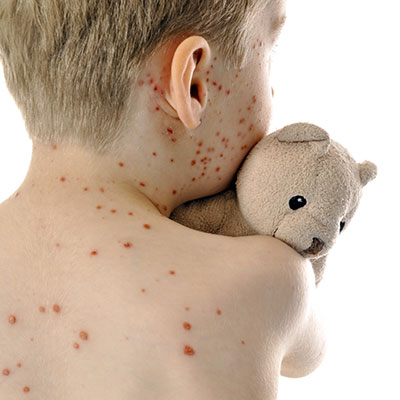
Die Inkubationszeit der Erkrankung beträgt im Normalfall 14 – 16 Tage. Etwa 2 Tage, bevor der Hautausschlag sichtbar wird, werden betroffene Patienten ansteckend. Die Ansteckungsgefahr dauert an, bis die Bläschen auf der Haut verkrustet sind. Die Erkrankung beginnt mit Fieber und juckendem Hautausschlag (Exanthem). Die Hautveränderungen sind das typische Merkmal der Erkrankung.
Diese Exanthemen bestehen aus Papeln, Bläschen und Schorf. Sie befinden sich in verschiedenen Stadien der Entwicklung und werden auch „Sternenhimmel“ genannt. Diese Hautveränderungen entwickeln sich im Gesicht und an der Körpermitte. Später können sie auch auf andere Körperteile übergehen, beharrte Kopfhaut oder auch Schleimhäute betreffen. Im Normalfall heilen Windpocken ohne Narbenbildung wieder ab.
Kommt es allerdings zu einer bakteriellen Superinfektion oder wird stark an dem Hautausschlag gekratzt, kann es zur Narbenbildung kommen. Erkrankungen mit Windpocken sind durch ein typisches klinisches Bild gekennzeichnet. Eine spezielle Diagnostik ist nur in ausgewählten Fällen erforderlich.
Gefahren, Störungen, Risiken und Krankheiten durch den Varizella-Zoster-Virus
Leider gibt es gegen Windpocken keine wirksame Therapie. Betroffene müssen die Viruserkrankung auskurieren. Bettruhe, juckreizlindernde Mittel und Wadenwickel bei Fieber sind die empfohlenen Maßnahmen. Die beste Vorbeugung gegen Windpocken ist eine rechtzeitige Impfung. Das empfohlene Impfungsalter beträgt zwischen 12 – 18 Monaten. Geimpfte Kinder und Erwachsene sind bis zu 95 Prozent vor der Infektion geschützt, da sie ausreichend Antikörper bilden.
Windpocken durch den Varizella-Zoster-Virus gelten als Ersterkrankung. Nach einer langen Ruhephase kann es bei älteren Menschen und durch eine Schwächung des Immunsystems zu einer erneuten Vermehrung der Viren im Körper kommen.
Diese Virusvermehrung kann eine Zweiterkrankung mit Gürtelrose (Herpes Zoster) auslösen. Zumeist wird diese Viruserkrankung durch einen streifenförmigen Hautausschlag an der Körpermitte sichtbar. Dabei entzündet sich ein Nerv und breitet diese Entzündung auf das umliegende Hautgewebe aus.
Bei Herpes Zoster handelt es sich um eine endogene Reaktivierung. So ist er nicht ansteckend und kann nicht übertragen werden. Er entsteht immer nur aus einer erneuten Aktivierung der Varizella-Zoster-Viren, die auch nach einer Infektion mit Windpocken im Körper verbleiben. Sie siedeln sich in den Nervenwurzeln des Rückenmarks und den Ganglien der Hirnnerven an. Herpes Zoster ist mit starken Schmerzen verbunden. Auch brennt der Hautbereich, von dem der entzündete Nerv versorgt wird. Im Frühstadium kann es zu leichtem Fieber und Müdigkeit kommen. Die Gürtelrose entwickelt sich schubweise. Zuerst entwickeln sich schmerzhafte Erhebungen auf der Haut, die sich später zu Bläschen umbilden. Diese Bläschen platzen nach einigen Tagen auf und bilden eine gelbliche Borke. Nach etwa zwei bis drei Wochen heilt die Gürtelrose ab.
Die Narbenbildung ist häufig. Es kann auch zu chronischen Verläufen mit häufiger Bläschenbildung kommen. Die Behandlung von Gürtelrose kann mit Virostatika erfolgen. Es handelt sich um einen Stoff, der die Vermehrung der Viren im Körper hemmt. Es gibt keine Medikamente, die den Virus direkt zerstören. Es ist nur möglich, ihn an der Ausbreitung zu hindern.
Weiterhin ist es bei Herpes Zoster üblich, starke Schmerzmittel zu verabreichen. Hatte der Patient vormals eine Impfung gegen Windpocken erhalten, so wird die Infektion mit Gürtelrose weniger intensiv verlaufen. Wird gleich in den ersten Tagen einer Gürtelrose fachgerecht behandelt, können Folgeerkrankungen wie postzosterische Neuralgie vermieden werden.
Quellen
- Doerfler, W.: Viren. Fischer Taschenbuch, Berlin 2015
- Hofmann, F., Tiller, F.,W.: Praktische Infektiologie. ecomed-Storck, Hamburg 2011
- Neumeister, B., Geiss, H., Braun, R.: Mikrobiologische Diagnostik. Thieme, Stuttgart 2009
