Vulvaveränderungen
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 2. März 2024Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheiten Vulvaveränderungen
Als Vulvaveränderungen werden alle anormalen Veränderungen der äußeren weiblichen Geschlechtsorgane bezeichnet. Dazu gehören somit Entzündungen, Fehl- und Rückbildungen der Vulvaschleimhaut sowie Vulvahaut, Verletzungen, Zystenbildungen und bös- oder gutartige Tumore. Häufig machen sich die Vulvaveränderungen durch Juckreiz, Bauchschmerzen, Schmerzen beim Geschlechtsverkehr sowie durch ein Brennen beim Urinieren bemerkbar.
Inhaltsverzeichnis |
Was ist eine Vulvaveränderungen?
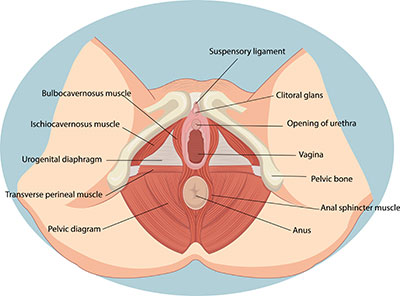
Vulvaveränderungen umfassen jegliche krankhafte Veränderungen der Vulva bzw. der äußeren weiblichen Geschlechtsorgane. Die Vulva setzt sich aus dem Schamberg, den kleinen und großen Schamlippen, der Klitoris sowie dem Scheidenvorhof zusammen.
In diesem Bereich können diverse Erkrankungen auftreten, dessen Ursachen nicht immer geklärt werden können. Die Medizin kennt die Vulvaentzündung bzw. Vulvitis, eine Fehl- und Rückbildung der Schleimhaut bzw. Vulvadystrophie/Crauroris vulvae und die Geschwürbildung bzw. Ulcus vulvae acutum Lipschütz.
Die schwerste Form einer Vulvaveränderung stellt der Vulvakrebs dar. Da unter dem Begriff eine Vielzahl von Erkrankungen unterschiedlicher Ursachen gefasst werden, gibt es keine einheitliche Therapieform.
Die Vulvadystrophie/Crauroris vulvae nimmt einen chronischen Verlauf, welcher nicht hinreichend therapiert werden kann. Die meisten anderen Vulvaveränderungen können durch Antibiotika, Hormone oder einen chirurgischen Eingriff geheilt werden.
Ursachen
Doch auch hormonelle und genetische Einflüsse können als Ursache in Betracht gezogen werden. Vulvaveränderungen können sich auch in der Bildung von Geschwüren ausdrücken. Das Ulcus vulvae acutum Lipschütz ist meist ein Nebeneffekt einer schweren Virusinfektion oder Allgemeinerkrankung.
Ferner fallen Vulvaverletzungen unter den Begriff Vulvaveränderungen. Häufig ist eine scharfe oder stumpfe Gewalteinwirkung der Grund. Weitere Ursachen stellen der Geschlechtsverkehr, das Einführen von Fremdkörpern und die Geburt dar. Vulvazysten als krankhafte Veränderung entstehen durch unterschiedliche Bakterien. Gutartige Vulvatumore als Erscheinungsbild von Vulvaveränderungen haben sehr vielfältige Ursachen.
Symptome, Beschwerden & Anzeichen
Beschwerden, die im Zusammenhang mit einer Vulvaveränderung stehen, unterscheiden sich je nach Erkrankung. Gängige Diagnosen sind die Vulvitis, Geschwürbildung, Craurosis vulvae, Vulvaverletzung und der Vulvatumor. Meist sind diese Erkrankungen mit einem starken Jucken verbunden. Dieses tritt bereits im Anfangsstadium auf. Probleme beim Geschlechtsverkehr und Wasserlassen sind darüber hinaus kennzeichnend.
Die Vulvitis führt meist zu brennenden Schmerzen und Juckreiz. Die Vulva ist stark gerötet. Es entsteht ein Ausfluss aus der Scheide. Wird eine Behandlung hinausgezögert, kommt es zu einer Lymphknotenschwellung an der Leiste. Bei einer Geschwürbildung leiden Frauen unter einem ständigen Brennen im Bereich der Vulva. Darüber hinaus sind eine erhöhte Körpertemperatur und eine Schwellung der Lymphknoten typisch.
Die Craurosis vulvae ruft Rötungen und kleine Knötchen hervor. Bleibt die Erkrankung unbehandelt, entstehen Einrisse. Kleine Blutungen können entstehen. Betroffene Frauen klagen typsicherweise über Schmerzen beim Geschlechtsverkehr bei der Frau und Wasserlassen. Vulvaverletzungen führen meist zu Blutungen.
Kleine Einrisse an der Vagina entstehen. Viele Betroffene klagen über Bauchschmerzen. Manchmal erweitern sich Beschwerden auf benachbarte Organe wie die Harnröhre und den Enddarm. Mediziner unterscheiden gut- und bösartige Vulvatumore. Die gutartigen Wucherungen besitzen meist eine weiße Farbe und verursachen keine anderweitigen Beschwerden. Bösartige Geschwülste sorgen für einen Juckreiz. Ein solcher Tumor lässt sich erst im fortgeschrittenen Stadium optisch erahnen.
Diagnose & Verlauf
Bei einem Verdacht auf Vulvaveränderungen kommen unterschiedliche Diagnosemethoden zum Einsatz. Auf die Anamnese folgt eine körperliche Untersuchung der Vulva. Die Art ihrer Veränderung gibt meist schon Aufschluss über die Erkrankungsform. Auch eine Tastuntersuchung kann gegebenenfalls weitere Informationen verschaffen.
Im Rahmen der Blickuntersuchung kommt zudem eine Kolposkopie in Betracht. Mit einer Lupe kann der Arzt die Farbe, den Ausmaß und die Ausdehnung der Erkrankung besser beurteilen. Auch die Infektionsdiagnostik und die Biopsie gehören zu den typischen Diagnosemethoden. Die letztere Untersuchungsform wird insbesondere bei Verdacht auf Vulvakrebs eingesetzt.
Der Verlauf der Vulvaveränderungen steht in Abhängigkeit zu den vorliegenden Ursachen. Einige Formen dieser Erkrankung können einen chronischen Verlauf nehmen. Andere Vulvaveränderungen sind wiederum problemlos therapierbar.
Komplikationen
Vulvaveränderungen können sehr unterschiedlich sein, sodass eine allgemeine Vorhersage der Beschwerden und Komplikationen in den meisten Fällen nicht möglich ist. Allerdings führen diese Veränderungen in den meisten Fällen zu einem sehr unangenehmen Juckreiz. Auch Rötungen oder Schmerzen können dabei auftreten.
Die Betroffenen leiden mitunter an Schwellungen und an einem Scheidenausfluss. Im Inneren der Scheide kann es aufgrund der Vulvaveränderungen zu Geschwüren und damit auch zu brennenden Schmerzen kommen. Die Patientinnen leiden dabei an einem hohen Fieber und in einigen Fällen auch an Schmerzen beim Wasserlassen. Auch beim Geschlechtsverkehr treten die Schmerzen auf und können sich damit sehr negativ auf die Beziehung zum Partner auswirken.
In den meisten Fällen führen die Vulvaveränderungen auch zu psychischen Beschwerden oder zu einer starken Gereiztheit. Da es bei dieser Krankheit nicht zu einer Selbstheilung kommt, sind die Betroffenen immer auf eine Behandlung angewiesen. Ohne Behandlung verstärken sich die Symptome weiterhin.
Die Behandlung der Vulvaveränderungen kann mit Hilfe von Cremes oder Salben durchgeführt werden. Dabei treten keine Komplikationen auf. In der Regel werden damit die Beschwerden vollständig gelindert. Nur in wenigen Fällen sind die Betroffenen auf einen operativen Eingriff angewiesen, um die Beschwerden zu lindern. Auch die Lebenserwartung der Patientin wird durch die Vulvaveränderungen nicht verringert.
Wann sollte man zum Arzt gehen?
Die Betroffene sollte bei Vulvaveränderungen immer einen Arzt aufsuchen. Diese Veränderungen können dabei auf eine andere Erkrankung hindeuten, welche auf jeden Fall von einem Arzt untersucht und behandelt werden muss. Daher sollte die Patientin schon bei den ersten Symptomen und Anzeichen der Vulvaveränderungen einen Arzt aufsuchen. In den meisten Fällen sind die Vulvaveränderungen mit dem bloßen Auge sichtbar, sodass die Betroffene die Beschwerden schon früh selbst erkennen kann. Ebenso kommt es nicht selten zu einem starken Juckreiz an den betroffenen Stellen, wobei auch Rötungen auf die Krankheit hindeuten können.
Die meisten Patienten leiden durch diese Veränderungen auch an Schmerzen beim Wasserlassen oder beim Geschlechtsverkehr. Dabei können auch starke Bauchschmerzen auf die Krankheit hindeuten, wenn sie ohne einen besonderen Grund auftreten und nicht wieder von alleine verschwinden. Bei solchen Beschwerden sollte in erster Linie ein Frauenarzt oder ein Allgemeinarzt aufgesucht werden. Die weitere Behandlung richtet sich nach der Grunderkrankung, sodass kein allgemeiner Verlauf gegeben werden kann. Eventuell ist durch die Krankheit auch die Lebenserwartung der Patientin verringert.
Behandlung & Therapie
Die Behandlung von Vulvaveränderungen hängt von dem ursächlichen Krankheitsbild ab. Bei einer Vulvitis wird die Therapieform durch die Art des Erregers bestimmt. Häufig kommen Salben, Zäpfchen oder Sitzbäder zum Einsatz.
Ferner können einschlägige Salben Symptome wie einen starken Juckreiz mildern. Ähnlich gestaltet sich auch die Behandlung eines Ulcus vulvae acutum Lipschütz. Die Therapie bei dieser Erkrankung wird jedoch noch durch Bettruhe und die Einnahme von Antibiotika sowie Entzündungshemmern unterstützt. Die Crauroris vulvae kann durch östrogen-, progesteron- und kortisonhaltige Salben gemildert werden.
Bestehen Vulvaverletzungen werden diese meist durch örtliche Maßnahmen behandelt. Bei Blutergüssen kann ein Druckverband oder eine Kälteanwendung helfen. In Einzelfällen ist auch ein chirurgischer Eingriff notwendig. Lag eine offene Verletzung der Vulva vor, entstehen manchmal Narben. Diese können beim Beischlaf Schmerzen hervorrufen. Ein operativer Eingriff kann Abhilfe verschaffen.
Auch Zysten werden häufig durch chirurgische Maßnahmen entfernt, um die verstopften Gänge der Drüsen freizulegen. Werden gutartige Vulvatumore diagnostiziert, wird eine operative Therapie empfohlen. Nur so kann verhindert werden, dass sich daraus Vulvakrebs entwickelt. Die Behandlungsmethoden für Vulvaveränderungen sind somit sehr vielfältig.
Vorbeugung
Für Vulvaveränderungen gibt es vielfältige Vorbeugungsmaßnahmen. Zum einem ist eine sorgfältige Intimhygiene wichtig. Eine zu häufige Anwendung von Seife schadet jedoch dem Scheidenmilieu. Erkrankungen, die durch Viren, Pilze und Bakterien hervorgerufen werden, kann durch eine konsequente Anwendung eines Kondoms vorgebeugt werden. Regelmäßige Vorsorgeuntersuchungen beim Gynäkologen können vor schweren Verläufen der Vulvaveränderungen schützen.
Nachsorge
Bei Vulvaveränderungen stehen den Betroffenen in der Regel nur wenige und auch nur eingeschränkte Maßnahmen einer direkten Nachsorge zur Verfügung. Aus diesem Grund sollten Betroffene in erster Linie schon früh einen Arzt aufsuchen. Nur so können weitere Komplikationen und Veränderungen verhindert werden. Eine Selbstheilung kann bei dieser Krankheit meistens nicht eintreten, sodass eine Behandlung durch einen Arzt immer notwendig ist.
Je früher die Vulvaveränderungen von einem Arzt erkannt werden, desto besser ist in der Regel auch der weitere Verlauf der Erkrankung. Die meisten Betroffenen sind auf einen operativen Eingriff angewiesen. Durch diesen werden die Beschwerden gelindert und eingeschränkt. Nach dem Eingriff sollte sich die Betroffene auf jeden Fall ausruhen und den Körper schonen. Dabei ist von Anstrengungen und von stressigen oder körperlichen Aktivitäten abzusehen, um den Körper nicht unnötig zu belasten.
Weiterhin sind bei den Vulva-Veränderungen auch regelmäßige Kontrollen durch einen Arzt sehr wichtig. Dabei sollte das Gewebe auch auf Tumore untersucht werden, um diese frühzeitig zu erkennen und möglicherweise zu entfernen. In der Regel verringert diese Krankheit nicht die Lebenserwartung des Betroffenen und schränkt diese auch nicht. Der weitere Verlauf ist allerdings stark vom Zeitpunkt der Diagnose abhängig, sodass keine allgemeine Voraussage getroffen werden kann.
Das können Sie selbst tun
Vulvaveränderungen können als Symptom bei verschiedenen Erkrankungen auftreten. Der Umgang im Alltag sowie etwaige Selbsthilfemaßnahmen hängen daher vom zugrundeliegenden Krankheitsbild ab.
In der Regel ist jedoch in den meisten Fällen eine strenge Intimhygiene notwendig. Binden und Slipeinlagen sollten regelmäßig gewechselt werden. Der Vaginalbereich sollte täglich mit Wasser gereinigt werden. Auf parfümierte Produkte, aggressive Seifen und zu enge Bekleidung sollte unbedingt verzichtet werden. Die betroffenen Frauen sollten zudem auf äußerliche Veränderungen im Bereich der Vagina achten.
Beim Auftreten von Schmerzen und Blutungen außerhalb der Regelblutung ist es unbedingt notwendig, einen Arzt zu konsultieren. Die Betroffenen sollten zunächst gänzlich auf Geschlechtsverkehr verzichten, solange sie noch keinen Gynäkologen aufgesucht haben und die Ursache der Vulvaveränderungen nicht kennen. Grundsätzlich ist es in den meisten Fällen auch bei vorliegender Diagnose anzuraten, Kondome zu verwenden.
Eine Stärkung des Immunsystems durch einen gesunden Lebensstil ist unabhängig von der zugrundeliegenden Primärerkrankung generell ratsam. Ungesunde Angewohnheiten wie Rauchen oder übermäßiger Alkoholkonsum sollten reduziert werden. Eventuelles Übergewicht sollte reduziert werden.
Quellen
- Goerke, K., Steller, J., Valet, A.: Klinikleitfaden Gynäkologie. Urban & Fischer, München 2003
- Kaufmann, M., Costa, S.-D., Scharl, A. (Hrsg.): Die Gynäkologie. Springer, Berlin 2013
- Weyerstahl, T., Stauber, M.: Gynäkologie und Geburtshilfe, duale Reihe. Thieme, Stuttgart 2013