Mucinosis follicularis
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 11. November 2021Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheiten Mucinosis follicularis
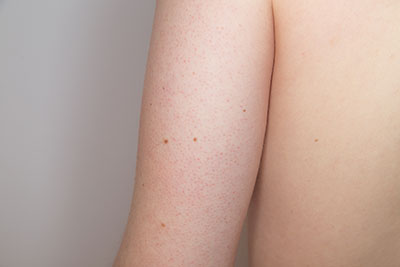
Bei der Mucinosis follicularis handelt es sich um eine Erkrankung der Haut, bei der die Follikel der Haare verhärten. Die Mucinosis follicularis wird auch mit den Synonymen Pinkus Alopezie oder Alopecia mucinosa bezeichnet. Die Haarfollikel sind mit den Fingern spürbar. In der Umgangssprache ist die Mucinosis follicularis auch als Reibeisenhaut bekannt.
Inhaltsverzeichnis |
Was ist eine Mucinosis follicularis?
Die Mucinosis follicularis wird von manchen Medizinern auch als sogenannte skorbutische Gänsehaut bezeichnet. Die Krankheit ist entweder symptomatischer oder idiopathischer Natur. Kennzeichnend für die Mucinosis follicularis sind Einlagerungen von Muzin im Inneren der Talgdrüsen der Haut. Die Einlagerungen treten im intraepithelialen Bereich auf und betreffen im überwiegenden Teil der Fälle auch die Wände der Haarfollikel.
Im weiteren Verlauf der Mucinosis follicularis erleiden die betroffenen Personen eine Alopezie, die mit Vernarbungen der erkrankten Bereiche der Haut einhergeht. Innerhalb Europas tritt die Reibeisenhaut vergleichsweise oft auf. Der Erstbeschreiber der Mucinosis follicularis war Kreibich, der die Krankheit 1904 wissenschaftlich beschrieb.
Ursachen
Diese Substanzen lagern sich anschließend ab. Im Rahmen von histologischen Analysen von Follikeln der Haare zeigen sich entsprechende Anomalien, die auf eine Degeneration hinweisen.
Symptome, Beschwerden & Anzeichen
Grundsätzlich differenzieren Ärzte in zwei verschiedene Typen der Mucinosis follicularis: Bei der ersten Form handelt es sich um eine akut verlaufende Ausprägung der Krankheit. Die Mucinosis follicularis tritt in diesem Fall akut im subkutanen Bereich auf und ist gutartig. Auf der Haut der betroffenen Patienten zeigen sich die typischen Herde, die mit teigigen Substanzen gefüllt sind. Zudem weisen die Bereiche eine Alopezie auf.
Beim zweiten Typ der Mucinosis follicularis handelt es sich um eine Ausprägung mit chronischem Verlauf. Auch in diesem Fall handelt es sich um eine benigne Krankheit. Die Herde sind in der Regel keratotisch und weisen verschiedene Formen auf. Im überwiegenden Teil der Fälle treten die Papeln dieser Form der Mucinosis follicularis an den Gliedmaßen der erkrankten Personen auf. Auch der Stamm ist unter Umständen von der Erkrankung betroffen.
Zusätzlich tritt die Mucinosis follicularis in manchen Fällen im Zusammenhang mit bösartigen Lymphomen auf. Dabei liegt ebenfalls ein chronischer Verlauf der Mucinosis follicularis vor. Hier ähneln die Symptome eher denen einer speziellen Mycosis fungoides, die vor allem die Follikel der Haare betrifft. Prinzipiell handelt es sich bei der Mucinosis follicularis um eine sogenannte Paraneoplasie.
Die Mucinosis follicularis ist grundsätzlich durch oft juckende Herde gekennzeichnet. In den erkrankten Bereichen gehen die vorhandenen Haare verloren. Zudem zeigen sich in zahlreichen Fällen typische Papeln mit klarer Abgrenzung von der umgebenden Haut. Die Herde sind leicht erhaben und weisen üblicherweise eine mehr oder weniger starke Rötung auf. Die Krankheit zeigt sich im überwiegenden Teil der Fälle auf der kranialen Seite des Körpers.
Diagnose & Krankheitsverlauf
Eine Vielzahl von Personen beobachtet Symptome der Reibeisenhaut beziehungsweise Mucinosis follicularis bei sich und konsultiert mit dem entsprechenden Beschwerdebild bestenfalls einen Dermatologen. Die Diagnose der Mucinosis follicularis bedient sich verschiedener Techniken. Im Verlauf der Diagnosestellung der Mucinosis follicularis kommen in der Regel diverse histopathologische Laboranalysen zum Einsatz.
Dabei zeigt sich im überwiegenden Teil der Fälle eine Degeneration von Zellen. Derartige Veränderungen betreffen in erster Linie die äußeren Scheiden der Haarwurzeln sowie die Talgdrüsen. An den Herden finden sich zystische Zwischenbereiche, die Muzin enthalten. Die Art der Einlagerungen deutet unter Umständen auf die zu Grunde liegende Krankheit der Mucinosis follicularis hin.
Der behandelnde Arzt hat bei der Differenzialdiagnose verschiedene Erkrankungen zu berücksichtigen. So muss er zum Beispiel eine Tinea barbae, eine Tinea capitis sowie ein Lichen ruber planus ausschließen. Zudem ist die Mucinosis follicularis von einem Lichen simplex chronicus, einer Alopecia areata sowie einem seborrhoischen Ekzem abzugrenzen.
Komplikationen
Mitunter kann der Juckreiz auch den Schlaf des Patienten negativ beeinträchtigen, sodass es zu Schlafbeschwerden und damit auch zu einer Gereiztheit des Patienten kommt. Nicht selten schämen sich die Betroffenen für die Hautbeschwerden und leiden dadurch auch an Minderwertigkeitskomplexen oder an einem verringerten Selbstwertgefühl.
Vor allem an den Extremitäten können die Beschwerden sehr unangenehm sein, sodass sich die meisten Patienten für diese schämen. In der Regel kann die Mucinosis follicularis mit Hilfe von Medikamenten geheilt werden. Ebenso wird häufig auch eine Strahlentherapie angewandt, um die Heilung zu beschleunigen.
Komplikationen treten dabei in der Regel nicht auf. Weiterhin muss allerdings auch die Grunderkrankung therapiert werden, die für die Mucinosis follicularis verantwortlich ist. Dabei ist es nicht möglich, einen allgemeinen Krankheitsverlauf vorauszusagen. Die Lebenserwartung des Patienten wird durch die Mucinosis follicularis in der Regel jedoch nicht beeinflusst.
Wann sollte man zum Arzt gehen?
Bemerkt der Betroffene plötzliche Veränderungen des Hautbildes, sollten diese einem Arzt vorgestellt werden. Bei einer Ausbreitung der Beschwerden oder einer Zunahme der Intensität ist ein Arztbesuch dringend anzuraten, damit es zu keinen weiteren Erkrankungen kommt. Verhärtungen, Verfärbungen oder Hautunreinheiten sind untersuchen und behandeln zu lassen. Durch die Begutachtung der Haut ist eine Diagnosestellung möglich, die zudem Auskunft über den weiteren Krankheitsverlauf gibt. Da es Erkrankungen mit einem tödlichen Verlauf gibt, sollte möglichst frühzeitig bei den ersten Besonderheiten des Hautbildes ein Arztbesuch erfolgen. Zusätzlich empfiehlt sich eine jährliche Kontrolluntersuchung bei einem Arzt.
Diese dient der Früherkennung möglicher Hauterkrankungen und wird insbesondere Menschen im Erwachsenenalter oder Personen mit einer anfälligen Haut empfohlen. Die Entstehung von Pappeln gilt als ungewöhnlich und muss untersucht werden. Treten Schwellungen, Juckreiz oder offene Wunden auf, ist ein Arztbesuch anzuraten.
Eine sterile Wundversorgung ist notwendig, damit keine Keime in den Organismus gelangen oder eine Blutvergiftung ausgelöst wird. Schmerzen auf der Haut, eine Empfindlichkeit gegenüber Licht, Temperatur oder Berührung sowie Sensibilitätsstörungen müssen einem Arzt vorgestellt werden. Bei einer Taubheit oder Überempfindlichkeit liegt eine Störung vor, die ärztlich versorgt werden muss. Kommt es darüber hinaus zu emotionalen Beschwerden, Angst oder Verhaltensauffälligkeiten, sollte ebenfalls die Konsultation eines Arztes stattfinden.
Behandlung & Therapie
Die aktuellen Möglichkeiten der Behandlung der Mucinosis follicularis sind begrenzt. Im überwiegenden Teil der Fälle zeigen sich kaum deutliche Erfolge bei der Therapie der Mucinosis follicularis. Möglich sind etwa Glukokortikoide oder Dapsone. Zudem erhalten einige Patienten mit Mucinosis follicularis eine sogenannte Röntgenweichstrahlen-Therapie.
Bei der Behandlung der Symptome der Mucinosis follicularis ist stets die zu Grunde liegende Krankheit zu berücksichtigen und zu therapieren. Die Prognose der Mucinosis follicularis ist sehr verschieden. In einigen Fällen bilden sich die Herde auf der Haut spontan wieder zurück. Bei anderen Patienten weiten sich die Beschwerden auf die gesamte Oberfläche der Haut aus.
Jedoch hängt der Verlauf der Mucinosis follicularis im Wesentlichen mit den individuellen Ursachen des jeweiligen Krankheitstyps zusammen. Beim akuten und idiopathischen Typ der Mucinosis follicularis ergibt sich nach mehreren Wochen oder Monaten eine Heilung. Bei der chronischen Mucinosis follicularis kommt es so gut wie nicht zu Rückbildungen der Krankheitssymptome.
Aussicht & Prognose
Bei der Krankheit Mucinosis follicularis leiden die Patienten vor allem an unterschiedlichen Hautbeschwerden. Diese Hautbeschwerden können die Lebensqualität besonders einschränken und sogar verringern. Auch wird der Alltag der Patienten durch die Krankheit sehr erschwert. Zudem kommt nicht selten auch zu psychischen Beschwerden und sogar zu schweren Depressionen. Unter anderem kann der ständige Juckreiz auch den Schlaf der Betroffenen negativ beeinträchtigen, sodass die Patienten starke Schlafbeschwerden haben, die zur Gereiztheit der Patienten führen.
In vielen Fällen schämen sich die Patienten für ihre Hautbeschwerden und leiden deshalb auch oft an einem verringerten Selbstwertgefühl und sogar Minderwertigkeitskomplexen. Besonders an den Extremitäten zeigen sich die Beschwerden äußerst unangenehm und oftmals sichtbar für Mitmenschen, deshalb schämen sich dafür die meisten Erkrankten.
Im Regelfall kann die Erkrankung Mucinosis follicularis mit der zu Hilfenahme von Medikamenten gebessert und geheilt werden. Dafür wird häufig auch eine spezielle Strahlentherapie angewendet, um die Ausheilung zu beschleunigen. Schwere Komplikationen treten bei der Erkrankung in der Regel selten auf. Es muss jedoch auch die Grunderkrankung behandelt werden, die für die Krankheit Mucinosis follicularis der Auslöser ist. Auch deshalb ist es nicht möglich, allgemeine Prognosen und Verläufe vorauszusagen. Die Lebenserwartung der Betroffenen wird durch die Krankheit Mucinosis follicularis in der Regel nicht beeinflusst.
Vorbeugung
Es sind noch keine erprobten, wirksamen Möglichkeiten zur Prävention der Mucinosis follicularis bekannt.
Nachsorge
Dem Betroffenen stehen bei Mucinosis follicularis in den meisten Fällen nur eingeschränkte oder nur sehr wenige Maßnahmen einer direkten Nachsorge zur Verfügung. Der Betroffene sollte aus diesem Grund schon frühzeitig einen Arzt aufsuchen, um das Auftreten von anderen Komplikationen und Beschwerden zu verhindern.
Es kann dabei nicht zu einer selbstständigen Heilung kommen, sodass bei den ersten Anzeichen und Symptomen der Krankheit ein Arzt aufgesucht werden sollte. Die meisten Betroffenen sind dabei in der Regel auf die Einnahme von verschiedenen Medikamenten angewiesen, um die Beschwerden zu lindern oder einzuschränken. Dabei sollte immer auf eine regelmäßige Einnahme und auch auf eine richtige Dosierung geachtet werden.
Sollte es zu Unklarheiten oder zu Fragen kommen, muss immer zuerst ein Arzt konsultiert werden. Ebenso ist der Arzt auch dann zu kontaktieren, wenn es zu Veränderungen und Beschwerden auf der Haut kommt. In der Regel sind bei Mucinosis follicularis keine weiteren oder besonderen Maßnahmen einer Nachsorge mehr notwendig. Es kommt dabei meistens auch nicht zu einer verringerten Lebenserwartung des Betroffenen. In einigen Fällen kann auch der Kontakt zu anderen Patienten der Erkrankung sinnvoll sein, da es dabei zu einem Austausch an Informationen kommt.
Das können Sie selbst tun
Die Mucinosis follicularis kann durch einen gesunden Lebensstil gelindert werden. Eine ausgewogene Ernährung und ausreichend Sonnenlicht reduzieren etwaige Entzündungsreaktionen und verbessern insgesamt das Wohlbefinden. Die Verhornungen selbst können durch Peelings und medizinische Präparate behandelt werden. Geeignet sind Mittel mit Aloe Vera und anderen schmerz- und entzündungshemmenden Stoffen.
Wenn diese Maßnahmen keine Wirkung zeigen, solle der Arzt konsultiert werden. Womöglich ist ein verschreibungspflichtiges Produkt vonnöten, um die Hautveränderungen zu reduzieren. Generell hilft eine strikte Körperhygiene und der regelmäßige Wechsel von Bettwäsche, Handtüchern und Co. Außerdem sollten die Hautstellen nicht aufgekratzt werden, da dies zu Infektionen und Vernarbungen führen kann.
Sollten diese Maßnahmen ebenfalls keine Wirkung zeigen, muss nochmals zum Arzt gegangen werden. Die Mucinosis follicularis kann außerdem durch eine Reihe von alternativen Mitteln aus der Naturheilkunde gelindert werden. Bewährt haben sich zum Beispiel Teufelskralle oder Salbei, aber auch Melisse und Ginseng, die in Form von Tees getrunken oder als feuchte Umschläge auf die Verhornungen aufgelegt werden können. Um Verletzungen zu vermeiden sollte die Entfernung der Hornhaut von einem Arzt erledigt werden.
Quellen
- Dirschka, T., Hartwig, R.: Klinikleitfaden Dermatologie. Urban & Fischer, München 2011
- Moll, I.: Dermatologie. Thieme, Stuttgart 2010
- Sterry, W., Worm, M., Burgdorf, W.: Checkliste Dermatologie. Thieme, Stuttgart 2014