Parodontitis (Parodontose)
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 4. März 2024Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheiten Parodontitis (Parodontose)
Bei der Parodontose, die im Volksmund oft fälschlicherweise auch als Paradontose bezeichnet wird, handelt es sich eigentlich um eine Parodontitis. Bei dieser Form der Zahnfleischerkrankung kommt es zu einer Entzündung des Zahnhalteapparats sowie des Zahnbettes. Ursache für diese Krankheit sind zumeist Zahnfleischentzündungen, die durch Bakterien hervorgerufen wurden. Wird die Parodontose nicht behandelt, kann es im Verlauf zum Zahnausfall kommen.
Inhaltsverzeichnis |
Was ist Parodontitis?
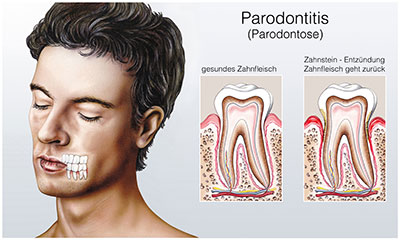
Die Parodontitis oder Parodontose ist eine bakteriell bedingte Entzündung des Zahnhalteapparates.
Unbehandelt würde dieser dadurch zerstört, mittlerweile kann der Zerfallsprozess jedoch aufgehalten werden. Eine Form der Erkrankung kann von den Wurzelspitzen ausgehen, die andere hingegen beginnt am Zahnfleischgürtel und zieht sich bis in die Wurzeln hinein.
Die Parodontitis bringt empfindliches Zahnfleisch sowie Zahnfleischbluten mit sich, außerdem kommt es zu Mundgeruch und Eiterbildung im Bereich des Zahnfleischs. Bei fortgeschrittener Parodontitis lockert sich der Zahn zudem spürbar.
Ursachen
Unter anderem bildet der Körper zur Abwehr Enzyme, die einerseits dazu gedacht sind, die Bakterien zu zerstören, andererseits aber auch schädliche Auswirkungen auf das Gewebe selbst haben. Zu den Ursachen, die das Risiko einer Parodontitis begünstigen, gehören Tabakkonsum, allgemein unzureichende Mundpflege, ungünstig lokalisierte Piercings sowie eine allgemeine Abwehrschwäche durch das Immunsystem. Auch Karies wirkt sich steigernd auf das Risiko einer Erkrankung auf - vor allem dann, wenn sie offen ist.
Symptome, Beschwerden & Anzeichen
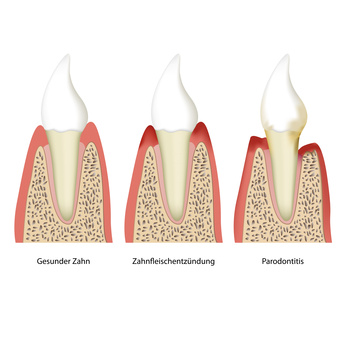
Die Parodontitis (Parodontose) bleibt häufig zunächst einmal unbemerkt. Erste Anzeichen sind nur schwach ausgeprägt und werden beim alltäglichen Zähneputzen ignoriert. Kommt es wiederholt zu einem Zahnfleischbluten, können dies Hinweise auf eine Zahnfleischentzündung (Gingivitis) sein. Besonders bei einem Biss in einen Apfel können diese Auffälligkeiten entdeckt werden.
Eine Zahnfleischentzündung macht das Zahnfleisch empfindlicher gegen Berührungen und noch anfälliger gegen die Verbreitung von Bakterien. Der entzündete Bereich des Mundraums könnte sich als Vorstufe einer Parodontose darstellen. Dabei wird das Zähneputzen als schmerzhaft empfunden. Angelagerte Bakterien verursachen einen stark riechenden Mundgeruch. Ebenso tritt ein unangenehmer Geschmack auf.
Diese Beschwerden verstärken sich, wenn in der weiteren Krankheitsentwicklung eiterige Stellen entstehen. Durch das Fortschreiten der bakteriellen Entzündung bildet sich im Bereich des Zahnbetts das Zahnfleisch zurück. Befällt die Entzündung die Fasern der Wurzelhaut, entstehen sogenannte Zahnfleischtaschen. Dadurch wird das Eindringen von Bakterien erleichtern. Späte Anzeichen für eine Paradontitis sind Rückbildungen entzündeter Kieferknochen.
Durch die Rückbildungen von Zahnfleisch und Kieferknochen werden die Zahnhälse zunehmend freigelegt. Die Zähne reagieren immer stärker auf kalte und warme Reize. Bei einer schweren, unbehandelten Parodontose funktioniert letztlich der Zahnhalteapparat nicht mehr. Die Zähne lockern sich und es bilden sich Zahnfehlstellungen, die zum Zahnverlust führen können. Bei einer selten vorkommenden aggressiven Parodontitis äußert sich die akute Zahnfleischentzündung auch mit Fieber und Lymphknotenschwellungen.
Krankheitsverlauf
Die Parodontose bzw. Parodontitis ist in der Regel ein chronisch verlaufender, schubweise auftretender Gesundheitszustand, der sich über längere Zeit entwickelt und oft erst nach Jahren bemerkt wird.
Er verläuft größtenteils schmerzfrei, das erste vom Patienten selbst erkannte Symptom ist die Lockerung der Zähne. In der ersten Phase der Parodontose können die Bakterien der Plaque noch größtenteils abgewehrt werden, sie dringen nicht in den Zahn ein.
Mit der Zeit sterben jedoch die vorhandenen Abwehrzellen des Körpers ab, aber auch die Bakterien - dies sind Reize, auf die der Körper reagiert. Er beginnt damit, den Zahn abzubauen, um den Bakterien den Lebensraum zu nehmen.
Es kommt zunächst zu gerötetem Zahnfleisch, Blutungen und Mundgeruch, je weiter die Bakterien in den Zahn eindringen. Eine Sonderform ist die aggressive Parodontitis, die deutlich schneller zu den ersten Beschwerden führt und bereits im Kindesalter auftreten kann.
Komplikationen
Mitunter kann die Parodontitis chronisch werden und einen Patienten ein Leben lang begleiten. Aufgrund der chronischen Entzündung blutet das Zahnfleisch meist stark, außerdem entstehen Zahnfleischtaschen. Im nächsten Stadium bildet das Zahnfleisch sich zurück. Dadurch sehen die Zähne länger, manchmal auch größer aus.
Die Betroffenen leiden in diesem Stadium oftmals mehr unter der ästhetischen Beeinträchtigung als unter der Störung selbst. Bei Fortschreiten der Parodontitis sind aber noch weitere Komplikationen zu erwarten. Mittelfristig zerstört die Entzündung das Bindegewebe und die knöchernen Strukturen des Kiefers. Die Zähne beginnen sich zu lockern und fallen schließlich aus.
Darüber hinaus gibt es Hinweise darauf, dass eine unbehandelte oder chronische Parodontitis ernsthafte Folgeerkrankungen nach sich ziehen kann. So wurde ein statistischer Zusammenhang mit Atemwegserkrankungen und atherosklerotischen Gefäßerkrankungen wie Herzinfarkt und Schlaganfall nachgewiesen.
Wann sollte man zum Arzt gehen?
Die Kontrolle sowie Reinigung der Zähne sollte grundsätzlich in regelmäßigen Abständen bei einem Arzt erfolgen. Liegen keine weiteren Störungen vor, empfiehlt sich ein jährlicher Besuch bei einem Zahnarzt. Kommt es trotz der stattgefundenen Kontrollen zu einem wiederholten oder plötzlich auftretenden Zahnfleischbluten, weist dies auf eine Unregelmäßigkeit hin. Ein Zahnarzt ist aufzusuchen, damit eine Ursachenforschung erfolgen kann. Bei Mundgeruch, einem ungewöhnlichen Geschmack im Mund sowie einer Eiterbildung, ist ein Arztbesuch erforderlich.
Offene Wunden müssen steril versorgt werden, da sonst eine Sepsis droht. Setzen unmittelbar mit der täglichen Zahnreinigung Unstimmigkeiten wie Blutungen, Unwohlsein oder Schmerzen ein, ist eine Abklärung der Beschwerden anzuraten. Bildet sich das Zahnfleisch kontinuierlich zurück, besteht Handlungsbedarf. Lockerungen der Zähne oder eines vorhandenen Zahnersatzes sind einem Arzt vorzustellen.
Eine Untersuchung wird schnellstmöglich empfohlen, da es im weiteren Verlauf zu einer Zunahme der Beschwerden kommt. Bei Veränderungen der Kieferknochen oder Verschiebungen der Kiefer, wird ein Arzt benötigt. Unbehandelt droht ein Verlust der Zähne, dem rechtzeitig vorgebeugt werden sollte. Klagt der Betroffene über Fieber oder werden Schwellungen der Lymphe bemerkt, ist ein Arztbesuch zu empfehlen. Die Keime und Bakterien aus dem Mund und Rachenraum haben sich in diesen Fällen bereits ausgebreitet und lösen Folgeerscheinungen sowie weitere Erkrankungen aus.
Behandlung & Therapie
Das Ziel der Behandlung der Parodontose besteht darin, die entzündlichen Faktoren im Mund zu beseitigen, wodurch die Gesundheit langfristig wieder hergestellt wird. Dazu wird zunächst das Gebiss des Patienten genau analysiert, um den Schweregrad der Erkrankung festzustellen. Sobald die Bakterien nachgewiesen sind und eine systemische Erkrankung ausgeschlossen wurde, werden alle sichtbaren Belege oberhalb des Zahnfleischsaums durch den Zahnarzt entfernt.
Es kann sein, dass in dieser Phase auch Füllungen vorgenommen werden müssen, wenn es zu Löchern in den Zähnen durch Karies gekommen ist. Danach wird die gleiche Behandlung mit allen Belägen durchgeführt, die unterhalb des Zahnfleisches liegen, um sie ebenfalls von bakteriellen Ablagerungen zu befreien. Je nach Schwere der Parodontitis kann es erforderlich sein, die Parodontitis zusätzlich mit Antibiotika zu behandeln, um alle im Zahn angesammelten Bakterien langfristig zu beseitigen.
Nachsorge
Die Pardontitis-Nachsorge ist sehr wichtig. Die Ansiedlung von Bakterien, die die Parodontitis auslösen können, ist auch nach erfolgter Behandlung konsequent zu verhindern. Insofern ist Nachsorge der Prävantion in den wesentlichen Punkten gleich.
Dies betrifft vor allem eine konsequente Mundhygiene. Doch regelmäßiges Zähneputzen mit der richtigen Putztechnik reicht nicht aus. Es gibt Stellen, die von der Zahnbürste nicht erfasst werden können. Das betrifft insbesondere den sogenannten Zahnfleischsaum (den Übergang zwischen Zahn und Zahnfleisch) sowie die mitunter sehr feinen Zahnzwischenräume.
Hier ist die PZR (Professionelle Zahnreinigung) die richtige Methode für ein Höchstmaß an Mundhygiene. Harte Plaque (Zahnstein) und weiche Plaque (Biofilm) an schwer zugänglichen Stellen werden gründlich entfernt. Die PZR wird von vielen Krankenkassen aufgrund ihrer effizienten Wirkung nicht nur in der Zeit der Nachsorge erstattet.
Außerhalb der Mundhygiene gibt es in der Nachsorge der Parodontitis einiges zu beachten. Raucher denken im Idealfall über eine Nikotinentwöhnung nach. Nikotin hat die Angewohnheit, die Gefäße zu verengen. Das bedeutet, das Zahnfleischbluten als Alarmsignal der Parodontitis sich unter Umständen nicht oder erst deutlich später als bei anderen Betroffenen einstellt und wertvolle Zeit vergeudet wird. Das intensive Kauen der Nahrung für eine optimale Speichelbildung ist wichtig und kann in der Nachsorge ebenso zu einer sinnvollen Routine werden.
Aussicht & Prognose
Patienten mit einer Parodontitis müssen in regelmäßigen Abständen den Zahnmediziner konsultieren. Die Prognose hängt unter anderem von der Art und Ausprägung der Erkrankung ab. Beispielsweise können sich aus einer Parodontitis apicalis zahlreiche Folgeerkrankungen entwickeln. Dazu zählen apikale Zysten, Abszesse oder Granulome, welche zu einer Knochen- oder Wurzelauflösung führen können. Auch andere Formen der Erkrankung können zu Erkrankungen wie Diabetes oder Rheuma führen. Sogar Herz-Kreislauf-Erkrankungen sind nicht ausgeschlossen.
Wird die Parodontitis frühzeitig erkannt und behandelt, ist die Prognose allerdings relativ gut. Die Beschwerden sollten nach wenigen Behandlungen weitgehend verschwunden sein. Spätfolgen sind bei einer frühzeitigen Therapie nicht zu erwarten. Die Patienten müssen allerdings regelmäßig den Arzt aufsuchen und sollten sich um eine gute Mund- und Zahnhygiene bemühen.
Die Prognose stellt in der Regel der Zahnarzt oder Zahnmediziner, der die Behandlung übernimmt. Bei einer Parodontitis haben die Patienten die Aussicht auf ein beschwerdefreies Leben. Zu beachten ist allerdings, dass Spätfolgen auftreten können, wenn die Zähne nach Abschluss der Behandlung weiterhin nicht gut gepflegt werden. Die Lebenserwartung wird durch eine Parodontitis nicht reduziert.
Das können Sie selbst tun
Eine Parodontitis muss in der Regel zahnmedizinisch behandelt werden. In leichten Fällen oder ergänzend zur schulmedizinischen Therapie kann eine Selbstbehandlung mit Hausmitteln versucht werden: Mundspülungen mit Salbei, Thymian oder einer einprozentigen Wasserstoffperoxid-Lösung wirken ebenso wie Teebaumöl antibakteriell – sie können die Entzündung lindern und den Zahnfleischschwund in manchen Fällen aufhalten. Bewährt hat sich auch das mehrmals tägliche Einmassieren von schmerz- und entzündungslinderndem Aloe-vera-Gel auf die geröteten Stellen, Nelkenöl kann gegen Zahnfleischbluten und schmerzende Zahnhälse eingesetzt werden. Die Wirksamkeit von grünem Tee wurde in einigen Studien nachgewiesen: Danach können zwei Tassen täglich das Fortschreiten beginnender Parodontose verhindern.
Eine abwechslungsreiche Ernährung mit viel frischem Obst, Gemüse und Milchprodukten versorgt den Körper mit allen für die Gesundheit von Zähnen und Knochen notwendigen Mineralstoffen und Vitaminen. Zudem wird das Immunsystem gestärkt, der Körper kann dadurch die auslösenden Bakterien effektiver bekämpfen. Sehr wichtig ist auch die richtige Mundhygiene: Zum Schutz des empfindlichen Zahnfleischs ist die Verwendung einer weichen Zahnbürste empfehlenswert, geputzt werden sollte immer vom Zahnfleisch zu den Zähnen. Zähneputzen unmittelbar nach dem Essen kann mehr schaden als nutzen, insbesondere nach dem Verzehr säurereicher Getränke oder Nahrungsmittel: Eine Wartezeit von mindestens einer halben Stunde ist empfehlenswert.
Quellen
- Gängler, P., et al.: Konservierende Zahnheilkunde und Parodontologie. Thieme, Stuttgart 2010
- Gängler, P., Hoffmann, T., Willershausen, B., Schwenzer, N., Ehrenfeld, M. (Hrsg.): Konservierende Zahnheilkunde und Parodontologie. Thieme, Stuttgart 2010
- Ott, R., Vollmer, H.P., Krug, W.: Klinik- und Praxisführer Zahnmedizin. Thieme, Stuttgart 2003