Rinderbandwurm-Infektion
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 9. März 2024Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheiten Rinderbandwurm-Infektion
Die Wahrscheinlichkeit, in Europa an einer Rinderbandwurminfektion zu erkranken, ist relativ gering. Schätzungen zufolge sind etwa 1,5% der Rinder von dem Parasiten befallen. Eine wesentlich höhere Infektionsgefahr besteht im Nahen Osten und in den Staaten südlich der Sahara. Dort gehen Schätzungen von 18% bis 80% infizierter Rinder aus.
Inhaltsverzeichnis |
Was ist eine Rinderbandwurm-Infektion?
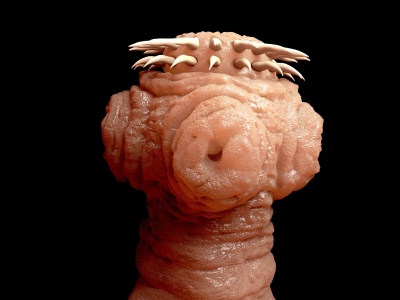
Der Rinderbandwurm ist ein Parasit, der im tierischen und menschlichen Darm lebt und zur Gruppe der Bandwürmer gehört. Er wird bis zu 10 Meter lang und ist deutlich gegliedert. Er produziert monatlich etwa 400 reife Glieder, von denen jedes bis zu 100.000 Eier enthält. Die reifen Glieder stößt er täglich gruppenweise ab. Sie zeigen eine deutliche Eigenbewegung und können den Wirt aktiv verlassen.
Als Zwischenwirt benötigt er das Rind. Die Eier werden von den Tieren beim Fressen aufgenommen. Im Magen-Darm-Trakt des Rindes lösen sich die Eihüllen auf, die Wurmembryonen bohren sich durch die Wand des Dünndarmes und wandern mit dem Blut zu den Muskeln. Dort setzen sie sich fest. Zur weiteren Entwicklung brauchen sie dann den Menschen als Wirt.
Ursachen
Der Übertragungsweg vom Rind zum Menschen gestaltet sich wie folgt: Das Rind frisst Gras, welches von unter Umständen von Kuhfladen mit Eiern des Rinderbandwurms kontaminiert ist. Die Larven schlüpfen sodann im Dünndarm des Rindes und bohren sich durch die Darmwand in die Blutadern. Auf diesem Weg gelangen sie dann in die Muskulatur. Hier bilden sie Finnen, die im Verlauf zu geschlechtsreifen Bandwürmern heranwachsen und Eier legen. Diese Eier werden dann von der Kuh bzw. dem Rind ausgeschieden. So beginnt der Kreislauf von vorn.
Wird ungeprüftes Rindfleisch in den Handel gebracht, so kann sich nun der Mensch selbst mit dem Rinderbandwurm infizieren. Meist geschieht dies bei Hackepeter bzw. Gehacktem, da hierbei das Fleisch roh ist. Gekochtes oder gebratenes Fleisch ist weniger anfällig auf Rinderbandwurm, da hier meist alle Finnen durch die Hitze abgetötet werden.
Symptome, Beschwerden & Anzeichen
Die Larven des Rinderbandwurms entwickeln sich im Dünndarm des Rindes. Sie durchstoßen die Darmwand und gelangen so in den Blutkreislauf. In den Muskeln werden sogenannte Finnen gebildet. Das Rind ist jedoch nur als Zwischenwirt des Bandwurms zu betrachten. Über den Verzehr von nicht ausreichend gegartem Rindfleisch gelangt der Rinderbandwurm in den menschlichen Darmtrakt. Besonders gefährlich ist dabei der Konsum von rohem Rinderhack.
Auch überlagertes und nicht ausreichend gegartes Fleisch kann betroffen sein. Im Darm saugt sich der Bandwurm an die Darmwand fest. Rinderbandwürmer können bis zu zehn Meter an Länge erreichen. Dabei verläuft die Erkrankung weitgehend beschwerdefrei. Vermutlich durch das Ausscheiden der Wurmeier bedingt, kommt es zu Juckreiz in der Afterregion. Einige Betroffene meinen die Bewegungen des Bandwurms im Bauchraum wahrnehmen zu können.
Besonders in der Region um den Bauchnabel scheint der Rinderbandwurm aktiv zu „arbeiten“. Es kann zu Verdauungsstörungen, fehlendem Appetit und Übelkeit kommen. Die Betroffenen fühlen sich schwach und kraftlos und verlieren an Gewicht. Bleibt der Rinderbandwurm unerkannt, kann er sich bis zu 40 Jahre im menschlichen Darm aufhalten. Eine Blinddarmentzündung oder ein Darmverschluss können als Folgen des unerkannten Rinderbandwurm-Befalls auftreten.
Diagnose & Verlauf
Das Krankheitsbild bei einer Rinderbandwurminfektion ist uneinheitlich. Es reicht von Kopfschmerzen über Juckreiz in der Aftergegend bis zu Appetitlosigkeit und Gewichtsverlust. Manche Menschen leiden unter krampfartigen Leibschmerzen, andere unter allgemeiner Schwäche oder extremer Müdigkeit.
Auch Schwindelgefühle können auftreten. Häufige Übelkeit und Erbrechen können ebenfalls ein Hinweis auf eine Rinderbandwurminfektion sein. Von der Aufnahme der Wurmeier bis zum Ausbruch der Infektion vergehen üblicherweise vier bis zehn Wochen.
Die Erkrankung verläuft meistens nicht lebensbedrohlich. Sehr selten kann eine Rinderbandwurminfektion zu einer akuten Blinddarmentzündung, zu einer Gallenblasenentzündung oder zu einer Bauchspeicheldrüsenentzündung führen.
Die meisten Erkrankten suchen einen Arzt eher wegen eines allgemeinen Unwohlempfindens auf, was die Diagnose anfänglich schwierig macht.
Eine Diagnose nur anhand von Symptomen ist nicht möglich. Auch bei einer Blutuntersuchung ergeben sich meist keine aussagekräftigen Werte. Daher ist zur Feststellung, ob eine Rinderbandwurminfektion vorliegt, unbedingt die Untersuchung einer Stuhlprobe notwendig. Unter dem Mikroskop können Rinderbandwurmeier dann von anderen Wurmeiern unterschieden werden.
Komplikationen
Die meisten Betroffenen leiden aufgrund der Rinderbandwurm-Infektion an Störungen der Verdauung und mitunter an einer Appetitlosigkeit. Es kommt zu einem Gewichtsverlust und zu Übelkeit. Auch eine allgemeine Schwäche und Abgeschlagenheit tritt bei dieser Erkrankung auf. Im weiteren Verlauf kann es durch die Rinderbandwurm-Infektion zu einer Entzündung der Gallenblase oder des Blinddarmes kommen. Auch die Bauchspeicheldrüse kann sich hierbei entzünden, wobei diese Entzündung im schlimmsten Falle zum Tode führen kann.
Die Behandlung der Rinderbandwurm-Infektion kann mit Hilfe von Medikamenten erfolgen und führt relativ schnell zu einem positiven Krankheitsverlauf. Komplikationen treten dabei nicht auf und die Beschwerden können mit Hilfe der Behandlung vollständig gelindert werden. In der Regel wird auch die Lebenserwartung des Patienten von einer Rinderbandwurm-Infektion nicht negativ beeinflusst.
Wann sollte man zum Arzt gehen?
Symptome wie Verdauungsstörungen, Gewichtsverlust und allgemeine Schwäche deuten auf eine Rinderbandwurm-Infektion hin. Ein Arztbesuch ist nötig, wenn die Beschwerden anhalten oder an Intensität zunehmen. Sollten im Stuhl Eier bemerkt werden, muss umgehend ein Arzt konsultiert werden. Bei dem Verdacht auf einen Darmverschluss oder eine Blinddarmentzündung ist der Rettungsdienst zu rufen. Es handelt sich um einen medizinischen Notfall, der unbehandelt tödlich verlaufen kann. Die Rinderbandwurm-Infektion wird von einem Internisten oder Urologen behandelt. Geschieht dies frühzeitig, lässt sich das Leiden ohne größere Komplikationen auskurieren.
Bei fehlender Behandlung können dagegen schwerwiegende Symptome wie ein Illeus auftreten. Darum müssen schon erste Anzeichen einer Wurmerkrankung untersucht werden, insbesondere wenn die Beschwerden nach dem Verzehr von rohem oder schlecht gegartem Rindfleisch auftreten. Die Symptome treten drei bis vier Monate nach der Aufnahme der Wurmlarven auf. Sollte es in diesem Zeitraum zu gesundheitlichen Problemen kommen, muss der Urologe die Ursache anhand einer Stuhlprobe abklären und gegebenenfalls eine Behandlung beginnen.
Behandlung & Therapie
Steht die Diagnose fest, ist die Behandlung einer Rinderbandwurminfektion unkompliziert. Normalerweise reicht die einmalige Einnahme von Tabletten, sogenannten Antihelminthika, aus.
Die Anzahl der Tabletten richtet sich dabei nach dem Alter des Patienten. Die Standardmedikamente bei einer Rinderbandwurminfektion sind Niclosamid, Parziquantel oder Mebendazol.
Um den Kreislauf Tier – Mensch zu unterbrechen, ist es nötig, sich den Verbreitungsweg genauer anzusehen. Die erste Frage in diesem Zusammenhang lautet: Wie kommt das Wurmei von den Ausscheidungen auf die noch nicht infizierte Kuhweide?
Als Hauptverbreitungsweg kann hier das Einleiten von ungeklärten oder schlecht geklärten Abwässern in Bäche oder Flüsse genannt werden. Treten die Gewässer nach starken Niederschlägen über die Ufer, sind Wiesen und Weiden verseucht. Die Eier bleiben auf Wiesen bis zu 160 Tage lebensfähig.
Auch die einfache Bewässerung von Weiden oder das Tränken der Tiere aus einem Bach kann so zum Risiko werden.
Vorbeugung
Die zweite Frage ist: Wie verhindert der Einzelne die Aufnahme lebensfähiger Bandwurmeier? Beim Erhitzen von Fleisch auf 70 Grad Celsius sterben die Wurmeier innerhalb weniger Minuten. Die Gefahr, an einer Rinderbandwurminfektion zu erkranken, ist durch den Verzehr von rohem oder halb gegartem Fleisch am größten.
Auch Kälte tötet die Eier ab. Fleisch, das bei mindestens -18 Grad Celsius aufbewahrt wird, gilt als unbedenklich. Die Hygiene in der Küche trägt ebenfalls dazu bei, eine Rinderbandwurminfektion zu verhindern. Wer alle Utensilien nach der Zubereitung von Rindfleisch heiß abwäscht und auch auf gründliches Händewaschen nicht vergisst, schützt sich und andere am besten.
Obwohl Rinderbandwurminfektionen in unseren Breiten nicht mehr allzu häufig auftreten, ist das Wissen um Ansteckung, Verlauf und Behandlung dennoch wertvoll.
Wer einige Wochen nach einer Urlaubs- oder Geschäftsreise Veränderungen an sich wahrnimmt, die ihn an das hier Gelesene erinnern, findet so vielleicht schneller den Weg zu einem Arzt.
Nachsorge
Die Nachsorge einer Rinderbandwurm-Infektion ist vor allem auf die Auswirkungen der Erkrankung selbst gerichtet. Diese wird oftmals lange nicht bemerkt und kann daher vielfältige Symptome ausgelöst haben und gastrointerale Beschwerden verursachen. Da die Akutbehandlung mit Wurmmitteln erfolgt, ist in der Nachsorge zunächst nicht auf weitere medikamentöse Mittel zurückzugreifen.
Der Bandwurm soll damit vollständig aus dem Körper des Patienten entfernt worden sein. Die Nachsorge wird bei einem Gastroenterologen durchgeführt. Hier wird sichergestellt, dass der Bandwurm und dessen Eier nicht mehr vorhanden sind und sich keine erneute Infektion entwickeln kann.
Kam es zu Komplikationen bei der Rinderbandwurm-Infektion, wie beispielsweise einer Blinddarmentzündung oder einem Darmverschluss, so sind in der Nachsorge diese Operationsauswirkungen und die gegebenenfalls länger anhaltenden Einschränkungen im Magen-Darmtrakt zu berücksichtigen und zu beobachten. Eine weitere wichtige Säule stellt in der Nachsorge die Aufklärung des Patienten dar, hier wird über Infektionswege und gegebenenfalls erforderliche hygienische Bedingungen informiert.
Ist die Erkrankung der Rinderbandwurm-Infektion selbst vollständig ausgeheilt und konnte über längere Zeit kein Nachweis des Erregers bei den Kontrollen mehr stattfinden bedarf es keiner weiteren speziellen Nachsorge. Auch ist nicht mit dauerhaften Einschränkungen im Alltag des Patienten zu rechnen.
Das können Sie selbst tun
Sobald diese hierzulande seltene Infektion diagnostiziert wurde, kann sie schnell geheilt werden. Der behandelnde Arzt, meist ein Urologe oder Internist, wird hier das nötige Medikament verschreiben.
Je nachdem, wie lange sich der Rinderbandwurm schon im Darm befunden hat, kann es in dieser Zeit zu einem ungewollten Gewichtsverlust gekommen sein. Da sich die Patienten nach der Behandlung schnell wieder wohl fühlen, kann dieser Gewichtsverlust problemlos wieder ausgeglichen werden. Die Patienten sollten allerdings darauf achten, sich nun nicht zu süß oder zu fett zu ernähren. Anzuraten ist frische, vitaminreiche Kost.
Patienten, die sich einmal mit dem Rinderbandwurm infiziert haben, sollten entweder ihren Fleischlieferanten wechseln oder künftig darauf achten, nur durchgegartes Rindfleisch zu essen. Es sollte zumindest einige Minuten bei siebzig und mehr Grad erhitzt worden sein, um die Finnen des Bandwurms zu zerstören. Auch wenn das Rindfleisch für mindestens zehn Tage bei mindestens minus achtzehn Grad tiefgefroren war, kann eine Rinderbandwurm-Infektion vermieden werden. Das gilt nicht nur für Steaks und Braten, sondern auch für Rinderhackfleisch. Auf rohes Rindfleisch wie beispielsweise Carpaccio oder Tartar sollte verzichtet werden.
Möglicherweise leiden die betroffenen Patienten nach der Diagnose unter anhaltendem Ekel, der das sonst positive Körpergefühl negativ beeinträchtigt. Ihnen kann eine psychotherapeutische Kurztherapie helfen.
Quellen
- Arasteh, K., et. al.: Innere Medizin. Thieme, Stuttgart 2013
- Herold, G.: Innere Medizin. Selbstverlag, Köln 2016
- Hof, H., Dörries, R.: Medizinische Mikrobiologie. Thieme, Stuttgart 2014
