CUP-Syndrom
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 8. März 2024Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheiten CUP-Syndrom
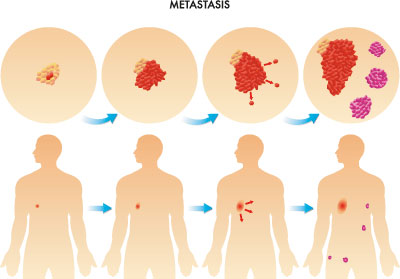
Von einem CUP-Syndrom wird gesprochen, wenn eine Metastasierung (Tumorbesiedelung) des Organismus stattgefunden hat und der Primärtumor nicht identifiziert werden kann. Etwa zwei bis fünf Prozent der Krebserkrankten sind vom CUP-Syndrom betroffen, das in den meisten Fällen einen letalen (d.h. tödlichen) Verlauf aufweist.
Inhaltsverzeichnis |
Was ist ein CUP-Syndrom?
Als CUP-Syndrom (Cancer of Unknown Primary - Krebserkrankung unbekanntem Ursprungs) wird die Metastasierung des Organismus durch Tochtergeschwulste (Metastasen) bezeichnet, für die im Rahmen diagnostischer Verfahren kein Ursprungstumor lokalisiert werden kann.
Der überwiegende Teil maligner (bösartiger) Tumore entwickelt Metastasen, wenn Tumorzellen über das Lymphsystem (lymphogene Metastasierung) oder das Blutsystem (hämatogene Metastasierung) absiedeln. Bei der lymphogenen Metastasierung gelangen Karzinomzellen in das Lymphsystem, durchsetzen das dortige Gewebe mit Tumorzellen und bilden Lymphknotenmetastasen.
Dringen Karzinomzellen hingegen über eine zerstörte Gefäßwand in das Blutsystem ein, werden sie über dieses verschleppt und können Fernmetastasen bilden. Kann der Ausgangsherd dieses Prozesses nicht identifiziert werden, liegt ein CUP-Syndrom vor.
Ursachen
Verschiedene Faktoren werden als Ursache hinter einem CUP-Syndrom vermutet. Zum einen kann der Primärtumor zu klein sein, um anhand herkömmlicher Diagnoseverfahren identifiziert zu werden, was auf eine schnellere Teilung der Metastasenzellen bei gleichzeitig höherem Entartungspotenzial zurückgeführt wird.
Zum anderen kann der Primärtumor bereits vom Organismus zersetzt worden sein, nachdem eine Metastasierung stattgefunden hat. Auch eine mögliche operative Entfernung (bspw. bei Abtragung eines Darmpolypen) muss bei einem CUP-Syndrom berücksichtigt werden. In den überwiegenden Fällen eines CUP-Syndroms (20 bis 30 Prozent) geht die Metastasierung von einem Lungenkarzinom aus, bei etwa 15 bis 25 Prozent von einem Pankreastumor (Bauchspeicheldrüsenkrebs).
Die Metastasierung kann beim CUP-Syndrom jedoch auch von Tumorerkrankungen anderer Organe (Leber, Niere, Magen, Gebärmutter u.a.) ausgehen, wobei häufig vorkommende Krebserkrankungen (Dickdarm, Prostata, Brustdrüse) selten ein CUP-Syndrom auslösen.
Symptome, Beschwerden & Anzeichen
Die Beschwerden und Symptome beim CUP-Syndrom können sehr unterschiedlich ausfallen. Sie hängen dabei sehr stark von der Ausprägung der Metastasierung und vom genauen Primärtumor ab. Eine allgemeine Voraussage der Beschwerden ist daher nicht möglich. Allerdings leiden die Betroffenen dabei an der Ausbildung von Metastasen, die sich in der Regel an allein Regionen des Körpers bilden können.
Es kommt dabei zu starken Schmerzen, Übelkeit oder zu Erbrechen. Auch Husten oder starke Kopfschmerzen können beim CUP-Syndrom auftreten und sich negativ auf die Lebensqualität des Patienten auswirken. Das CUP-Syndrom führt dabei immer zu einem vorzeitigen Tode des Betroffenen und daher zu einer deutlich verringerten Lebenserwartung des Patienten. Es kommt dabei in der Regel zu starken Bewegungseinschränkungen und zu Einschränkungen im Alltag.
Häufig ist das CUP-Syndrom auch mit starken psychischen Beschwerden verbunden, sodass die Patienten und ihre Angehörigen auch an Depressionen oder an anderen psychischen Verstimmungen leiden. Weiterhin führt das CUP-Syndrom zu einem Bewusstseinsverlust oder zu einem komatösen Zustand. Da das Syndrom selbst nicht ursächlich behandelt werden kannte erfolgt nur eine symptomatische Linderung der Beschwerden. In den meisten Fällen verleiben den Betroffenen nur ungefähr zwölf Monate bis zu einem endgültigen Versterben.
Diagnose & Verlauf
Da erst dann ein CUP-Syndrom vorliegt, wenn der Primärtumor nicht identifiziert werden kann, nimmt die Lokalisierung des Ausgangsherdes eine besondere Stellung ein. Neben einer körperlichen Untersuchung, einer Blutanalyse (u.a. auf Tumormarker) sowie Speichel-, Stuhl- und Harnuntersuchung sind vor allem die Resultate der Biopsie (Entnahme und histologische Analyse) des Metastasengewebes bei Vorliegen eines CUP-Syndroms ausschlaggebend.
Da Metastasen in der Regel die histologische Struktur (Feingewebestruktur) des Ausgangstumors aufweisen, sind hier Rückschlüsse auf den Primärtumor möglich. Darüber hinaus sind die Resultate entscheidend im Hinblick auf die Therapie des CUP-Syndroms. Daneben werden bildgebende Verfahren (Sonographie, Röntgen, MRT, CT) sowie endoskopische und nuklearmedizinische Untersuchungsverfahren zur Diagnose eingesetzt.
Der Verlauf eines CUP-Syndroms ist abhängig vom zugrunde liegenden Ausgangstumor, dem Grad der Metastasierung sowie der Allgemeinverfassung des Betroffenen. Durchschnittlich ist jedoch mit einer Lebenserwartung von 6-13 Monaten zu rechnen, wobei lediglich etwa 33 bis 40 Prozent der vom CUP-Syndrom Betroffenen nach 12 Monaten noch leben.
Komplikationen
In den meisten Fällen führt das CUP-Syndrom zum Tode des Patienten. Dabei kann allerdings nicht vorausgesagt werden, wie stark die Lebenserwartung des Betroffenen verringert wird. Die Beschwerden und Komplikationen hängen dabei auch von der Region und von der Art des Tumors ab. Daher ist auch hier keine universelle Aussage möglich. Der Betroffene fühlt sich im Allgemeinen krank und schwach und leidet an einer Abgeschlagenheit.
Es treten ebenfalls starke Schmerzen auf, die den gesamten Körper betreffen können. Weiterhin kommt es zu Übelkeit und Erbrechen und ebenfalls zu Kopfschmerzen. Die Lebensqualität des Betroffenen wird durch das CUP-Syndrom extrem eingeschränkt und verringert. In vielen Fällen sind die Patienten auf einen Aufenthalt im Krankenhaus und auf die Hilfe anderer Menschen im Alltag angewiesen, um diesen noch meisten zu können.
In der Regel bleiben die Betroffenen dabei noch ein weiteres Jahr am Leben. Durch die Beschwerden kommt es nicht selten auch zu psychischen Beschwerden und zu Depressionen. An diesen Beschwerden können auch die Angehörigen des Patienten leiden. Die Behandlung des CUP-Syndroms ist nicht in allen Fällen möglich. Hierbei hängen die genauen Risiken und Chancen von der Krebserkrankung ab.
Wann sollte man zum Arzt gehen?
In den meisten Fällen wird das CUP-Syndrom schon bei anderen Untersuchungen erkannt, sodass eine zusätzliche Diagnose durch einen Arzt nicht nötig ist. Falls sich die Metastasen im Körper bereits ausgebreitet haben, ist in der Regel keine Behandlung mehr möglich, sodass nur noch die Symptome der Tumorerkrankung abgeschwächt werden können. Die Betroffenen sollten sich dann an einen Arzt wenden, wenn es aufgrund des Tumors zu Schmerzen oder zu anderen Beschwerden kommt.
Dabei kann es sich auch um Übelkeit oder um Husten handeln. In vielen Fällen sind die Betroffenen auf einen stationären Aufenthalt in einem Krankenhaus angewiesen und es kommt zu einem frühzeitigen Tod. Ebenfalls ist oft eine psychologische Behandlung notwendig, die nicht nur die Betroffenen, sondern auch die Angehörigen betreffen kann. Dabei kann ein Psychologe aufgesucht werden. Die Behandlung der Symptome richtet sich stark nach der betroffenen Region und wird von einem Facharzt durchgeführt. In den meisten Fällen wird durch das Syndrom die Lebenserwartung des Patienten erheblich verringert.
Behandlung & Therapie
Beim CUP-Syndrom werden in der Regel Therapieansätze empfohlen, die allgemein bei Krebserkrankungen angewandt werden. Hierzu gehören operative Therapie, Strahlen-, Hormon- und Chemotherapie. Die Therapiemaßnahmen richten sich bei einem CUP-Syndrom nach dem histologischen Befund der Biopsie, dem Grad der Metastasierung, dem vermuteten Primärtumor sowie der Allgemeinverfassung des Betroffenen.
Bei einer lokal begrenzten Metastasierung kommen operative Verfahren und/oder eine Strahlentherapie infrage. Liegen mehrere Metastasen an unterschiedlichen Orten vor, wird in den meisten Fällen eine Chemotherapie empfohlen.
Deutet der histologische Befund auf einen hormonempfindlichen Ausgangstumor, kommt eine Hormontherapie zum Einsatz. Bei starkem Verdacht auf einen Primärtumor in Lunge, Dickdarm, Niere oder Leber können Tyrosinkinasehemmer oder Antikörper angewandt werden, wobei diese sogenannten zielgerichteten molekularen Therapieformen beim CUP-Syndrom noch im Rahmen wissenschaftlicher Behandlungsstudien erprobt werden.
Daneben werden immer die krankheitsbegleitenden Symptome therapiert. Liegt beispielsweise ein Metastasenbefall der Knochen vor, werden zusätzlich Wirkstoffe zur Stärkung der Knochen (Bisphosphonate) eingesetzt. Ist die Metastasierung bereits sehr weit fortgeschritten oder weist der vom CUP-Syndrom Betroffene eine schlechte konstitutionelle Verfassung auf, zielen die Therapiemaßnahmen vor allem auf eine Beschwerdelinderung, die Verbesserung der Lebensqualität sowie die Verhinderung von Komplikationen.
Aussicht & Prognose
In den meisten Fällen kommt es durch das CUP-Syndrom zu einem frühzeitigen Versterben des Patienten. Da sich der Tumor schon im gesamten Körper ausgebreitet und eine Metastasierung stattgefunden hat, kann die Krankheit in der Regel nicht mehr vollständig behandelt werden. Lediglich die einzelnen Symptome können eingeschränkt werden.
Da auch der Primärtumor dabei nicht identifiziert werden kann, ist die Prognose beim CUP-Syndrom sehr schlecht. Die Behandlung des Syndroms findet dabei mit Hilfe verschiedener Therapien statt. Beim Einsatz der Chemotherapie treten verschiedene Nebenwirkungen auf, die sich negativ auf die Lebensqualität des Patienten auswirken können. Auch eine Strahlentherapie kann dabei einige Tumore entfernen, das Syndrom allerdings nicht vollständig heilen. Der weitere Verlauf ist damit sehr stark vom Ausmaß der Tumore und deren Position abhängig und kann aus diesem Grund nicht universell vorhergesagt werden.
Sollte beim CUP-Syndrom keine Behandlung stattfinden, so verkürzt sich die Lebenserwartung des Patienten weiterhin enorm. Häufig führt das Syndrom auch zu starken psychischen Beschwerden, die auch bei den Angehörigen des Patienten auftreten können.
Vorbeugung
Einem CUP-Syndrom kann nicht durch spezifische Maßnahmen vorgebeugt werden. Generell sollten jedoch Risikofaktoren, die zu einer Krebserkrankung beitragen können, vermieden werden. Zu diesen gehört ein ungesunder Lebensstil, der durch Bewegungsarmut, unausgewogene Ernährung, übermäßigen Alkohol- und/oder Nikotinkonsum gekennzeichnet ist.
Nachsorge
Beim CUP-Syndrom hängt die medizinische Nachsorge von dem individuellen Gesundheitszustand des Patienten ab. Oft orientiert sich die Nachsorge an den Symptomen, da eine ursächliche Therapie meist nicht möglich ist. Im Falle einer ursächlichen Behandlung erfolgt eine 3-monatige Nachsorge in den ersten zwei Jahren nach der Genesung.
Anschließend werden halbjährliche Kontrollen durchgeführt, deren Fokus auf körperlichen Untersuchungen liegt. Eine psychologische Nachsorge erfolgt in der Regel nicht. Nach dem fünften Jahr werden die Untersuchungen eingestellt, insofern beim Patient keine Rezidive festgestellt wurden. Neben der medizinischen Nachsorge muss der Patient selbst einige Maßnahmen ergreifen, um eine vollständige Genesung zu gewährleisten.
Wichtig ist vor allem das Führen eines Beschwerdetagebuchs, in welchem alle ungewöhnlichen Krankheitszeichen sowie etwaige Nebenwirkungen der verordneten Medikamente notiert werden. Zwar sollten nach Abschluss der Behandlung keine großen gesundheitlichen Probleme mehr auftreten, eine ausführliche Dokumentation hilft jedoch dabei, etwaige Symptome zu erkennen und dadurch auch Rezidive zeitnah zu diagnostizieren.
Zur Nachsorge kann unter Umständen auch eine berufliche Rehabilitation sowie der Aufbau neuer Hobbys und Freundschaften gehören. Wird der Patient palliativmedizinisch behandelt, müssen therapeutische Maßnahmen ergriffen werden, um die mit der Diagnose verbundenen Ängste und Sorgen aufzuarbeiten. Eine Gesprächstherapie kann die Psyche entlasten und dadurch auch die Lebensqualität der Patienten erhöhen.
Das können Sie selbst tun
Die Diagnose CUP-Syndrom bringt Herausforderungen für den gewohnten Alltag und die eigene Psyche mit sich. Erstes machen Betroffene mit ihrem Umfeld, letztes mit sich selbst aus.
Zum Umfeld gehören Angehörige und Freunde. Mit ihnen gemeinsam ist zu klären, inwiefern sie bei notwendiger Pflege zu Hause helfen. Es stellt sich darüber hinaus die Frage, wie gut die heimischen Sanitäranlagen zugänglich sind. Hilfsmittel wie Gehhilfen sind anzuschaffen und müssen in der Wohnung verwendbar sein. Gerade finanzielle Aspekte sind zu reflektieren. Etwaige anfallende Zuzahlen können eine Belastung darstellen. Ergänzend lassen sich ambulante Pflegedienste in Anspruch nehmen, wenn Vertraute Pflegeleistungen nur zum Teil oder gar nicht erbringen können.
Die Selbstreflexion ist oft der schwierigste Teil. Patienten wissen selbst genau, was für sie wichtig ist. Nahestehende können gleichermaßen eine Hilfestellung wie eine Belastung sein. Zu beachten ist: Die psychischen Auswirkungen bei der Diagnose CUP-Syndrom sind deshalb vergleichsweise groß, weil Ärzte keinen bekannten Primärtumor finden. Die damit einhergehende Verzweiflung lässt sich in Selbsthilfegruppen erörtern.
Mit Gefühlen wie der Angst setzen sich manche Patienten auseinander, indem sie kreativ arbeiten. Bilder oder Skulpturen lassen genauso wie literarische Texte eine Verarbeitung der Situation zu. Darüber hinaus ist die Konsultation psychosozialer Krebsberatungsstellen ratsam. Sie sind in vielen deutschen Städten vorzufinden. Sie arbeiten kostenlos oder gegen einen geringen Unkostenbeitrag.
Quellen
- Braun, J., Dormann, A .J.: Klinikleitfaden Innere Medizin. Urban & Fischer, München 2013
- Pfeifer, B., Preiß, J., Unger, C. (Hrsg.): Onkologie integrativ. Urban & Fischer, München 2006
- Sauer, R.: Strahlentherapie und Onkologie. Urban & Fischer, München 2009