Diabetische Retinopathie
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 13. März 2024Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheiten Diabetische Retinopathie
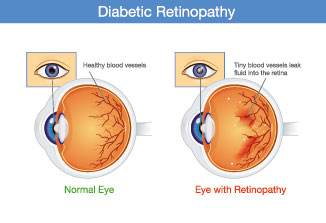
Die diabetische Retinopathie ist eine durch die Stoffwechselkrankheit Diabetes mellitus hervorgerufene Schädigung der Netzhaut des Auges (Retina).
Inhaltsverzeichnis |
Was ist diabetische Retinopathie?
© logo3in1 – stock.adobe.com
Die diabetische Retinopathie stellt eine Folgeerkrankung der Zuckerkrankheit Diabetes mellitus dar. Diabetes mellitus schädigt durch Ablagerungen und Vernarbungen kleinste arterielle Blutgefäße, sodass es in den betroffenen Organen (z. B. im Auge) zu Durchblutungsstörungen kommt (Mikroangiopathie).
Bei Schädigungen der Netzhaut durch Narbenbildungen kommt es zu Beeinträchtigungen der Sehkraft, die bis zur Erblindung führen können. Die diabetische Retionopathie, die 30 % aller Erblindungsfälle in Europa verursacht, ist die häufigste Erblindungsursache bei zwischen 20 und 65 Jahre alten Menschen.
Ungefähr 90 % aller an Diabetes vom Typ 1 und etwa 25 % aller an Diabetes Typ 2 Erkrankten erleiden nach 15- bis 20-jähriger Diabetes mellitus-Erkrankung auch eine diabetische Retinopathie. Zu ersten Augenveränderungen kommt es durchschnittlich nach 10 bis 13 Jahren. Bei jedem fünfzigsten Diabetiker führt diabetische Retinopathie zur Erblindung.
Ursachen
Hauptsächlicher Auslöser einer diabetischen Retinopathie ist eine lang andauernde Diabetes mellitus-Erkrankung. Das Risiko einer diabetischen Retinopathie erhöht sich bei einem unzureichend kontrollierten Blutzuckerspiegel. Das Auftreten der diabetischen Retinopathie bzw. ihre Fortentwicklung lassen sich bei streng eingestelltem Blutzucker vermeiden oder jedenfalls verzögern.
In Lebensphasen, die von hormonellen Umstellungen geprägt sind (z. B. in der Pubertät oder in der Schwangerschaft), ist das Risiko, an diabetischer Retinopathie zu erkranken, ebenfalls erhöht. Zusätzliche Erkrankungsgefahr besteht im Rahmen einer Schwangerschaft bei schlechter Einstellung des Blutzuckers, bei zu schneller Blutzuckereinstellung in der Frühphase der Schwangerschaft und bei der mit Bluthochdruck (Hypertonie) verbundenen Präeklampsieerkrankung.
Generell begünstigen Hypertonie, Hyperlipidämie (erhöhte Blutfettwerte) und aufgrund von Diabetes erfolgte Nierenschädigung eine diabetische Retinopathie.
Symptome, Beschwerden & Anzeichen
Bei dieser Krankheit kommt es zu verschiedenen Beschwerden an den Augen. Da die Krankheit in der Regel immer durch Diabetes auftritt, leiden die Betroffenen dabei auch an der Zuckerkrankheit. In erster Linie kommt es dabei zu verschiedenen Sehstörungen und im Allgemeinen zu einer Sehschwäche. Die Patienten sind daher in ihrem Alltag auf das Tragen einer Sehhilfe angewiesen und leiden dadurch auch an Einschränkungen im Alltag.
Beim Sehen können auch schwarze Punkte im Gesichtsfeld auftreten, die nicht ohne Weitere entfernt werden können. Ebenso treten im Glaskörper selbst Einblutungen auf, die die Sicht ebenso stören können. Sollte die Krankheit nicht behandelt werden, so führt sie schließlich zu einer vollständigen Erblindung. Diese kann nicht mehr rückgängig gemacht werden.
Vor allem Kinder können dabei an plötzlichen und irreversiblen Sehbeschwerden stark leiden, wobei es zu Depressionen oder zu anderen psychischen Einschränkungen kommen kann. Die Infektion kann sich auch im restlichen Körper ausbreiten, falls die Erkrankung nicht behandelt wird. Dabei werden auch die Nieren und Herz angegriffen, sodass auch diese Organe nachhaltig geschädigt werden können. Ohne Behandlung ist die Lebenserwartung des Patienten erheblich verringert. In einigen Fällen leiden die Patienten zusätzlich an einer verzögerten Wundheilung.
Diagnose
Besteht ein Verdacht auf diabetische Retinopathie, wird zunächst eine Opthalmoskopie (Funduskopie, Spiegelung des Augenhintergrundes) durchgeführt, bei der die Blutgefäße der Netzhaut untersucht werden. Mit der direkten Funduskopie erfolgt eine Kontrolle der im Zentrum liegenden Gefäßausgangspunkte und des die größte Sehzellendichte aufweisenden „gelben Punktes“ (Makula) mittels eines Hohlspiegels oder einer Sammellinse.
Bei indirekter Funduskopie ist zwar die Vergrößerung etwas geringer, doch ergibt sich für den untersuchenden Arzt ein besserer Gesamtüberblick, der auch die Peripherie der Netzhaut einschließt und eine dreidimensionale Beurteilung ermöglicht.
Das bildgebende Verfahren der Fluoreszenzangiographie dient ebenfalls der Untersuchung des Augenhintergrundes. Dabei werden parallel zur medikamentösen Erweiterung der Pupille Farbstoffe wie Indocyaningrün oder Fluorescein intravenös injiziert. Von Interesse für die Untersuchung ist, wie schnell die als Kontrastmittel dienenden Farbstoffe die Netzhaut erreichen und wie sie sich dort verteilen, um ggf. eine diabetische Retinopathie diagnostizieren zu können.
Komplikationen
Eine Diabetische Retinopathie wird mit einem Diabetes mellitus assoziiert, der langjährig besteht und mit unterschiedlichsten Komplikationen einhergeht. Durch den langjährig erhöhten Zucker verbindet sich dieser chemisch mit Proteinen und es entstehen größere Moleküle, die kleinste Gefäße verstopfen und so zu einem Versiegen des Blutstroms führen. Dadurch kommt es zu einer verminderten Versorgung zum Beispiel des Auges mit Blut (Diabetische Retinopathie).
Der Betroffene bemerkt dabei, dass sich seine Sehkraft verschlechtert, Gesichtsfeldausfälle sind denkbar. Die Retinopathie kann bis hin zu einer Erblindung führen. Dies kann Beeinträchtigungen im Alltag bedeuten, unter andere im Straßenverkehr. Des Weiteren kann der Diabetes auch die Niere beeinträchtigen (Diabetische Nephropathie), im schlimmsten Fall kann es bis hin zum Nierenversagen führen.
Zunächst kommt es hierbei zu einem verstärkten Ausscheidung von Harn, welcher aber im Verlaufe immer weniger wird. Zusätzlich kommt es zu einer Übersäuerung des Blutes, was eine erhöhte Konzentration von Kalium im Blut (Hyperkaliämie) zur Folge hat. Dies kann zu Herzrhythmusstörungen führen, welche sogar in einen Herzstillstand enden können.
Auch eine Beeinträchtigung der Nervenfunktion (Diabetische Neuropathie) ist aufgrund des Diabetes zu erklären. Dies führt zu Störungen der Sensibilität und Lähmungen. Am Fuß können dadurch Wunden schlechter erkannt werden, da Schmerzreize nicht mehr richtig wahrgenommen werden. Die Wunden können sich im Verlauf vergrößern und nicht wieder rückführbare Gewebeschäden verursachen (Diabetischer Fuß).
Wann sollte man zum Arzt gehen?
Eine diabetische Retinopathie verläuft zu Beginn symptomlos und bleibt in der Regel lange Zeit unbemerkt. Um erste Anzeichen einer Erkrankung frühzeitig feststellen zu können, sollte bei Typ-2-Diabetikern unmittelbar nach der Diagnosestellung eine augenärztliche Untersuchung vorgenommen werden. Anschließend sind jährliche Kontrolluntersuchungen empfehlenswert.
Typ-1-Diabetikern ist der erste Besuch beim Augenarzt spätestens im fünften Jahr nach Feststellung der Zuckerkrankheit oder im elften Lebensjahr anzuraten, bei einem schlecht eingestellten Blutzuckerspiegel ist eine deutlich frühere Untersuchung nötig. Schwangeren Diabetikerinnen werden augenärztliche Kontrollen im Abstand von drei Monaten empfohlen.
Grundsätzlich sollte bei bekanntem Diabetes mellitus jede Verschlechterung des Sehvermögens eine Untersuchung beim Augenarzt nach sich ziehen: Anzeichen dafür können Schwierigkeiten beim Lesen, eine schnelle Ermüdbarkeit der Augen oder durch Überanstrengung ausgelöste Kopfschmerzen sein. Der Besuch beim Augenarzt sollte umgehend erfolgen, wenn Sehstörungen wie verschwommenes Sehen oder tanzende schwarze Punkte auftreten.
Tritt dieser „Rußregen“ plötzlich auf und geht mit einem Gesichtsfeldausfall einher, muss von einer akuten Blutung oder vollständigen Netzhautablösung ausgegangen werden. Eine sofortige augenärztliche Behandlung ist in diesem Fall unbedingt erforderlich, um die uneingeschränkte Sehkraft zu erhalten. Neben den augenärztlichen Kontrollen sollte bei einer bekannten diabetischen Retinopathie auch regelmäßig beim Hausarzt die optimale Einstellung von Blutzucker, Blutfettwerten und Blutdruck überprüft werden.
Behandlung & Therapie
Eine diabetische Retinopathie kann nur dann erfolgreich therapiert werden, wenn die zugrunde liegende Diabetes mellitus-Erkrankung konsequent behandelt wird. Zwar kann sowohl die diabetische Retinopathie als auch die Diabetes mellitus derzeit noch nicht abschließend geheilt werden, doch lassen sich die in der Netzhaut aufgetretenen Gefäßschäden bessern oder ein Fortschreiten der Erkrankung verhindern.
Um schwere Netzhautschädigungen zu vermeiden, ist ein möglichst frühzeitiges Erkennen und Behandeln einer diabetischen Retinopathie wichtig. Der Patient muss die Maßnahmen zur Diabetes-Behandlung wie adäquate Ernährung sowie Verzicht auf Zigaretten- und übermäßigen Alkoholkonsum konsequent umsetzen.
Auch eine ggf. vorliegende Hypertonie bedarf der Behandlung. Falls sich neue Gefäße in der Netzhaut gebildet haben oder sich im vor der Netzhaut liegenden Glaskörper Blutungen zeigen, können verschiedene Lasertherapien vorgenommen werden.
Bei Flüssigkeitseinlagerungen am gelben Punkt (Makulaödem) wird ein Injektionsverfahren eingesetzt, bei dem kortisonhaltige oder das Gefäßwachstum hemmende und ein Abschwellen der Retinamitte bewirkende Medikamente unmittelbar in den Glaskörper injiziert werden. Die Injektion von Kortisonpräparten muss allerdings wiederholt erfolgen.
Ist eine Netzhautablösung erfolgt oder sind fortdauernde Blutungen in den Glaskörper festzustellen, erfolgt eine Operation, bei der die durch diabetische Retinopathie ausgelöste Blutung entfernt und die Netzhaut wieder befestigt wird.
Aussicht & Prognose
Die diabetische Retinopathie ist keine heilbare Erkrankung. Sie hat eine ungünstige Prognose. Erschwerend ist zudem, dass sie oftmals erst in einem sehr fortgeschrittenem Stadium diagnostiziert wird. Sie verläuft lange Zeit symptomfrei und wird daher meist spät erkannt.
Eine medikamentöse Behandlung ist mit den derzeitigen medizinischen Möglichkeiten ohne Erfolg. Entscheidend ist für einen besseren Krankheitsverlauf das Verhalten des Patienten sowie eine gute ärztliche Behandlung. Bei einer optimalen Einstellung des Blutzuckerspiegels kann der Fortschritt der Erkrankung beeinflusst werden.
In einigen Fällen gelingt, keinen Verschlechterungen der diabetischen Retinopathie mehr zu erleben. Die Sehfähigkeit bleibt bei diesen Betroffenen bei einer kontinuierlichen Stärke. Dafür muss der Patient sich an eine den körperlichen Bedürfnissen angepasste Ernährung gewöhnen. Häufig ist dafür eine vollständige Umstellung der Nahrungsmittelzufuhr notwendig.
Diese ist bis zum Rest seines Lebens einzuhalten. Abweichungen führen innerhalb kurzer Zeit zu einer Verschlechterung der Gesundheit und einer Zunahme der Beschwerden. Neben einer speziellen Ernährung benötigt der Organismus eine ausreichende Bewegung. Übergewicht ist zu vermeiden und der Blutzuckerwert muss regelmäßig kontrolliert werden.
Gelingt es dem Patienten, sich an die Vorgaben zu halten, besteht die Möglichkeit, dass es zu keiner weiteren Abnahme der Sehkraft kommt. Mit einer Lasertherapie kann zudem in einigen Fällen eine Verbesserung des visuellen Systems erzielt werden.
Vorbeugung
Die bestmögliche Prophylaxe gegen eine diabetische Retinopathie besteht im möglichst frühzeitigen Erkennen einer Diabetes mellitus und der darauf gründenden diabetischen Retinopathie sowie in einer zielgerichteten Behandlung. Der drohende Verlust des Sehvermögens kann bei frühzeitiger Therapie vermieden werden.
Da eine diabetische Retinopathie häufig über größere Zeiträume keine nennenswerten Beschwerden verursacht und damit unauffällig bleibt, sollten Diabetiker einmal jährlich einen Augenarzt aufsuchen. Bei den ersten Anzeichen einer eventuell durch diabetische Retinopathie ausgelösten Verschlechterung des Sehvermögens ist eine Augenuntersuchung unverzüglich vorzunehmen.
Nachsorge
Die Diabetische Retinopathie, eine möglicheFolgeerkrankung durch einen Diabetes mellitus, sollte regelmäßig durch einen qualifizierten Augenarzt überprüft werden, um mögliche Veränderungen an der Netzhaut zu erkennen und damit einer möglichen Störung des Sehens oder im schlimmsten Falle eine Erblindung vorbeugen zu können.
Dabei achtet der Augenarzt mit Hilfe der Fundoskopie auf kleine Aneurysmen oder Blutungen, die sich in den Gefäßen der Netzhaut bilden können. Sollten diese erkannt werden, ist es möglich, den Patienten für eine OP aufzuklären, bei der mit Hilfe eines Lasers bestimmte Areale der Netzhaut verbrannt werden. Dies beugt einem Glaukom (grüner Star) vor, der durch den Diabetes mellitus ausgelöst werden kann.
Daneben sollte der Patient regelmäßig seinen Zucker im Blut kontrollieren, um die richtige Einstellung der Medikamente zu überprüfen und so weitere Folgeerkrankungen zu verhindern. Neben den Augen ist es wichtig auch die Nieren zu überprüfen, da eine Erkrankung an den Nieren ebenfalls gehäuft mit den Augen vorkommt. Dazu sollte der Patient regelmäßig beim Nephrologen vorstellig werden.
Des Weiteren sollte der Diabetiker beim Hausarzt seinen Fuß kontrollieren lassen, da ein Diabetischer Fuß nicht selten ist und bei einer akuten Verschlechterung des Zustands bis hin zur Amputation führen kann. Auch neurologische Erkrankungen sollten durch einen entsprechenden Facharzt kontrolliert und behandelt werden.
Das können Sie selbst tun
Hauptauslösefaktor der diabetischen Retinopathie ist ein bereits langjährig anhaltender Diabetes mellitus, bei dem der Blutzucker nicht optimal kontrolliert wurde. Als eine der wichtigsten Vorbeugemaßnahmen wird daher eine strenge Selbstkontrolle des Blutzuckers angesehen, der bestimmte Werte möglichst nicht überschreiten sollte. Das gilt für den weitaus häufigsten Diabetes Typ 2 wie auch für die seltene genetisch bedingte Autoimmunerkrankung Diabetes Typ 1.
Die Anpassung und Ausrichtung des Verhaltens im Alltag und Anwendung von Selbsthilfemaßnahmen hat einen großen Einfluss auf den Ausbruch bzw. die Vermeidung der diabetischen Retinopathie. Die Netzhaut wird durch Schäden in den Wänden der Blutgefäße verursacht. Die Entstehung von Mikroaneurysmen wird dadurch begünstigt, so dass nach deren Platzen Einblutungen in die Netzhaut – im fortgeschrittenen Stadium sogar in den Glaskörper - erfolgen und entsprechende Sehbeeinträchtigungen hervorrufen.
Die wichtigsten Selbsthilfemaßnahmen bestehen in der strikten Kontrolle und Einstellung des Blutzuckers und des Blutdrucks sowie in der Ernährungsumstellung auf eine individuell zusammengestellte Ernährungsweise, die die Steuerung des Blutzuckergehalts erleichtert.
Darüber tragen die Einhaltung eines Normalgewichtes und der Verzicht auf Nikotingenuss sowie eine Einschränkung des Alkoholkonsums dazu bei, eine Retinopathie zu vermeiden oder den Krankheitsfortschritt zu verlangsamen oder gar zu stoppen. Die Befolgung der empfohlenen Selbsthilfemaßnahmen begünstigt auch den Erfolg etwaiger medizinischer Therapien wie Laserbehandlungen an der Netzhaut.
Quellen
- Arasteh, K., et. al.: Innere Medizin. Thieme, Stuttgart 2013
- Lang, G. K.: Augenheilkunde. Thieme, Stuttgart 2014
- Usadel, K.-H., Wahl, P.: Diabetologie und Stoffwechsel. In: Bob, A. u. K.: Innere Medizin. Thieme, Stuttgart 2009
