Morbus haemorrhagicus neonatorum
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 11. November 2021Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheiten Morbus haemorrhagicus neonatorum
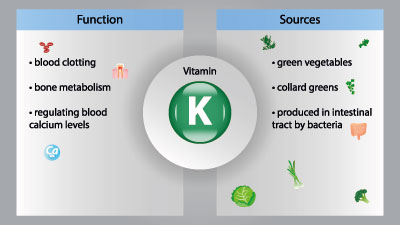
Der Morbus haemorrhagicus neonatorum ist eine Störung der Blutgerinnung, die Säuglinge betreffen kann und auf einen Mangel an Vitamin K zurückgeht. Vitamin K ist zur Synthese verschiedener Gerinnungsfaktoren relevant. Zur Therapie der Erkrankung findet am Säugling eine intravenöse Substitution des erforderlichen Vitamins statt.
Inhaltsverzeichnis |
Was ist Morbus haemorrhagicus neonatorum?
Die Blutgerinnung schützt den Menschen vor Infektionen und außerordentlichen Blutverlusten. Zentrales Element der Gerinnung ist die sogenannte Gerinnungskaskade, an der verschiedene körpereigene und fremde Substanzen beteiligt sind. Gerinnungsstörungen können sich in einer Blutungsneigung äußern. Oft liegt eine genetische Ursache zugrunde.
Eine äußere Ursache ist dagegen für die Blutungsneigung von Patienten mit Morbus haemorrhagicus neonatorum verantwortlich. Das Manifestationsalter dieses pathologischen Phänomens ist die Säuglingszeit. Damit wird der Komplex aus blutungsbedingten Symptomen als hämorrhagische Krankheit bei Feten und Neugeborenen bezeichnet.
Die Betroffenen leiden an einer sogenannten hämorrhagischen Diathese, die sich entweder als anormal lange oder abnormal starke Blutungsneigung im Verletzungsfall manifestiert. Auch Blutungen aus inadäquatem Anlass werden zuweilen als hämorrhagischen Diathese bezeichnet. Unter Umständen liegen diese drei Anzeichen gleichzeitig vor.
Ursachen
Dieser Zusammenhang bestimmt den Ursachenzusammenhang des Morbus haemorrhagicus neonatorum. Die primäre Ursache für diese Gerinnungsstörung ist ein Mangel an Vitamin K, der den Körper des Säuglings zu wenig Gerinnungsfaktoren für eine adäquate Blutgerinnung bilden lässt. Das Vitamin ist vor allem für die Gerinnungsfaktoren II, VII, IX und X relevant.
Neben Mangelernährung der Mutter in der Schwangerschaft kann die antikonvulsive Therapie mit Medikamenten wie Hydantoin und Primidon zu einer solchen Mangelerscheinung im Organismus des Neugeborenen führen. Auch Antibiotikabehandlungen während der Schwangerschaft können ursächlich sein. Wenn der Mangel nicht von Geburt an besteht, geht im häufig eine parenterale Ernährung des Säuglings voraus.
Symptome, Beschwerden & Anzeichen
In den meisten Fällen liegt der Morbus haemorrhagicus neonatorum von Geburt an vor. Nur selten stellt sich das Phänomen durch Einflüsse nach der Schwangerschaft ein. Wenn der Mangel an Vitamin K von Geburt an besteht, muss er sich allerdings nicht unmittelbar nach der Geburt manifestieren. In den meisten Fällen manifestiert sich die Gerinnungsstörung zumindest innerhalb der ersten Lebenswoche in einer Art Frühform.
Bei dieser Frühform macht sich der Morbus haemorrhagicus neonatorum zwischen dem dritten und siebten Lebenstag des Neugeborenen in Form eines Kephalhämatoms bemerkbar. Auch andere, unerklärliche Blutergüsse der Haut können Anzeichen sein. Die dermalen Läsionen verweisen zum Beispiel auf intrakranielle Blutungen. Zusätzlich können sich Blutungen der Haut und gastrointestinale Blutungen einstellen. Ein offensichtlicher Grund für die Blutungen liegt nicht vor.
Wenn der Morbus haemorrhagicus neonatorum nicht von Geburt an vorliegt, beruht er in der Regel auf einer verminderten Konzentration an Vitamin K in der Muttermilch. Die so erworbene Spätform der Gerinnungsstörung macht sich in den ersten drei Lebensmonaten als intrakranielle Blutungsneigung bemerkbar.
Diagnose & Krankheitsverlauf
Die Diagnose eines Morbus haemorrhagicus neonatorum stellt der Arzt oft schon in der ersten Lebenswoche des Säugling. Ausschlaggebend für den Verdacht auf eine Gerinnungsstörung sind die Blutergüsse der Haut. In der Labordiagnostik zeigt sich eine verlängerte Prothrombinzeit in Form eines abnormalen Quick-Werts.
Sowohl die Blutungszeit, als auch die partielle Thromboplastinzeit stellen sich labordiagnostisch in der Regel als normal heraus. Abzugrenzen ist der Morbus haemorrhagicus neonatorum von anders bedingten Gerinnungsstörungen. Diese differentialdiagnostische Abgrenzung gelingt vor allem durch eine Bestimmung der Vitamin-K-Werte. Die Prognose der Patienten ist hervorragend.
Komplikationen
Die Betroffenen leiden dabei an Schmerzen, was sich vor allem bei Kindern durch Schreien äußern kann. Eine Selbstheilung tritt in der Regel nicht ein, sodass eine Behandlung des Morbus haemorrhagicus neonatorum durch einen Arzt auf jeden Fall notwendig ist. In einigen Fällen leiden auch die Eltern des Kindes an psychischen Beschwerden, da sie die Ursache der Blutergüsse in erster Linie nicht identifizieren können.
Die Behandlung des Morbus haemorrhagicus neonatorum erfolgt in den meisten Fällen durch die Zugabe von Vitaminen und durch Bluttransfusionen. Dabei kommt es nicht zu weiteren Komplikationen. Im schlimmsten Fall kann es allerdings zu Blutungen im Gehirn kommen, die tödlich verlaufen können. Aus diesem Grund muss die blutende Quelle auf jeden Fall identifiziert und die Blutung gestoppt werden, damit diese Komplikationen nicht eintreten. Die Lebenserwartung wird durch den Morbus haemorrhagicus neonatorum in der Regel allerdings nicht verringert.
Wann sollte man zum Arzt gehen?
Morbus haemorrhagicus neonatorum tritt im Normalfall ausschließlich bei Neugeborenen auf. Da Säuglinge durch ihre natürliche Handlungsunfähigkeit zur Risikogruppe gehören, sollten Eltern eine erhöhte Wachsamkeit zeigen. Neugeborene werden grundsätzlich unmittelbar nach der Geburt durch die anwesenden Geburtshelfer intensiv untersucht.
Bestehende Unregelmäßigkeiten oder Auffälligkeiten werden wahrgenommen und dokumentiert. Notwendige medizinische Versorgungen werden durch das geschulte Personal in routinierten Abläufen übernommen. Das gleiche Vorgehen kann bei einer Geburt in einem Geburtshaus oder bei einer Hausgeburt mit einer anwesenden Hebamme gewährleistet werden. Daher müssen Eltern in diesen Fällen nicht aktiv werden.
Findet eine spontane Entbindung ohne Geburtshelfer statt, sollte ein schnellstmöglicher Transport von Mutter und Kind in das nächstgelegene Krankenhaus erfolgen. Treten die ersten Beschwerden einige Tage nach der Entbindung auf, wird ein Arzt benötigt. Blutergüsse, Blutungen oder Verfärbungen des Hautbildes weisen auf eine bestehende Unregelmäßigkeit hin, die untersucht und abgeklärt werden muss.
Offene Wunden müssen steril versorgt werden, damit keine Keime in den Organismus gelangen können. Im schlimmsten Fall droht alternativ eine Sepsis und damit besteht eine potentielle Lebensgefährdung für das Kind. Störungen der Durchblutung, Schmerzen oder Verhaltensauffälligkeiten des Neugeborenen sind einem Arzt vorzustellen. Liegen Störungen des Herzrhythmus vor, kommt es zu Herzrasen oder einer Verweigerung der Nahrung, sollte unverzüglich ein Arzt konsultiert werden.
Behandlung & Therapie
Anders als viele andere Gerinnungsstörungen lässt sich der Morbus haemorrhagicus neonatorum ursächlich behandeln. Damit gilt die Erscheinung als heilbar und erfordert in der Regel nicht viel mehr als eine Substitution des fehlenden Vitamins. Die substitutionstherapeutische Maßnahme besteht in den meisten Fällen in einer intravenösen Substitution.
Wenn der Mangel nicht extrem ausgeprägt ist, reicht die Gabe von ein bis zwei Milligramm des Vitamins zur ursächlichen Behandlung aus. Die intravenöse Gabe des Vitamins beugt unzureichender Resorption durch die kindliche Darmflora vor. Eine Bluttransfusion ist nur in äußerst seltenen Extremfällen erforderlich. Die gerinnungsrelevanten Werte des Bluts werden während der Therapie engmaschig bestimmt.
Normalerweise stabilisiert sich die Blutgerinnung innerhalb von Tagen. Falls Blutungen in den inneren Organen aufgetreten sind, muss zusätzlich unter Umständen eine ärztliche Intervention zur Stilllegung der Blutungsquelle erfolgen. Eine fatale Komplikation wären Blutungen im Gehirn, da sie schlaganfallähnliche Symptome zur Folge haben könnten. Zu Gehirnblutungen kommt es im Rahmen eines Morbus haemorrhagicus neonatorum in der Regel aber nicht.
Aussicht & Prognose
Je früher das Bestehen der Erkrankung Morbus haemolyticus neonatorum erkannt wurden, desto besser sind auch die Prognose und die Heilungschancen. Bei vielen der erkrankten Kinder klingt die Krankheit sogar ohne Behandlung oder alleine durch einen Einsatz von Lichttherapie ab. Trotzdem kann die Krankheit in wenigen besonders schwerwiegenden Fällen lebensbedrohliche Ausmaße entwickeln. Das ist vor allem dann der Fall, wenn keine passende Therapie erfolgt. Dann besteht die Möglichkeit, dass erkrankte Kinder an den gefürchteten Komplikationen der Krankheit sterben können.
Ohne Therapie führt die stetig fortschreitende Hämolyse, direkt nach der Geburt zu gefährlicher Hyperbilirubinämie und führt dadurch zur Schädigung des Kindes durch indirektes Bilirubin. Besonders auftretende Muskelschwäche bei Neugeborenen kann bereits auf die beginnende Enzephalopathie hindeuten.
Mit der so zunehmenden Schädigung des Gehirns, entwickeln die Betroffenen eine generalisierte Spastik sowie Krampfanfälle. Oft kommen auch respiratorische Insuffizienz und Lungenblutungen dazu. Ungefähr 25% der betroffenen Feten entwickeln schon zwischen der 18. und 35. Schwangerschaftswoche, durch das Anti-D, Anzeichen von ausgeprägter Anämie mit gefährlicher Hämoglobinkonzentration von unter 8 g/dl.
Unbehandelt führt dies zu Hypoxie, Azidose, Leberschädigung und Milzvergrößerung. Was dann wiederum zu massiver Ödemneigung bei den erkrankten Feten führt. Zudem können weitere Komplikationen wie ein Lungenödem sowie Lungenblutungen zu einem frühen Versterben führen.
Vorbeugung
Dem Morbus haemorrhagicus neonatorum lässt sich vorbeugen. Als eine vorbeugende Maßnahme werden einem Säugling standardmäßig nach der Geburt Vitamin-K-Präparate verabreicht. Die Gabe des Vitamins erfolgt einmal zwischen dem dritten und zehnten Lebenstag und wiederholt sich etwa am 28. Lebenstag.
Meist entspricht die Menge des substituierten Vitamins den empfohlenen zwei Milligramm. Da diese Vorbeugemaßnahme in Krankenhäusern längst zum Standard geworden ist, tritt der Morbus haemorrhagicus neonatorum mittlerweile nur noch in seltenen Fällen ein.
Nachsorge
Dem Betroffenen stehen bei Morbus haemorrhagicus neonatorum in den meisten Fällen keine besonderen oder direkten Maßnahmen einer Nachsorge zur Verfügung. Aus diesem Grund ist bei dieser Krankheit eine frühzeitige Diagnose wichtig, um das Auftreten von Komplikationen und Beschwerden rechtzeitig abzuwenden. Im Falle eines Kinderwunsches sollte der Betroffene bei der Krankheit eine genetische Untersuchung und Beratung in Anspruch nehmen, um ein erneutes Auftreten bei den Kindern zu verhindern.
Die Krankheit kann relativ gut mit Hilfe von verschiedenen Medikamenten und Ergänzungsmitteln behandelt werden. Dabei sollte der Betroffene immer auf die richtige Dosierung und ebenso auf eine regelmäßige Einnahme achten, um die Beschwerden richtig und dauerhaft zu lindern. Ebenso sind regelmäßige Kontrollen der inneren Organe und der Blutwerte sehr wichtig, um andere Beschwerden früh zu erkennen.
Bei verschiedenen Behandlungen oder bei operativen Eingriffen sollte der Betroffene den Arzt über die Krankheit Morbus haemorrhagicus neonatorum immer informieren, damit es nicht zu Komplikationen kommt. Weitere Maßnahmen einer Nachsorge stehen dem Betroffenen bei dieser Krankheit meist nicht zur Verfügung. Eventuell verringert Morbus haemorrhagicus neonatorum die Lebenserwartung des Patienten, wobei keine allgemeine Vorhersage getroffen werden kann.
Das können Sie selbst tun
Da aufgrund des Mangels an Vitamin K die Blutungszeit deutlich verlängert ist, muss das erkrankte Kind mit besonderer Vorsicht behandelt werden. Alle pflegerischen Tätigkeiten, wie zum Beispiel das Herumtragen, Schaukeln oder Wickeln des Kindes sollten auf ein erforderliches Minimum reduziert werden, um keine neuen Blutungen zu provozieren. Starker Druck auf eine Körperregion oder ein Körperteil muss dringend vermieden werden um kleinste Gefäße nicht zu verletzten.
Die Haut sollte regelmäßig auf sogenannte Petechien (kleinste Hautblutungen) oder größere Blutergüsse beobachtet werden. Auch der Stuhl sollte auf Unregelmäßigkeiten geprüft werden, wie frische Blutauflagerungen oder verdautes Blut (Teerstuhl). Besonders der schwarze Teerstuhl kann allerdings auch mit gewöhnlichem Mekonium, auch Kindspech genannt, verwechselt werden.
Haben sich die entsprechenden Blutparameter wieder normalisiert, kann das Neugeborene wieder wie gewohnt gepflegt und berührt werden. Entscheidend ist, dass das Kind die standardmäßig verabreichten Dosen Vitamin K erhält, welche nach der Geburt, am 3., 10. Und 28. Lebenstag verabreicht werden. Entsprechende ärztliche Termine müssen dazu dringend wahrgenommen werden. Der Kinderarzt wird darauf aber auch noch einmal hinweisen.
Quellen
- Gortner, L., Meyer, S., Sitzmann, F.C.: Duale Reihe Pädiatrie. Thieme, Stuttgart 2012
- Kurz, R. et al.: Checkliste Pädiatrie. Thieme, Stuttgart 2015
- Speer, C.P., Gahr, M. (Hrsg.): Pädiatrie. Springer, Berlin 2013