Tinea corporis
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 23. März 2024Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheiten Tinea corporis
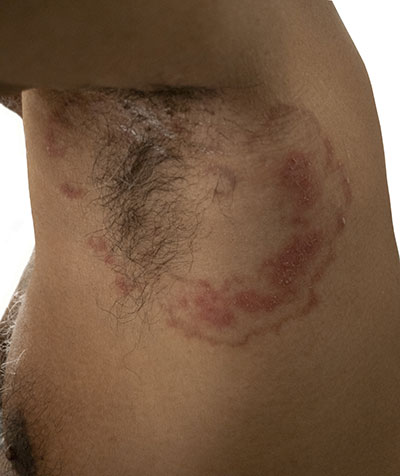
Als Tinea corporis wird eine Pilzinfektion der Haut am Körper einschließlich der Extremitäten ohne Hände und Füße bezeichnet. Die Infektion erfolgt durch Fadenpilze und wird symptomatisch durch Rötungen der Haut oder Pusteln mit starkem Juckreiz begleitet. Mehr als 30 Fadenpilzarten sind als Erreger der Tinea corporis beim Menschen bekannt.
Inhaltsverzeichnis |
Was ist Tinea corporis?
Tinea corporis ist eine Pilzerkrankung der Haut des Körpers, zu dem auch die Extremitäten ohne Hände und Füße gerechnet werden. Symptomatisch sind lokal begrenzte Rötungen der Haut oder sogar mit Gewebsflüssigkeit oder Eiter gefüllte Pusteln. Typischerweise erzeugen die infizierten Hautstellen einen starken Juckreiz.
Bei der Tinea corporis handelt es sich um eine der häufigsten Hauterkrankungen, die in ihrem Verlauf, je nach Erreger und je nach Beschaffenheit des Immunsystems einen milden oder akuten Verlauf nehmen kann. In vielen Fällen besteht eine chronische Infektion mit nur schwachen Symptomen. Hautpilze, auch Dermatophyten genannt, leben aerob und heterotroph, das heißt, dass ihr Stoffwechsel auf Sauerstoff und organische Stoffe zur Ernährung angewiesen ist.
Ein gemeinsames Merkmal der Hautpilze besteht in ihrer Fähigkeit, Keratin aus abgestorbenen Hautzellen abzubauen und verstoffwechseln zu können. Sie verfügen über das Enzym Keratinase, das prinzipiell auch zum Aufspalten anderer Proteine wie Kollagen und Elastin befähigt. Dermatophyten, die für den Menschen infektiös sein können, lassen sich hinsichtlich ihrer „Vorlieben“ in anthropophile, zoophile und geophile Erreger einteilen.
Während die anthropophilen Arten auf den Befall menschlicher Haut spezialisiert sind, infizieren die zoophilen Arten Tiere, auch Haustiere. Allerdings können zoophile Dermatophyten auch den Menschen befallen. Die geophilen Arten kommen fast überall im Boden vor und sind nur in Ausnahmefällen für den Menschen pathologisch.
Ursachen
Beispielsweise stellen Diabetes mellitus, ein durch HIV geschwächtes oder durch Medikamente künstlich zur Unterdrückung von Abstoßungsreaktionen supprimiertes Immunsystem erhöhte Risikofaktoren dar. Die Krankheit kann durch direkten Hautkontakt oder durch Kontakt mit gemeinsam genutzten Gegenständen wie Handtücher oder Waschlappen sowie durch Oberflächen im Sanitärbereich übertragen werden.
Häufige Infektionsherde sind auch öffentliche Saunabereiche oder Schwimmbäder, da die Hautpilze Wärme und Feuchtigkeit bevorzugen. Besonders hartnäckig zeigen sich daher Infektionen an Körperstellen, die in der Regel warm und feucht sind, so zum Beispiel zwischen den Zehen. Eine Infektion mit zoophilen Dermatophyten kann auch durch direkten Körperkontakt mit infizierten Haustieren, zum Beispiel mit Hunden, Katzen oder Hamstern, erfolgen.
Symptome, Beschwerden & Anzeichen
Symptomatisch für eine Tinea corporis sind zunächst kleine runde Flecken auf der Haut mit einem Durchmesser von einem bis zwei Zentimeter. Charakteristisch, aber nicht zwingend, ist eine Randbetonung der Flecken und ein Juckreiz, der heftig sein kann. Bei tiefergehenden Infektionen können sich zusätzlich Entzündungssymptome einstellen.
Bei Infektionen mit auf den Menschen adaptierten anthropophilen Dermatophyten sind die auftretenden Symptome meist schwach, so dass sie häufig kaum Beachtung finden und sich aufgrund der Nichtbehandlung eine chronische Hautpilzerkrankung herausbilden kann. Tiefergehenden Pilzinfektionen können auch von schmerzhaften Entzündungsreaktionen begleitet sein.
Eine Sonderform ist die sogenannte Tinea corporis gladiatorum, auch Mattenbrand genannt, von dem vorwiegend Kampfsportler befallen werden, die ihren Sport auf Bodenmatten ausüben und sich bei Mattenwürfen oder –stürzen kleinere Schürfwunden zuziehen können, in die bestimmte Fadenpilze eindringen und den Mattenbrand auslösen.
Diagnose & Krankheitsverlauf
Die typischen Symptome einschließlich des Juckreizes, die auf eine Tinea corporis hinzuweisen scheinen, können auch andere Ursachen wie Schuppenflechte (Psoriasis), trockenes Ekzem und andere haben. Um eine Ursachenverwechslung auszuschließen, wird ein Abstrich der betroffenen Hautstelle unter dem Lichtmikroskop untersucht.
Falls es notwendig wird, die genaue Art des Fadenpilzes zu erkennen, kann eine Kultur mit dem Abstrich der Haut auf verschiedenen Nährmedien angelegt werden. Allerdings kann das Verfahren mehrere Wochen in Anspruch nehmen. Aufschluss kann auch eine Untersuchung mittels Wood-Licht, auch Schwarzlicht genannt, liefern.
Das Schwarzlicht im UV-Bereich von bis zu 365 Nanometer Wellenlänge lässt Hautstellen, die mit bestimmten Dermatophyten befallen sind, grün-gelblich aufleuchten. Auch eine genetische Untersuchung der Pilz-DNA zur genauen Identifizierung der Pilzart ist möglich.
Komplikationen
Die Folge sind Schuppen, Papeln und mitunter auch schmerzhafte Abszesse. Eine Tinea corporis kann langfristig auch psychische Auswirkungen haben. Erkrankte leiden häufig unter Minderwertigkeitskomplexen und depressiven Verstimmungen. Bei der Behandlung via Antimykotika können Nebenwirkungen wie Übelkeit, Erbrechen oder Kopfschmerzen auftreten. Auch Fieber und Schüttelfrost sowie Nieren- und Leberschädigungen können in seltenen Fällen auftreten.
Bei Schwangeren und Müttern während der Stillzeit kann das Präparat das Kind schädigen. Darüber hinaus können Allergien oder Unverträglichkeiten auftreten, die einer weitergehenden Behandlung bedürfen. Auch unsachgemäß angewendete Haus- und Naturheilmittel können Beschwerden hervorrufen und die Tinea corporis unter Umständen noch verstärken. Es empfiehlt sich deshalb, die Behandlung einer Pilzinfektion der Haut zuvor mit dem Hausarzt oder einem Spezialisten abzusprechen.
Wann sollte man zum Arzt gehen?
Der Betroffene ist bei Tinea corporis auf jeden Fall auf eine medizinische Untersuchung und Behandlung angewiesen. Nur dadurch kann eine weitere Verschlechterung der Beschwerden verhindert werden, wobei auch weitere Komplikationen auftreten können, wenn die Krankheit nicht behandelt wird. Daher sollte bei Tinea corporis schon bei den ersten Symptomen oder Beschwerden ein Mediziner kontaktiert werden. Eine Selbstheilung kann bei dieser Krankheit in der Regel nicht eintreten.
Der Arzt ist bei Tinea corporis dann aufzusuchen, wenn der Betroffen an einem starken Juckreiz auf der Haut leidet. In den meisten Fällen ist die Haut dabei mit Flecken bedeckt, wobei es auch zu Infektionen oder Entzündungen auf der Haut selbst kommen kann. Sollten diese Beschwerden eintreten, so muss der Betroffene auf jeden Fall einen Arzt aufsuchen. In der Regel führt die Tinea corporis auch zu einer deutlichen Verringerung der Ästhetik, sodass es auch zu psychischen Verstimmungen oder zu Depressionen kommen kann. In diesem Falle ist ein Psychologe aufzusuchen. Die Beschwerden von Tinea corporis werden durch einen Hautarzt behandelt.
Behandlung & Therapie
Grundsätzlich stehen für die Behandlung der Tinea corporis topische und systemische und eine Kombination beider Therapiearten zur Auswahl. Die topische Therapie beinhaltet die lokale Bekämpfung der Pilzinfektion mit antimykotischen Cremes oder Salben, Tinkturen oder Puder. Die meisten Antimykotika zielen dabei auf eine Hemmung von Ergosterol ab, das ein wichtiger und notwendiger Bestandteil der Zellmembranen der Pilze ist.
Falls eine topische Behandlung nicht zum Ziel führt, weil viele Körperstellen betroffen sind, ist auch eine systemische Behandlung durch orale Aufnahme bestimmter Medikamente mit antimykotischen Wirkstoffen möglich. Allerdings müssen dabei Wechselwirkungen mit anderen Medikamenten und mögliche Nebenwirkungen bedacht werden. Grundsätzlich sollten Therapien drei bis vier Wochen nach Abklingen der Symptome fortgesetzt werden, um ein Wiederaufflammen der Pilzinfektion (Rezidiv) zu vermeiden.
Vorbeugung
Die wichtigste Vorbeugung zur Vermeidung einer Tinea corporis besteht in einem intakten Immunsystem. Falls das Immunsystem aufgrund anderer Krankheiten oder aufgrund künstlicher Immunsuppression oder aufgrund ungünstiger Lebensbedingungen nicht optimal arbeiten kann, sollten typische Infektionsherde wie öffentliche Bäder und Saunen nur mit Badelatschen betreten werden und gründliches Abtrocknen nach dem Abduschen. Vorbeugend ist auch atmungsaktive Kleidung. Handtücher und Textilien sollten bei 90 Grad gewaschen werden, um eventuelle Pilze und Sporen sicher abzutöten.
Nachsorge
Dem Betroffenen stehen bei Tinea corporis in den meisten Fällen nur eingeschränkte oder nur sehr wenige Maßnahmen einer direkten Nachsorge zur Verfügung. Der Betroffene sollte aus diesem Grund schon früh einen Arzt aufsuchen, um das Auftreten von anderen Komplikationen und Beschwerden zu verhindern. Es kann dabei auch nicht zu einer selbstständigen Heilung kommen, sodass bei den ersten Anzeichen und Symptomen der Krankheit ein Arzt aufgesucht werden sollte.
Die meisten Betroffenen sind in der Regel auf die Einnahme von verschiedenen Medikamenten angewiesen, um die Beschwerden zu lindern oder einzuschränken. Dabei sollte immer auf eine regelmäßige Einnahme und auch auf eine richtige Dosierung geachtet werden. Sollte es zu Unklarheiten oder zu Fragen kommen, so muss immer zuerst ein Arzt konsultiert werden.
Ebenso ist der Arzt auch dann zu kontaktieren, wenn es zu Veränderungen und Beschwerden auf der Haut kommt. Die Lebenserwartung des Betroffenen wird in der Regel nicht verringert. In einigen Fällen kann auch der Kontakt zu anderen Patienten der Erkrankung sinnvoll sein, da es dabei zu einem Austausch an Informationen kommt.
Das können Sie selbst tun
Neben der medikamentösen Behandlung können Betroffene unterstützend weitere einfache Hausmittel anwenden: An vorderster Stelle steht hierbei das Trockenhalten der befallenen Hautareale, um eine Ausbreitung des Pilzes zu verhindern. Neben einer ausreichenden Luftzufuhr für die Haut können infizierte Partien etwa mit Heilerde oder Backpulver eingepudert werden. Aufgrund der zusätzlich enthaltenen Pflegestoffe und Öle sind herkömmliche kosmetische Puder und Babypuder hier jedoch nicht zu empfehlen.
Als altes Heilmittel gegen Pilzinfektionen wird etwa seit langem auch Apfelessig verwendet. Betroffene können die befallenen Stellen mehrmals täglich mit einem in Apfelessig getränkten Wattebausch abtupfen. Auf ähnliche Art kommen Teebaumöl und australischer Manuka-Honig zum Einsatz. Wie dem Apfelessig wird auch diesen Produkten eine antimykotische, also pilzabtötende Wirkung zugeschrieben. Alle diese Mittel sollten jedoch nicht verwendet werden, wenn gleichzeitig eine antimykotische Salbe auf die Haut aufgetragen wird.
Immer wieder werden auch feucht-warme Wickel, die zuvor in Salbei- oder Kamillensud getränkt wurden, als Hausmittel empfohlen. Die Auszüge aus Salbei und Kamille sollen dabei desinfizierend und pilztötend wirken. Da allerdings die dunkle, feuchte Umgebung unter dem Wickel ideale Wachstumsbedingungen für Pilze liefert, sollte lieber auf andere Formen der Selbsttherapie zurückgegriffen werden.
Quellen
- Dirschka, T., Hartwig, R.: Klinikleitfaden Dermatologie. Urban & Fischer, München 2011
- Moll, I.: Dermatologie. Thieme, Stuttgart 2010
- Sterry, W., Worm, M., Burgdorf, W.: Checkliste Dermatologie. Thieme, Stuttgart 2014