Morbus Sinding-Larsen-Johansson
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 15. März 2024Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheiten Morbus Sinding-Larsen-Johansson
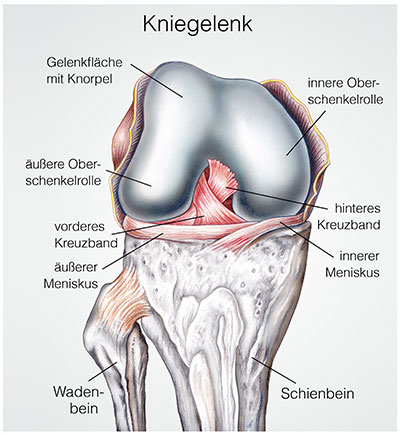
Morbus Sinding-Larsen-Johansson (auch: Patellaspitzensyndrom) ist eine entzündliche Erkrankung am Patellasehnenansatz an der Kniescheibe. Sie entsteht durch Überbelastung des Kniegelenks und betrifft vorwiegend Sportler und junge Menschen.
Inhaltsverzeichnis |
Was ist Morbus Sinding-Larsen-Johansson?
Bei Morbus Sinding-Larsen-Johansson handelt es sich um eine chronische degenerative Entzündung im Bereich des Kniegelenks. Sie geht von der Stelle aus, an der die Patellasehne an der unteren Kniescheibenspitze ansetzt. Die Patellasehne fängt Belastungen ab, die auf das Kniegelenk einwirken.
Durch Überbelastung kann es zu einer Reizung oder Entzündung der Patellasehne an ihrem Ansatz kommen. Symptome sind starke Schmerzen bei Belastung sowie Bewegungseinschränkungen. In fortgeschrittenem Stadium kann die Erkrankung zu einem Sehnenriss oder einer Nekrose der Kniescheibe mit Ablösung von Knochenstücken führen.
Der Name der Erkrankung geht auf den norwegischen Arzt Christian Magnus Falsen Sinding-Larsen und den schwedischen Arzt Sven Christian Johansson zurück. Sie beschrieben die Erkrankung 1921 beziehungsweise 1922 unabhängig voneinander erstmals.
Ursachen
Entsprechend betrifft Morbus Sinding-Larsen-Johansson häufig Basketball- und Volleyballspieler, Weit- und Hochspringer, Tennis- und Fußballspieler. Aber auch Jogger, Skifahrer und Gewichtheber sind gefährdet. Doch nicht immer liegt den Beschwerden eine äußere Ursache zugrunde.
Zu den inneren Ursachen zählen der Kniescheibenhochstand, eine angeborene Bandschwäche und eine verminderte Dehnbarkeit der Muskulatur in der Region des Kniegelenks. Auch genetische Einflüsse sind nicht auszuschließen. Des Weiteren führen Fehlstellungen des Beckens, der Wirbelsäule oder der Füße unter Umständen zu einer Erkrankung an Morbus Sinding-Larsen-Johansson.
Symptome, Beschwerden & Anzeichen
Das Leitsymptom der Erkrankung sind starke Schmerzen im Bereich des Kniegelenks, genauer unterhalb der Kniescheibe. In manchen Fällen tritt zusätzlich eine Rötung oder Schwellung auf. Das Kniegelenk ist druckempfindlich und die Beweglichkeit ist eingeschränkt. Das Strecken des Beins ist schmerzhaft.
Nach körperlicher Belastung sind die Schmerzen besonders ausgeprägt. In fortgeschrittenem Stadium verschwinden die Schmerzen zunächst kurz nach Beginn der Belastung, treten aber nach der Belastung erneut auf. Später besteht der Schmerz auch in Ruhe. Bei 20 bis 30 Prozent der Patienten treten die Beschwerden beidseitig auf. Da diese Symptome auf verschiedene Erkrankungen des Kniegelenks hindeuten können, ist ein frühzeitiger Arztbesuch zur Abklärung und zur Einleitung einer angemessenen Therapie ratsam.
Diagnose & Krankheitsverlauf
Im Rahmen der Diagnosestellung findet zunächst ein Anamnesegespräch statt. Der Arzt erkundigt sich nach den Beschwerden, möglichen Vorerkrankungen und den Lebensgewohnheiten des Patienten einschließlich der sportlichen Betätigung. Anschließend erfolgt eine körperliche Untersuchung. Im Fall eines Morbus Sinding-Larsen-Johansson ist ein Druckschmerz auf Höhe der unteren Kniescheibenspitze feststellbar.
Das Strecken des Beins ist nur unter Schmerzen möglich. Falls die Untersuchung den Verdacht auf Morbus Sinding-Larsen-Johansson erhärtet, folgen im nächsten Schritt eine Ultraschalluntersuchung, eine Kernspintomografie (MRT) oder eine Röntgenuntersuchung. Diese Verfahren bilden Veränderungen der Knochenstruktur des Kniegelenks, der Sehne und der umgebenden Strukturen ab.
So ist der Grad der Entzündung erkennbar. Eine Erkrankung an Morbus Sinding-Larsen-Johansson kann über vier verschiedene Grade (Klassifikation nach Roels et al., 1978) verlaufen. Zunächst tritt der Schmerz nur nach Belastung auf. Nimmt das Ausmaß der Entzündung zu, treten die Schmerzen zwar zu Beginn einer Belastung auf, verschwinden dann aber vorübergehend, um nach Beendigung der Belastung zurückzukehren.
Bei weiterer Verschlechterung dauert der Schmerz über die Belastung hinaus in Alltagssituationen und bei Ruhe an. Zuletzt kommt es zum Riss der Patellasehne. Auch eine Nekrose der Kniescheibe kann auftreten. Wird Morbus Sinding-Larsen-Johansson frühzeitig diagnostiziert und behandelt, ist die Prognose sehr gut. Andernfalls besteht die Gefahr einer Chronifizierung der Schmerzen. Auch nach der Ausheilung ist eine übermäßige Belastung der Kniescheibenspitze zu meiden.
Komplikationen
Ebenso können die Schmerzen im Knie in Form von Ruheschmerzen auftreten und dadurch auch den Schlaf des Betroffenen beeinträchtigen. Dadurch kommt es zu Schlafstörungen, Müdigkeit und zu einer allgemeinen Reizbarkeit des Patienten. Die Lebensqualität des Betroffenen wird durch den Morbus Sinding-Larsen-Johansson deutlich verringert und eingeschränkt.
Komplikationen treten in der Regel dann auf, wenn das Knie noch weiterhin belastet wird. Dabei kann es auch zu irreversiblen Schäden am Knie kommen. In den meisten Fällen ist bei der Behandlung kein operativer Eingriff notwendig und es kommt nicht zu Komplikationen.
Die Beschwerden selbst können durch Therapien eingeschränkt werden. Auch die Lebenserwartung des Betroffenen wird durch den Morbus Sinding-Larsen-Johansson nicht beeinflusst. Dabei kommt es in den meisten Fällen zu einem positiven Krankheitsverlauf.
Wann sollte man zum Arzt gehen?
Treten nach sportlichen Aktivitäten oder starken körperlichen Belastungen Beschwerden der Knie auf, sollte eine ausreichende Ruhe und Schonung erfolgen. Kommt es nach einer Pause oder einem erholsamen Nachtschlaf zu einer deutlichen Linderung der Beschwerden oder einer vollständigen Genesung, wird kein Arzt benötigt. In diesen Fällen liegt eine Überlastung vor, die durch den Selbstheilungsmechanismus des Körpers selbständig geheilt wird.
Halten die Beschwerden unvermindert an oder nehmen sie an Intensität zu, sollte ein Arzt konsultiert werden. Ein Arztbesuch ist ebenfalls anzuraten, wenn sich Schmerzen oder Beeinträchtigungen des Kniegelenks unmittelbar mit dem Beginn einer Bewegung entwickeln.
Leidet der Betroffene unter einer Abnahme der körperlichen Leistungsfähigkeit oder Belastbarkeit, ist ein Kontrollbesuch bei einem Arzt anzuraten. Kommt es zu einer Fehlhaltung oder einer fehlerhaften Belastung des Körpers, wird ein Arzt benötigt. Können sportliche Aktivitäten nicht mehr wie gewohnt durchgeführt werden, entwickelt sich eine Druckempfindlichkeit oder treten Sensibilitätsstörungen am Knie auf, wird ärztliche Hilfe benötigt.
Bei einer Unfähigkeit, das Knie vollständig zu strecken oder mit dem Eigengewicht zu belasten, liegt eine gesundheitliche Störung vor, die behandelt werden muss. Unregelmäßigkeiten der Durchblutung, Veränderungen sowie Verfärbungen des Hautbildes und Auffälligkeiten des Verhaltens sollten einem Arzt zur Abklärung vorgestellt werden.
Behandlung & Therapie
Um einer Ausbreitung der Entzündung entgegenzuwirken, ist die Therapie baldmöglichst einzuleiten. Die Regeneration ist mit bis zu einem Jahr Dauer langwierig. Dennoch genügt bei etwa 90 Prozent der Erkrankungen eine konservative Therapie.
Am wichtigsten ist die Schonung des betroffenen Kniegelenks. Regelmäßiges Dehnen der Oberschenkelmuskulatur reduziert die Spannung im Bereich der Kniescheibe. Die weitere Behandlung hängt vom Grad der Erkrankung ab. Warme oder kalte Umschläge, Krankengymnastik und manuelle Therapie sind allgemeine Maßnahmen, die den Krankheitsverlauf positiv beeinflussen.
Auch Elektrostimulation, Ultraschall und Stoßwellenbehandlung werden erfolgreich eingesetzt. Naturheilkundliche Therapien wie Homöopathie, Phytotherapie und die Behandlung mit Schüßlersalzen können die Heilung weiter unterstützen. Ziel all dieser Behandlungen ist, die Regeneration zu fördern, indem sie den lokalen Stoffwechsel aktivieren und die regionale Durchblutung anregen.
Die Lockerung der Oberschenkelmuskulatur reduziert die Zugkräfte auf die Kniescheibe. Des Weiteren helfen entzündungshemmende Medikamente und Schmerzmittel. Sind konservative Therapiemethoden nicht ausreichend, wird eine Operation in Form einer Arthroskopie durchgeführt.
Zu den üblichen Maßnahmen gehören die Entfernung von entzündlich verändertem Gewebe oder Teilen der Patellasehne, die Denervierung der Sehnenumgebung, die Lösung der Patellasehne von der Kniescheibenspitze und die Entfernung von abgestorbenem Knochengewebe.
Aussicht & Prognose
Die Prognose bei der Morbus Sinding-Larsen-Johansson gilt im Allgemeinen als günstig. Voraussetzung dafür stellt dar, dass Patienten einen schnellen Behandlungsbeginn erfahren. Je nach Ausmaß kommen konservative oder operative Maßnahmen zum Einsatz. Wesentlich für die Genesung ist die Einhaltung empfohlener Verhaltensregeln in den nächsten drei bis zwölf Monaten. Dazu zählen Schonung, Kühlung, die Einnahme von Schmerzmitteln und Krankengymnastik. Nur im Rahmen einer konsequenten Umsetzung kann sich eine abschließende Heilung einstellen.
Wird eine Behandlung nicht aufgenommen, ergeben sich regelmäßig langfristige Bewegungseinschränkungen und Schmerzen. Zwar verkürzt sich dadurch nicht die Lebenszeit; allerdings leidet die Lebensqualität zum Teil deutlich. In der Praxis wird die Diagnose Morbus Sinding-Larsen-Johansson häufiger bei Männern als bei Frauen gestellt.
Nach einer abgeschlossenen Behandlung der Morbus Sinding-Larsen-Johansson sollten bestimmte Sportarten gemieden werden. Auch sollte das Belastungspensum deutlich reduziert werden. Nur so kann die Beschwerdefreiheit der Kniescheibenspitze gewährleistet werden. Der behandelnde Arzt spricht mit seinem Patienten über ausgeübte sportliche Aktivitäten und gibt Empfehlungen ab. Die Einhaltung der Ratschläge verbessert die Aussicht auf eine lebenslange Beschwerdefreiheit. Deren Umsetzung obliegt einzig dem Patienten.
Vorbeugung
Um einer Überbelastung der Patellasehne vorzubeugen, ist es besonders wichtig, sich vor dem Sport gut aufzuwärmen und die Muskulatur regelmäßig zu dehnen. Beim Einstieg in eine neue Sportart sollte die Belastung auf das Kniegelenk langsam gesteigert werden. Zwischen den Sporteinheiten muss ausreichend Zeit zur Regeneration liegen. Bei Fehlstellungen senken orthopädische Einlagen das Risiko einer Erkrankung an Morbus Sinding-Larsen-Johansson. Beim Auftreten von Schmerzen im Bereich des Kniegelenks sollte die Belastung umgehend reduziert werden.
Nachsorge
Bei der Nachsorge von Morbus Sinding-Larsen-Johansson steht vor allem die Schonung des betroffenen Kniegelenks im Vordergrund. Die Regenerationsphase geht über einen längeren Zeitraum, üblicherweise etwa zwölf Monate. In schweren Fällen kann die Regeneration bis zu zwei Jahre dauern. Liegen nach Beendigung der Therapie weiterhin Symptome vor, ist der Verzicht auf sportliche Aktivitäten angezeigt.
Ist der Patient beschwerdefrei oder hat nur geringe Symptome, können leichte sportliche Aktivitäten wieder aufgenommen werden. Selten ist eine Behandlung mit Schmerzmitteln notwendig. Die Einnahme von Schmerzmitteln, wie Paracetamol, ist kurzfristig möglich. Bei Schmerzen nach körperlicher Aktivität lindern kühlende Umschläge, die auf die betroffenen Stellen gelegt werden. Die Umschläge werden dann etwa 20 Minuten angewendet.
Geeignet sind in der Regenerationsphase knieschonende Sportarten wie Radfahren oder Schwimmen. Die Wiederaufnahme von sportlichen Aktivitäten erfolgt in kleinen Schritten. Ein Aufbautraining für den Schenkelstrecker (Quadrizeps) unterstützt die weitere Regeneration. Künftige Überlastungen der Gelenke begünstigen das erneute Auftreten von Morbus Sinding-Larsen-Johansson. Schmerzen in Knie und Hüfte sind mit dem behandelten Arzt abzuklären, um einen Rückfall zu vermeiden.
Eine Fehlstellung in Hüfte, Sprung- oder Kniegelenken wird parallel zum Patellaspitzensyndrom behandelt, um das Kniegelenk zu entlasten. Dazu ist die Verwendung orthopädischer Einlagen notwendig. Nur in wenigen schweren Fällen kommt es trotz Schonung nicht zu einer Besserung der Symptome. Dann wird in einer Operation das entzündete Sehnenmaterial entfernt.
Das können Sie selbst tun
Da Morbus Sinding-Larsen-Johansson eine Erkrankung mit physischen Ursachen ist, zielt die Alltagsbewältigung und Selbsthilfe auf eine Abschwächung der Symptomatik. Die mit der Erkrankung einhergehende Entzündung kann primär durch Kühlung gelindert werden. Auf diese Weise werden Schmerzerscheinungen bekämpft. Außerdem sollten betroffene Patienten auf körperliche Belastungen durch Sport verzichten, um nicht das Risiko einer Verschlimmerung einzugehen.
Auf Bewegung sollten Patienten dagegen nicht verzichten. Um motorische Fähigkeiten zu erhalten und die Muskulatur nicht verkommen zu lassen, bieten sich physiotherapeutische Übungen an. So ist es beispielsweise empfehlenswert, den Oberschenkelstrecker zu trainieren, da dieser Muskel durch das Morbus Sinding-Larsen-Johansson am ehesten in Mitleidenschaft gezogen wird. Außerdem können Betroffene bei starken Schmerzen auf Medikamente zurückgreifen, die entzündungshemmend oder schmerzlindernd wirken. Dazu bietet sich Paracetamol an. Allerdings sollte bei einer regelmäßigen Einnahme ein Arzt konsultiert werden, um Nebenwirkungen oder Folgeschäden durch die Einnahme von Schmerzmitteln zu vermeiden.
Vermieden werden sollte außerdem eine prinzipielle Schonhaltung des betroffenen Gelenks. Schonhaltungen können einerseits, sofern sie langfristig vorgenommen werden, zu Fehlbildungen führen und beschleunigen andererseits den Muskelabbau. Für Betroffene ist es empfehlenswert, den Alltag so normal wie möglich zu gestalten.
Quellen
- Herold, G.: Innere Medizin. Selbstverlag, Köln 2016
- Niethard, F., Pfeil, J., Biberthaler, P.: Orthopädie und Unfallchirurgie. Thieme, Stuttgart 2014
- Wülker, N., Kluba, T., Roetman, B., Rudert, M.: Taschenlehrbuch Orthopädie und Unfallchirurgie. Thieme, Stuttgart 2015