Wundheilung
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 5. September 2024Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Körperprozesse Wundheilung
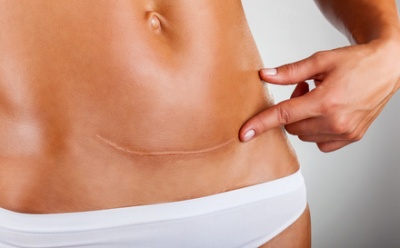
Die Wundheilung ist ein natürlicher Prozess, welcher von vielen äußeren und inneren Faktoren beeinflusst wird. Ohne eine verlässliche Wundheilung würden gesundheitliche Folgen entstehen, welche sogar zum Tode führen könnten.
Was ist Wundheilung?
Bei der Wundheilung laufen im Organismus komplexe und überaus komplizierte Prozesse ab, welche im Endresultat zu einem Verschluss der Wundöffnung beitragen.
Die Grundlage für die Wundheilung stellt eine Neubildung von Gewebe dar, welches dem zerstörten vollkommen gleich oder lediglich ähnlich ist. In diesem Zusammenhang kann eine Wundheilung auch mit einem Narbengewebe abschließen.
Durch eine ganze Reihe von Einwirkungen kann es passieren, dass eine Störung der Wundheilung vorliegt. In der Regel geht die Wundheilung bei kleinen Ausmaßen schnell von statten. Die körpereigenen, natürlichen biologischen Abläufe können sich bei der Wundheilung auch über eine lange Zeit hinziehen oder ausbleiben. Die Wundheilung hängt zudem von der Beschaffenheit der Wunde ab. Es existieren verschiedene Wundheilungsformen.
Entwicklung der Wundheilung
Die Wundheilung beim Menschen durchläuft im Laufe des Lebens verschiedene Phasen, die von altersbedingten physiologischen Veränderungen beeinflusst werden. Bereits im Fötus beginnt der Körper, Verletzungen zu heilen, jedoch unterscheiden sich die Mechanismen und Ergebnisse der Wundheilung während der fetalen Entwicklung deutlich von denen im Erwachsenenalter.
Fetale Wundheilung
Die Wundheilung im Fötus ist bemerkenswert, da sie in der frühen Schwangerschaft nahezu narbenfrei verläuft. Im Gegensatz zu Erwachsenen, bei denen Verletzungen oft zu Narbenbildung führen, sind die Wunden bei Föten in der Lage, sich vollständig zu regenerieren. Dies liegt an der unterschiedlichen Zusammensetzung und Aktivität der Zellen sowie an einer geringeren Entzündungsreaktion. Die Wundheilung im Fötus ist durch eine schnelle Neubildung von Gewebe und eine stärkere Kollagenbildung gekennzeichnet, was zu einer glatten und funktionsfähigen Haut führt. Im dritten Trimester beginnt sich die Wundheilung jedoch zu verändern, und Narbenbildung kann auftreten, ähnlich wie bei Erwachsenen.
Wundheilung im Kindesalter
Nach der Geburt bleibt die Fähigkeit zur Wundheilung bei Kindern stark ausgeprägt. Kinder heilen im Allgemeinen schneller und mit weniger Narbenbildung als Erwachsene. Die Zellteilung ist in jungen Jahren schneller, und die Haut ist elastischer und widerstandsfähiger. Diese schnelle Regeneration ermöglicht eine rasche Heilung von Verletzungen, was besonders bei kleineren Wunden oder Schnitten auffällt. Das Immunsystem reagiert effizienter auf Verletzungen, und die Entzündungsprozesse sind besser reguliert.
Wundheilung im Erwachsenenalter
Im Erwachsenenalter verläuft die Wundheilung in drei Hauptphasen: Entzündung, Proliferation und Remodellierung. In der Entzündungsphase wird das geschädigte Gewebe von Immunzellen gereinigt, während in der Proliferationsphase neues Gewebe gebildet wird. Die Remodellierungsphase sorgt schließlich für die Stabilisierung und Narbenbildung. Erwachsene haben jedoch ein höheres Risiko für Narbenbildung als Kinder, da die Heilungsprozesse langsamer ablaufen und die Kollagenfasern oft unorganisierter angeordnet sind. Faktoren wie Ernährung, allgemeiner Gesundheitszustand und genetische Veranlagung beeinflussen die Wundheilung im Erwachsenenalter erheblich.
Wundheilung im hohen Alter
Im Alter verlangsamt sich der Wundheilungsprozess erheblich. Die Zellteilung nimmt ab, und das Immunsystem arbeitet weniger effizient, was die Entzündungsphase verlängert. Auch die Durchblutung ist reduziert, was die Versorgung der Wunde mit Nährstoffen und Sauerstoff erschwert. Zudem nimmt die Kollagenproduktion ab, was zu einer schlechteren Gewebereparatur führt. Ältere Menschen sind anfälliger für chronische Wunden, wie Dekubitus oder diabetische Geschwüre, und haben ein höheres Risiko für Infektionen. Faktoren wie chronische Krankheiten (z. B. Diabetes), Medikamenteneinnahme und verminderte Mobilität spielen eine wichtige Rolle bei der Verzögerung der Wundheilung im Alter.
Verlauf, Stadien & Phasen
Die Wundheilung geht in unterschiedlichen Stufen ab, welche ebenfalls die bei der Wundheilung auftretenden Verläufe und Symptome kennzeichnen. In der Medizin sind als Stadien der Wundheilung die exsudative, resorptive, proliferative Stufe und die regenerative Stufe klassifiziert. Alle Abschnitte basieren auf der jeweils vorangegangenen Phase und können nicht voneinander getrennt werden. Nicht in jedem Fall können die Stadien der Wundheilung eindeutig abgegrenzt werden.
Innerhalb der ersten drei Tage nach einer Verletzung kommt es bei der Wundheilung zu einem Wundverschluss durch ein die Blutgerinnung. Diese basiert bei der Wundheilung auf einer abgesonderten Feuchtigkeit, einem Exsudat, welches Fibrin, einen Gerinnungsfaktor enthält. Von außen sichtbar zeigt sich die Einleitung der Wundheilung als Schorf oder Grind. Durch diesen zunächst vorübergehenden Wundverschluss können bei der Wundheilung keine Infektionen entstehen.
Die resorptive Etappe der Wundheilung ist dadurch gekennzeichnet, dass sich eine Ansammlung von körpereigenem Eiweiß manifestiert. Die Bildung von sogenanntem Granulationsgewebe wird eröffnet.
In der Proliferationsphase, welche sich bis zum siebenten Tag hinzieht, produzieren die Fibroblasten ein Stützgewebe. Dieses besteht bei der Wundheilung aus kollagenen Fasern und stellt ein proteinhaltiges Grundgerüst dar.
Acht bis neun Tage nach der Wundentstehung kommt es zum Wachsen von narbigem Gewebe. Das Narbengewebe erscheint visuell heller und glatter als intaktes Gewebe. Darüber hinaus entsteht Narbengewebe bei einer Wundheilung nicht nur auf der Haut, sondern an den inneren Organen. Mit dem Narbengewebe aus Plattenepithel, einer speziellen Gewebsschicht, ist die normale Wundheilung abgeschlossen.
Funktionen & Aufgaben
Die Wundheilung umfasst neben der Reinigung, dem Schutz und dem Verschließen der Wunde noch weitere Funktionen. Durch die intakte Wundheilung können Krankheiten durch eindringende Keime verhindert werden. Darüber hinaus begründet die Wundheilung eine Unterbrechung des Blutverlustes, sodass der Organismus überleben kann.
Durch eine komplett abgeschlossene Wundheilung erhält ein beschädigtes oder zerstörtes Gewebe und das damit verbundene Organ seine Funktionsfähigkeit zurück.
Krankheiten, Komplikationen & Störungen
Bei einer Unterbrechung oder einem Unvermögen des Organismus, eine vollständige Wundheilung zu gewährleisten, wird von einer Störung der Wundheilung oder einer Wundheilungsstörung gesprochen.
Eine Störung der Wundheilung hängt kausal mit variierenden Faktoren zusammen. Diese Aspekte beziehen sich entweder direkt auf die Wunde selbst. Die Wundheilung kann beispielsweise beeinträchtig werden durch eine Infektion, Druckeinwirkung, unzureichende Gerinnung und Wundverschluss, ein zu großes Ausmaß der Wunde oder einwirkende Belastungen.
Kommt es trotz Ausschluss dieser Ursachen zu einer Störung der Wundheilung, können das Lebensalter (bei älteren Menschen heilen Wunden sehr schlecht), bestehende Erkrankungen wie Stoffwechselkrankheiten, eine zu geringe Immunabwehr, Krebserkrankungen, Hormonstörungen und Mangelzustände die Ursachen sein.
Eine unzureichende, nicht ausgewogene Ernährung und zu wenig Flüssigkeit können ebenfalls eine Wundheilungsstörung verursachen. Wichtig sind im Zusammenhang mit der Ernährung verschiedene Mineralien und Vitamine, welche die Wundheilung unterstützen. Durch eine Mangel- oder Unterernährung fehlen diese und es stellen sich Wundheilungsstörungen ein.
Treten Störungen der Wundheilung auf, können Gründe wie die Einnahme verschiedener Medikamente (Gerinnungshemmer, Zytostatika), Erkrankungen des Herz-Kreislauf-Systems mit einhergehender Minderdurchblutung sowie einzelne psychische Krankheiten die Gründe sein. Ein übermäßiger, suchtbedingter Konsum von Alkohol oder Drogen schränkt die Wundheilung ebenfalls ein.
Verbesserung der Wundheilung
Die Wundheilung kann durch eine Reihe von Maßnahmen verbessert werden, die sowohl auf den allgemeinen Gesundheitszustand als auch auf die spezifischen Bedürfnisse der Wunde abzielen. Eine schnellere und effektivere Wundheilung fördert nicht nur das körperliche Wohlbefinden, sondern reduziert auch das Risiko von Komplikationen wie Infektionen oder Narbenbildung.
Ausgewogene Ernährung
Eine nährstoffreiche Ernährung spielt eine zentrale Rolle bei der Wundheilung. Proteine sind essenziell, da sie die Bausteine für Gewebe und Zellregeneration liefern. Lebensmittel wie Eier, Fisch, Hülsenfrüchte und mageres Fleisch fördern die Produktion von Kollagen, einem wichtigen Protein, das für die Bildung neuen Gewebes verantwortlich ist. Vitamine und Mineralstoffe wie Vitamin C, Zink und Eisen unterstützen die Immunfunktion, die Neubildung von Gewebe und die Sauerstoffversorgung der Wunde. Vitamin C ist besonders wichtig für die Kollagenbildung und das Abheilen von Narben, während Zink zur Zellteilung und Gewebereparatur beiträgt.
Hydration und Sauerstoffzufuhr
Eine ausreichende Flüssigkeitszufuhr ist ebenfalls entscheidend für die Wundheilung. Wasser unterstützt die Durchblutung und den Transport von Nährstoffen zu den verletzten Geweben. Eine gute Hydration hilft außerdem, die Haut elastisch zu halten, was die Bildung neuer Zellen erleichtert. Zusätzlich ist eine optimale Sauerstoffzufuhr wichtig, da Sauerstoff die Zellregeneration und die Bildung von neuem Gewebe fördert. Bei größeren oder chronischen Wunden kann eine hyperbare Sauerstofftherapie eingesetzt werden, um den Heilungsprozess zu beschleunigen.
Richtige Wundpflege
Die richtige Pflege der Wunde ist entscheidend, um Infektionen zu vermeiden und den Heilungsprozess zu unterstützen. Wunden sollten sauber gehalten und regelmäßig desinfiziert werden, um die Ansiedlung von Bakterien zu verhindern. Ein feuchtes Wundmilieu, das durch moderne Verbandsmaterialien wie Hydrokolloid- oder Schaumverbände gefördert wird, begünstigt die Zellmigration und beschleunigt den Heilungsprozess. Diese Verbände verhindern das Austrocknen der Wunde und schützen sie vor äußeren Einflüssen.
Vermeidung von Stress und ausreichend Schlaf
Chronischer Stress und Schlafmangel können die Wundheilung verzögern, da sie das Immunsystem schwächen und die Entzündungsreaktionen im Körper verstärken. Stressreduktionstechniken wie Meditation, Yoga oder Atemübungen können das allgemeine Wohlbefinden fördern und den Heilungsprozess beschleunigen. Ausreichend Schlaf ist notwendig, da der Körper während der Ruhephasen regeneriert und Zellreparaturprozesse anstößt.
Bewegung und Durchblutung
Regelmäßige Bewegung verbessert die Durchblutung und sorgt dafür, dass Sauerstoff und Nährstoffe effizient zu den Wunden transportiert werden. Schon leichte Bewegung wie Spaziergänge oder Dehnübungen kann den Heilungsprozess unterstützen, ohne die Wunde zu belasten.
Diese Maßnahmen tragen dazu bei, die Wundheilung zu optimieren, das Infektionsrisiko zu senken und den allgemeinen Gesundheitszustand zu verbessern.
Chronische Wunden: Ursachen und moderne Behandlungsansätze
Chronische Wunden stellen ein bedeutendes gesundheitliches Problem dar, insbesondere bei älteren Menschen und Patienten mit Vorerkrankungen wie Diabetes oder Gefäßerkrankungen. Eine chronische Wunde wird definiert als eine Wunde, die innerhalb von drei Monaten nicht heilt oder in dieser Zeit nur minimalen Fortschritt zeigt. Zu den häufigsten Arten chronischer Wunden gehören diabetische Fußgeschwüre, venöse Ulzera und Dekubitus (Druckgeschwüre).
Ursachen für chronische Wunden
Die Ursachen für chronische Wunden sind vielfältig und häufig auf eine schlechte Durchblutung, Diabetes oder Druckbelastung zurückzuführen. Bei Patienten mit Diabetes führt die Schädigung der Nerven und Blutgefäße zu einer verminderten Sensibilität und Durchblutung, was das Risiko für Geschwüre erhöht und die Wundheilung stark verzögert. Venöse Ulzera entstehen oft durch eine chronische venöse Insuffizienz, bei der der Blutfluss in den Venen gestört ist und es zu Stauungen und Ödemen kommt. Druckgeschwüre betreffen vor allem bettlägerige oder mobilitätseingeschränkte Patienten, da durch dauerhaften Druck auf bestimmte Hautstellen das Gewebe geschädigt wird.
Ein weiteres Problem bei chronischen Wunden ist die anhaltende Entzündungsreaktion, die den Heilungsprozess hemmt. Dies kann durch eine persistierende Infektion oder die Bildung von Biofilmen – eine Schicht von Bakterien, die sich auf der Wundoberfläche ansiedeln – verursacht werden. Diese Biofilme schützen die Bakterien vor dem Immunsystem und Antibiotika, was die Behandlung erschwert.
Moderne Behandlungsansätze
Die Behandlung chronischer Wunden erfordert einen multidisziplinären Ansatz und den Einsatz moderner Techniken, um den Heilungsprozess zu fördern. Ein erster Schritt besteht darin, die zugrunde liegende Ursache zu behandeln, etwa die Blutzuckerkontrolle bei Diabetes oder die Verbesserung der Durchblutung bei venösen Ulzera.
Ein wichtiger Aspekt der Wundbehandlung ist die Wundreinigung (Debridement), bei der abgestorbenes Gewebe entfernt wird, um die Heilung zu fördern. Die Anwendung von feuchten Wundauflagen wie Hydrokolloiden oder Schaumverbänden hilft, ein ideales Heilungsmilieu zu schaffen. Diese Verbände fördern die Zellmigration und verhindern das Austrocknen der Wunde.
Die Vakuumtherapie, auch als negative Drucktherapie bekannt, ist eine weitere innovative Methode. Dabei wird ein Unterdruck auf die Wunde ausgeübt, was die Durchblutung verbessert, Exsudate entfernt und die Heilung beschleunigt.
Ein aufstrebender Bereich ist die Biotechnologie in der Wundbehandlung. Hautersatzmaterialien, die aus körpereigenen Zellen oder Biomaterialien bestehen, können helfen, chronische Wunden zu schließen. Wachstumsfaktoren und Stammzelltherapien werden ebenfalls erforscht, um den Heilungsprozess auf zellulärer Ebene zu stimulieren.
Insgesamt bieten diese modernen Ansätze neue Hoffnung für Patienten mit chronischen Wunden, indem sie gezielt auf die Ursachen eingehen und den Heilungsprozess deutlich verbessern können.
10 Dinge, die Sie über die Wundheilung wissen sollten
Welche Phasen durchläuft die Wundheilung?
Die Wundheilung verläuft in drei Hauptphasen: der Entzündungsphase, der Proliferationsphase und der Remodellierungsphase. In der Entzündungsphase wird die Wunde von Schmutz und Bakterien gereinigt, während Immunzellen eingreifen. In der Proliferationsphase bildet sich neues Gewebe und die Wunde beginnt zu schließen. In der Remodellierungsphase wird das neue Gewebe stabilisiert und die Narbe gebildet.
Wie lange dauert die Wundheilung normalerweise?
Die Heilungsdauer hängt von der Art und Größe der Wunde sowie dem Gesundheitszustand des Patienten ab. Kleinere Wunden heilen in der Regel innerhalb weniger Tage bis Wochen. Größere oder tiefere Wunden können mehrere Monate benötigen, um vollständig zu heilen.
Welche Faktoren beeinflussen die Wundheilung?
Ernährung, Alter, allgemeiner Gesundheitszustand, Durchblutung und das Vorhandensein von Infektionen sind wesentliche Faktoren, die die Wundheilung beeinflussen. Chronische Erkrankungen wie Diabetes oder Herz-Kreislauf-Probleme können die Heilung verlangsamen.
Wie kann man die Wundheilung beschleunigen?
Eine ausgewogene Ernährung, reich an Proteinen, Vitaminen und Mineralstoffen, unterstützt die Heilung. Zudem ist eine gute Wundpflege, einschließlich regelmäßiger Reinigung und desinfizierender Maßnahmen, wichtig. Bewegung fördert die Durchblutung, was ebenfalls den Heilungsprozess beschleunigen kann.
Welche Rolle spielt die Ernährung bei der Wundheilung?
Eine proteinreiche Ernährung sowie Vitamine wie Vitamin C und Zink sind entscheidend, da sie die Bildung von Kollagen unterstützen, das für die Geweberegeneration notwendig ist. Auch Eisen spielt eine Rolle, da es die Sauerstoffversorgung des Gewebes fördert.
Warum ist eine feuchte Wundumgebung besser als eine trockene?
Eine feuchte Wundumgebung fördert die Zellmigration und beschleunigt die Bildung neuen Gewebes. Feuchtigkeitsregulierende Verbände verhindern das Austrocknen der Wunde und reduzieren das Risiko von Narbenbildung.
Welche Gefahren bestehen bei einer schlecht heilenden Wunde?
Eine schlecht heilende Wunde kann zu chronischen Wunden führen, die anfällig für Infektionen sind. Bei Infektionen besteht das Risiko, dass sich Bakterien ausbreiten und Komplikationen wie Sepsis oder chronische Entzündungen verursachen.
Wann sollte man einen Arzt aufsuchen?
Wenn eine Wunde nicht innerhalb der erwarteten Zeit heilt, Anzeichen einer Infektion wie Rötung, Schwellung, Eiter oder Fieber auftreten, sollte ein Arzt aufgesucht werden. Auch bei tiefen oder großflächigen Verletzungen ist eine ärztliche Beratung ratsam.
Welche Auswirkungen hat Stress auf die Wundheilung?
Chronischer Stress kann die Wundheilung verlangsamen, da er das Immunsystem schwächt und die Entzündungsreaktion im Körper verstärkt. Stressreduktionstechniken wie Yoga oder Meditation können helfen, den Heilungsprozess zu unterstützen.
Warum heilen Wunden bei älteren Menschen langsamer?
Mit zunehmendem Alter verlangsamt sich der Zellstoffwechsel und die Durchblutung, was die Wundheilung beeinträchtigt. Zudem sind ältere Menschen anfälliger für chronische Erkrankungen, die die Heilung weiter verlangsamen können.
Quellen
- Hahn, J.-M.: Checkliste Innere Medizin. Thieme, Stuttgart 2013
- Herold, G.: Innere Medizin. Selbstverlag, Köln 2016
- Pezzutto, A., et al.: Taschenatlas der Immunologie. Thieme, Stuttgart 2006