Shunt
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 7. Mai 2024Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Behandlungen Shunt
Ein Shunt ist eine Verbindung zwischen Hohlräumen oder Gefäßen, die eigentlich voneinander getrennt sind. Diese Verbindung kann auf natürlichem Wege erfolgen, zum Beispiel durch eine Fehlbildung, oder auch künstlich angelegt werden, um beispielsweise eine medizinische Behandlung zu unterstützen.
Inhaltsverzeichnis |
Was ist ein Shunt?
Unter einem Shunt verstehen Mediziner einen sogenannten Kurzschluss, d. h. eine Verbindung zwischen Gefäßen oder Hohlorganen, die sonst von Natur aus voneinander getrennt sind.
Auf diese Weise können beispielsweise Venen und Arterien miteinander verbunden werden, um den Blutfluss zu erhöhen und so Leistungen zu bringen, die allein durch die natürlichen Blutgefäße nicht möglich sind. Manche Shunts kommen natürlich vor (zum Beispiel im embryonalen Stadium oder durch Fehlbildungen); meist werden sie aber künstlich gelegt.
In letzterem Fall sind sie Bestandteil einer medizinischen Behandlung, bei denen es notwendig ist, einen effektiven Fluss von Körperflüssigkeiten zu erreichen. Am bekanntesten sind Shunts, die bei Dialysepatienten am Unterarm gelegt werden.
Geschichte & Entwicklung
Der Einsatz von Shunts in der Medizin, insbesondere im Bereich der Neurologie und Herz-Kreislauf-Chirurgie, hat eine reiche Geschichte, die auf jahrzehntelanger Forschung und klinischer Anwendung basiert:
Ursprünge und Konzept: Bereits in den frühen 1900er-Jahren wurde das Konzept eines Shunts als künstlicher Verbindung zwischen zwei Körperhöhlen oder Blutgefäßen diskutiert. Frühe Experimente konzentrierten sich auf die Behandlung von hydrozephalischem Druck durch Ableitung des Liquors.
Frühe Entwicklungen: In den 1940er-Jahren experimentierten Mediziner mit verschiedenen Techniken, um cerebrospinalen Flüssigkeitsdruck zu entlasten. 1949 führte Spitz die erste erfolgreiche Shunt-Operation ein, bei der ein Ventil den Fluss von Gehirnflüssigkeit regelte.
Shunts für Herzfehler: In den 1950er-Jahren revolutionierte Alfred Blalock die Herzchirurgie, indem er den Blalock-Taussig-Shunt entwickelte, um die Durchblutung bei Kindern mit angeborenen Herzfehlern zu verbessern.
Moderne Shunt-Technologie: Im Laufe der Jahrzehnte wurden die Shunts kontinuierlich verbessert. Die Materialien entwickelten sich von Gummi hin zu modernen Kunststoffen, die biokompatibler und langlebiger sind.
Aktuelle Anwendungen: Heute finden Shunts breite Anwendung, von der Behandlung von Hydrozephalus bis hin zur portosystemischen Bypass-Chirurgie. Fortschritte in der medizinischen Bildgebung und Robotik haben die Präzision und Wirksamkeit von Shunt-Operationen weiter erhöht.
Die Entwicklung von Shunts zeigt, wie die medizinische Technologie sich weiterentwickelt hat, um lebensrettende Lösungen für komplexe Gesundheitsprobleme zu bieten.
Einsatz & Indikation
Shunts sind medizinische Geräte, die den Fluss von Flüssigkeiten zwischen verschiedenen Körperbereichen ermöglichen oder umleiten. Sie werden in verschiedenen medizinischen Situationen eingesetzt:
Hydrozephalus: Der häufigste Einsatz von Shunts ist bei Patienten mit Hydrozephalus, einer Erkrankung, bei der sich überschüssige cerebrospinale Flüssigkeit (Liquor) im Gehirn ansammelt. Ein Shunt leitet den Liquor aus den Hirnventrikeln in andere Körperhöhlen, typischerweise in die Bauchhöhle oder den rechten Herzvorhof, um den Druck im Gehirn zu entlasten.
Leberzirrhose: Bei Patienten mit Leberzirrhose kann ein transjugulärer intrahepatischer portosystemischer Shunt (TIPS) den Druck in der Pfortader reduzieren und Komplikationen wie Aszites und Ösophagusvarizenblutungen verhindern.
Angeborene Herzfehler: Shunts wie der Blalock-Taussig-Shunt werden bei Kindern mit bestimmten angeborenen Herzfehlern eingesetzt, um den Blutfluss zu verbessern und den Sauerstoffgehalt im Blut zu erhöhen.
Chronische Niereninsuffizienz: Bei Dialysepatienten kann ein arteriovenöser Shunt (AV-Shunt) eine dauerhafte Gefäßverbindung für die Blutwäsche schaffen.
Hydronephrose: Bei Blockaden im Harntrakt, die zu einer Schwellung der Nieren führen, kann ein nephrostomischer Shunt den Harn ableiten und die Nierenfunktion erhalten.
Die Notwendigkeit für einen Shunt wird durch den Schweregrad der Erkrankung und die vorhandenen Behandlungsoptionen bestimmt. Sie sind oft lebensrettend und verbessern die Lebensqualität erheblich, erfordern jedoch eine kontinuierliche Überwachung und Pflege.
Vorteile & Nutzen
Shunts bieten in der Medizin spezifische Vorteile gegenüber anderen Behandlungs- und Untersuchungsmethoden:
Effektive Druckentlastung: Bei Erkrankungen wie Hydrozephalus bieten Shunts eine effektive und unmittelbare Möglichkeit, den Hirndruck zu reduzieren, indem überschüssige cerebrospinale Flüssigkeit umgeleitet wird. Dies kann bei schwerwiegenden Fällen lebensrettend sein.
Verbesserung der Blutzirkulation: Shunts wie der Blalock-Taussig-Shunt bei angeborenen Herzfehlern oder der TIPS bei Leberzirrhose verbessern die Blutzirkulation, was zu einer besseren Sauerstoffversorgung und einem verringerten Risiko für Komplikationen führt.
Dauerhafte Lösung für Langzeitbedingungen: Shunts können als langfristige Lösung bei chronischen Erkrankungen dienen, wie etwa bei Dialysepatienten, die einen arteriovenösen Shunt für die Blutwäsche benötigen.
Minimal-invasive Verfahren: Viele moderne Shunts werden mithilfe minimal-invasiver chirurgischer Techniken implantiert, was das Risiko von Komplikationen und die Erholungszeit verringert.
Anpassungsfähigkeit: Die Technologie moderner Shunts ermöglicht eine individuelle Anpassung der Flussrate, um sich an die sich ändernden Bedürfnisse des Patienten anzupassen.
Lebensqualitätsverbesserung: Für Patienten, die von Flüssigkeitsansammlungen oder Durchblutungsstörungen betroffen sind, können Shunts erhebliche Verbesserungen der Lebensqualität bringen, indem sie Symptome lindern und lebensbedrohliche Komplikationen vermeiden.
Insgesamt stellen Shunts eine spezialisierte und effektive Lösung dar, die bei sorgfältiger Anwendung Patienten signifikant zugutekommen kann.
Formen, Arten & Typen
Shunts werden in der Medizin grundsätzlich in natürlich vorkommende und künstlich angelegte Shunts unterteilt. Natürliche Shunts treten beispielsweise durch eine Malformation (Fehlbildung) auf.
Föten verfügen im embryonalen Stadium ebenfalls über drei Shunts, die sich nach der Geburt von selbst verschließen. Dabei handelt es sich um den Lebershunt, den Vorhofshunt und den Aortenshunt. Sie dienen der Sauerstoffaufnahme des Fötus, der diesen noch nicht selbst über die Atmung aufnehmen kann. Verschließen sich diese Shunts nicht komplett, kann es zur Bildung von Herzfehlern kommen.
Künstlich angelegte Shunts werden dann notwendig, wenn ein konstanter Fluss von Körperflüssigkeiten wie beispielsweise Blut zwischen zwei Hohlräumen/Gefäßen gewährleistet sein muss. Sie werden operativ in die betroffene Körperregion eingesetzt und können unterschiedliche spezifische Zwecke erfüllen.
Aufbau, Verwendung & Funktionsweise
Bei einem künstlichen Shunt handelt es sich um ein Röhrchen, das in den Körper eingepflanzt wird. Dazu wird ein operativer Eingriff notwendig, der je nach Position mehr oder weniger kompliziert ausfallen kann.
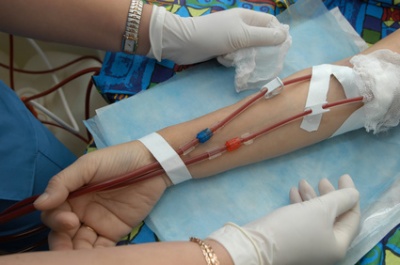
Sehr häufig verbinden solche künstlichen Shunts Venen und Arterien und ermöglichen so einen konstanten Blutfluss. Dies ist etwa bei einer regelmäßig durchzuführenden Dialyse notwendig. Ein solcher Shunt muss einen bestimmten, möglichst großen Durchmesser haben und ebenfalls besonders lang sein, um eine Punktion mit zwei Nadeln zu ermöglichen. Er wird möglichst dicht unter der Haut eingesetzt, damit die Punktionen problemlos erfolgen können.
Beim Legen eines Shunts muss unbedingt auf Hygiene geachtet werden, da er sich im Körperinneren (beispielsweise unter der Haut) befindet und eventuelle Keime so schwere gesundheitliche Schäden anrichten könnten. Wird zum Beispiel ein Shunt im Unterarm gelegt, da eine regelmäßige Dialyse vorgenommen werden muss, dauert es meist einige Zeit, bis sich der Patient an den Fremdkörper gewöhnt hat.
Solange der Shunt sich im Körper befindet und im Einsatz ist, muss er immer wieder überwacht werden, um festzustellen, ob er seine Funktion optimal erfüllt.
Medizinischer & gesundheitlicher Nutzen
Die natürlichen Shunts, die im Körper eines Fötus vorhanden sind, haben in erster Linie die Funktion, den Embryo mit Sauerstoff zu versorgen. Da die Lungen zu diesem Zeitpunkt kollabiert sind und keine reguläre Atmung stattfindet, liefern die Shunts dem wachsenden Organismus den notwendigen Sauerstoff.
Künstliche Shunts werden, wie bereits erwähnt, meist eingesetzt, wenn beim Patienten eine Niereninsuffizienz besteht und daher regelmäßig eine Dialyse stattfinden muss. In diesen Fällen ist der Shunt lebenswichtig, da nur über ihn der erforderliche Blutfluss erfolgen kann. Er wird in den meisten Fällen in den Unterarm eingesetzt; sollte dies nicht möglich sein, kann er sich auch am Hals befinden. Dies bedeutet aber meist eine Beweglichkeitseinschränkung des Patienten und wird meist als unangenehmer empfunden.
Sogenannte Cerebralshunts haben die nicht minder wichtige Aufgabe, überschüssige Gehirnflüssigkeit über einen Schlauch in den Bauchraum umzuleiten und so den Hirndruck zu reduzieren. Auch bei manchen angeborenen Herzfehlern kann ein Shunt gelegt werden, um den arteriellen und venösen Kreislauf zu verbinden und so die Sauerstoffversorgung deutlich zu verbessern.
Durchführung & Ablauf
Die Behandlung mit Shunts in der Medizin umfasst mehrere Schritte, von der Diagnose bis zur Nachsorge:
Diagnose und Planung: Zunächst wird eine gründliche Diagnose gestellt, um die Notwendigkeit eines Shunts zu bestimmen. Dies beinhaltet bildgebende Verfahren wie MRT, CT oder Ultraschall. Spezialisten entscheiden basierend auf der Diagnose und den spezifischen Bedürfnissen des Patienten, ob ein Shunt geeignet ist und welche Art.
Vorbereitung: Vor dem Eingriff wird der Patient medizinisch untersucht und aufgeklärt. Eine entsprechende Anästhesie und antiseptische Vorbereitung des Operationsfeldes sind entscheidend.
Implantation: Der Chirurg führt einen kleinen Einschnitt durch, um Zugang zu den gewünschten Strukturen zu erhalten. Ein Katheter wird in die betroffene Körperhöhle eingeführt, und ein Schlauch verbindet ihn mit dem Zielbereich, beispielsweise der Bauchhöhle. Bei Hirnshunts wird oft ein Ventil eingebaut, um den Liquorfluss zu regulieren.
Postoperative Versorgung: Nach der Implantation bleibt der Patient zur Überwachung der Vitalfunktionen und des Shunt-Verhaltens im Krankenhaus. Der Operationsbereich wird regelmäßig auf Anzeichen von Infektionen oder Leckagen untersucht.
Nachsorge: Der Shunt erfordert regelmäßige Kontrolluntersuchungen, um sicherzustellen, dass er ordnungsgemäß funktioniert und keine Komplikationen auftreten. Bei Kindern sind Anpassungen nötig, um das Wachstum zu berücksichtigen.
Der Erfolg einer Shunt-Behandlung hängt von der präzisen Diagnose, dem chirurgischen Geschick und der sorgfältigen Nachsorge ab.
Alternativen
Wenn Shunts für bestimmte Patienten nicht geeignet sind oder nicht in Frage kommen, stehen je nach Erkrankung und medizinischem Bedarf verschiedene alternative Verfahren zur Verfügung:
Medikamentöse Therapie: In einigen Fällen können Medikamente den Druck oder die Symptome regulieren, wie bei Hydrozephalus, wo Diuretika wie Acetazolamid den Liquorfluss reduzieren können. Bei Leberzirrhose können Betablocker den Druck in der Pfortader reduzieren.
Endoskopische Verfahren: Bei bestimmten Fällen von Hydrozephalus kann eine endoskopische dritte Ventrikulostomie (ETV) durchgeführt werden. Dabei wird ein kleiner Durchbruch im dritten Ventrikel geschaffen, um überschüssigen Liquor umzuleiten.
Embolisation: Bei Patienten mit Blutgefäßanomalien wieAneurysmen oder arteriovenösen Malformationen kann eine Embolisation eingesetzt werden, um den Blutfluss durch gezielte Blockaden zu kontrollieren.
Peritoneovenöser Shunt: Bei Patienten mit schwerem Aszites kann ein peritoneovenöser Shunt in Betracht gezogen werden, der die überschüssige Flüssigkeit direkt in den Blutkreislauf leitet.
Dialyse: Bei Patienten mit chronischer Niereninsuffizienz und ungeeigneten Gefäßen für einen AV-Shunt kann die Peritonealdialyse eine Alternative zur Hämodialyse sein.
Chirurgische Verfahren: In Fällen, in denen ein Shunt für die Behandlung von Herzfehlern nicht geeignet ist, kann ein chirurgischer Eingriff wie eine Herztransplantation oder eine Korrekturoperation eine Alternative sein.
Die Wahl der Alternative hängt von der spezifischen medizinischen Situation, der Erkrankung und dem Zustand des Patienten ab und erfordert eine individuelle Abwägung der Risiken und Vorteile.
Quellen
- Erdmann, E.: Klinische Kardiologie. Springer, Heidelberg 2011
- Herold, G.: Innere Medizin. Selbstverlag, Köln 2016
- Roskamm, H., et al.: Herzkrankheiten. Springer, Heidelberg 2004