Parkinson
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 1. März 2024Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheiten Parkinson
Parkinson oder auch Morbus Parkinson ist eine bisher unheilbare Krankheit des Gehirns. Typische Anzeichen sind eine sichtbare und starke Verschlechterung der Beweglichkeit und motorischen Fähigkeiten. Zudem ist ein starkes Zittern auffällig. Parkinson ist eine häufige neuronale Erkrankung und tritt meist zwischen dem 55. und 65 Lebensjahr auf.
Inhaltsverzeichnis |
Was ist Parkinson?
Eine Krankheit des zentralen Nervensystems ist Parkinson bzw. Morbus Parkinson. Dabei kommt es vor allem zu Störungen von unwillkürlichen und willkürlichen Bewegungsabläufen. Weiterhin tritt im Gehirn einer anhaltender Verlust von Nervenzellen auf.
Besonders die schwarze Substanz im Gehirn (sogenannte Basalganglien) werden abgebaut. Sie sind für die Bewegungen und die Kontrolle von motorischen Fähigkeiten zuständig. Ausserdem werde in ihnen die Hormone Noradrenalin und Adrenalin, sowie der Botenstoff Dopamin gebildet.
In der Folge kommt es bei Parkinson zu einer ausgeprägten Bewegungsarmut oder gar Bewegungslosigkeit. Aufgrund des fehlenden Dopamins entsteht das, für Parkinson typische, Zittern. Ebenso tritt eine Verspannung oder Steifheit der Muskeln auf.
Ursachen
Dennoch gibt es auch schon bekannte Ursachen für Parkinson. Zum einen spielen genetische bzw. erbliche Ursachen eine Rolle. Hierbei tritt oftmals die Parkinsonerkrankung bereits bis zum 40. Lebensjahr auf. Weitere Ursachen sind Umwelteinflüsse, wie Vergiftungen, Mangan und Kohlenmonoxid (entsteht beim Rauchen).
Auch andere Krankheiten (Stoffwechselstörunge, Hirntumore, Traumata) können als Ursache in Betracht kommen. Ausserdem besteht Verdacht bei einigen Medikamenten, dass sie Parkinson auslösen können. Dazu zählen blutrucksenkende Arzneimittel und Neuroleptika.
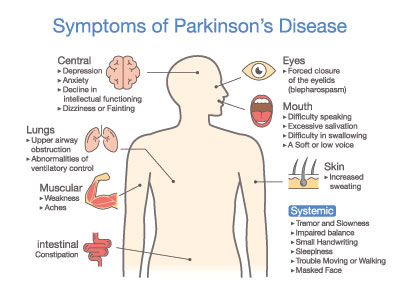
Symptome, Beschwerden und Anzeichen
Erste Beschwerden der Erkrankung können bereits lange vor den typischen Symptomen auftreten, ohne dass man den Zusammenhang zu Parkinson vermutet. Zu diesen früh einsetzenden Störungen gehören beispielsweise das Nachlassen der Riechfähigkeit, Muskel- und Gelenkschmerzen, Verlangsamung von Routinetätigkeiten im Alltag, Sehstörungen, Müdigkeit, Abgeschlagenheit oder Depressionen.
Da diese Erscheinungen aber auch anderen Krankheiten zugeordnet werden können, lassen sie sich nur schwer mit Parkinson in Verbindung bringen. Erst im weiteren Verlauf, wenn sich die typischen Beschwerden ausbilden, kann man im Nachhinein erkennen, dass bereits Hinweise auf die Erkrankung vorlagen. Die Hauptsymptome kommen schleichend und zeigen sich anfangs oft nur auf einer Körperhälfte. Die Bewegungen verlangsamen und reduzieren sich.
Das kann sich im Spätstadium bis zur völligen Bewegungslosigkeit steigern. Auch die Mimik wirkt wie eingefroren. Die Schritte verkleinern sich; typisch sind die Trippelschritte der Patienten. Die Muskeln werden steif (Rigor). In Ruhehaltung beginnen sie oft zu zittern (Tremor). Der gesamte Körper wird mit der Zeit instabil und aufrechtes Stehen wird schwierig.
Meist halten sich Betroffene leicht nach vorne gebeugt und können nur schlurfend laufen. Kennzeichnend sind die Schwierigkeiten, eine Bewegung zu beginnen, sodass mehrere Anläufe benötigt werden, um aufzustehen oder loszulaufen. Als weitere Symptome können sich Blasenschwäche,Verstopfung und verstärkter Speichelfluss bemerkbar machen.
Diagnose und Krankheitsverlauf
Der Krankheitsverlauf von Parkinson vollzieht sich relativ langsam. Dennoch kann sich der Verlauf von Fall zu Fall unterscheiden. Entscheidend ist auch, ob eine Therapie bzw. Behandlung durchgeführt wird oder nicht. Bei guter ärztlicher Behandlung kann die Lebensqualität und die Lebenserwartung bei Parkinson erheblich gesteigert werden.
Die weitere Krankheitsprognose hängt vom fortgeschrittenen Stadium der Erkrankung ab. Eine gänzliche Heilung von Parkinson ist bisher nicht möglich. Bei richtiger Behandlung kann der geistige und motorische Verfall auf mehr als zwanzig Jahre hinaus gezögert oder verlangsamt werden. Dennoch ist der Tod bei Parkinson leider unvermeidlich. Betroffene sterben in Folge der Krankheit zumeist an Lungenentzündung oder anderen Atemwegsinfektionen.
Komplikationen
Bei drei bis vier Parkinson-Patienten kommt es während der Erkrankung zu Schluckstörungen. Diese können wiederum eine Mangelernährung hervorrufen. Außerdem besteht das Risiko, dass beim Verschlucken Bakterien in die Luftröhre vordringen und im weiteren Verlauf eine Lungenentzündung verursachen. Diese zählt zu den häufigsten Todesursachen der Parkinson-Krankheit.
Zu den schwerwiegenden Komplikationen gehört außerdem die akinetische Krise. In der Medizin ist von ihr die Rede, wenn der Parkinson-Patient abrupt vollkommen bewegungsunfähig wird. In solchen Fällen ist eine sofortige Einlieferung des Patienten in ein Krankenhaus erforderlich. In der Regel zeigt sich die akinetische Krise nur selten. Betroffen sind in erster Linie Patienten im Spätstadium. Hervorgerufen wird die Komplikation zumeist aufgrund anderer Erkrankungen wie ausgeprägte fiebrige Infekte oder chirurgische Eingriffe.
Mitunter ist auch das Unterbrechen der medikamentösen Parkinson-Behandlung der Grund für die gravierende Folgeerscheinung. Der Patient leidet im Rahmen der akinetischen Krise unter starker Muskelsteifheit (Rigor) und kann weder sprechen noch schlucken. Weil er zudem keine Flüssigkeit mehr aufnimmt, droht rasch eine Austrocknung seines Körpers. Weitere häufige Auswirkungen von Morbus Parkinson sind diffuse Rückenschmerzen, Gelenk- und Muskelschmerzen, Schlafstörungen und Depressionen.
Wann sollte man zum Arzt gehen?
Wenn die typischen Frühzeichen einer Parkinson-Krankheit auftreten und nicht innerhalb von ein bis zwei Wochen abklingen, sollte ein Arzt konsultiert werden. So deuten Symptome wie ein ungewöhnliches Zittern, Starre der Gliedmaßen oder plötzliche Bewegungsstörungen auf die Nervenkrankheit hin. Anhaltende Schlafstörungen oder psychische Beschwerden, denen scheinbar keine Ursache zugrunde liegt, müssen ebenfalls zeitnah von einem Arzt untersucht werden. Der Mediziner kann anhand bildgebender Verfahren wie CT, MRT und Positronen-Emissons-Tomografie eine Verdachtsdiagnose stellen.
Wenn der Therapieversuch mit Levodopa erfolgreich ist, deutet dies auf Parkinson hin. Dann wird der Patient an einen Facharzt weitergeleitet, der die notwendigen Medikamente verordnen kann. Wenn ein Parkinson-Patient eine Muskelversteifung erleidet und seine Tabletten nicht mehr schlucken kann, müssen die Angehörigen den Notarzt rufen. Bei Verwirrung, Wahnvorstellungen oder Halluzinationen ist ebenfalls ärztlicher Rat gefragt. Zuständig ist der Hausarzt oder ein Neurologe. Außerdem sind Physiotherapeuten, Chirurgen und je nach Art und Ausprägung der Symptome auch alternative Mediziner an der Behandlung des Nervenleidens beteiligt.
Behandlung & Therapie
Die Therapie von Parkinson beruht vor allem auf einer frühzeitigen Erkennung und Behandlung. Da Parkinson zur Zeit noch nicht heilbar ist, sind die Ziele der Behandlung hauptsächlich im Bereich der allgemeinen Verbesserung der Lebensqualität zu finden. Dabei sollen die geistigen, seelischen und motorischen Beschwerdesymptome verringert werden. Es wird dabei versucht, dass der Betroffene solange wie möglich die eigene Selbstständigkeit erhalten kann.
Dabei werden Therapien auf Basis von Medikamenten und Krankengymnastik (auch Physiotherapie) eingesetzt. Aber auch eine Ernährungsumstellung kann unterstützend wirken. Die Medikamente (Levodopa und Dopamin-Agonisten) sollen den Mangel an Dopamin ausgleichen. Weiterhin kann auch die Tiefenhirnstimulation mit Hochfrequenz zur Therapie eingesetzt werden. Dieses recht neue Verfahren soll die betroffenen Hirnregionen stimulieren und anregen, ohne Nervenzellen dabei zu zerstören. Allerdings werde hierbei nur die Symptome behandelt und nicht die eigentliche Parkinsonkrankheit geheilt.
Für die Zukunft könnte es aber Therapieverfahren geben, die auf eine Stammzellentransplantation basieren (Stammzelltherapie), sodass die abgestorbenen Nervenzellen durch neue und herangezüchtete Zellen ersetzt werden. Unterstützend hat sich eine fettarme Ernährung, viel Trinken und ausreichende Bewegung, wie Wandern und Schwimmen, bewährt.
Nachsorge
Die Eigentümlichkeit der Erkrankung Parkinson bringt es mit sich, dass die Nachsorge nicht ein Wiederauftreten verhindern kann. Diese Zielsetzung ist gemeinhin bei Tumoren bekannt. Parkinson ist demgegenüber nicht heilbar. Vielmehr schreiten die Beschwerden langsam voran.
Planmäßige Untersuchungen nach einer Diagnose bezwecken, Komplikationen abzustellen und dem Patienten ein beschwerdefreies Leben zu ermöglichen. Es wird folglich eine Dauerbehandlung notwendig, deren Umfang von den jeweiligen Beschwerden abhängt. Arzt und Patient sprechen den Untersuchungsrhythmus ab.
Zu der Nachsorge gehört zunächst ein intensives Gespräch über vorhandene Beschwerden. Anschließend erfolgt eine gezielte körperliche Untersuchung. Befindet sich der Erkrankte in einem fortgeschrittenen Stadium, sind die typischen Anzeichen oft auf den ersten Blick zu erkennen. Einige Ärzte ordnen von Zeit zu Zeit neuropsychologische Untersuchungen an.
Eine Aussagekraft besitzen auch das EEG und die Positronen-Emissions-Tomographie (PET). Mit dem letzten Verfahren lassen sich die Stoffwechselaktivitäten der Nervenzellen abbilden. Darüber hinaus spielen Medikamente in der Therapie eine bedeutende Rolle. Durch deren Einnahme verhindern Patienten meist einen Mangel an Dopamin.
Zur Nachsorge zählen regelmäßige Behandlungen bei Physiotherapeuten, Logopäden und Psychologen. Diese Behandlungen verschreibt der Arzt, insofern sich Einschränkungen in der Bewegung, an der Atmung oder Artikulation sowie der seelischen Gesundung einstellen.
Aussicht & Prognose
Parkinson bietet inzwischen eine relativ gute Prognose. Die Erkrankung verläuft zwar progressiv, also mit zunehmenden Beschwerden, kann durch moderne Medikamente und Therapiemaßnahmen jedoch gut behandelt werden. Therapieformen wie die Hirnwellenstimulation oder die Stammzellentherapie könnten die Prognose zukünftig weiter verbessern. Aktuell sind Parkinson-Patienten auf Schmerzmittel und andere Medikamente angewiesen. Außerdem benötigen sie Unterstützung im Alltag und dürfen verschiedene Tätigkeiten wie Autofahren nicht mehr ausüben. All diese Dinge beeinträchtigen die Lebensqualität.
Die Aussicht auf ein beschwerdefreies Leben ist nicht gegeben. Allerdings können Betroffene mehrere Jahrzehnte mit der Erkrankung leben. Die Prognose hängt davon ab, in welchem Stadium die Erkrankung diagnostiziert wird und von der Konstitution des Patienten. Junge Menschen können anstrengende Therapien schnell überwinden, müssen jedoch auch viele Jahre mit der Erkrankung leben und im Verlauf ihres Lebens immer mehr Einbußen hinnehmen.
Grundsätzlich ist ein früher Therapiebeginn wichtig. Die Prognose stellt der zuständige Neurologe oder ein anderer Facharzt. Sie muss regelmäßig an den aktuellen Gesundheitszustand des Patienten angepasst werden. Begleitend zur Prognose wird der Patient umfassend beraten und über aktuelle Behandlungsmethoden informiert.
Das können Sie selbst tun
Schon kleine Veränderungen im Alltag können helfen, die Lebensqualität bei Parkinson für lange Zeit zu erhalten. Ein sicherer Wohnbereich reduziert das Sturz- und Verletzungsrisiko: Klassische Stolperfallen sind Teppiche, Türschwellen und lose Kabel, an Treppen sollten Handläufe angebracht werden. Haltegriffe sind insbesondere im Badezimmer neben Badewanne, Dusche und Toilette wichtig, rutschfeste Gummimatten sorgen für sicheren Stand.
Duschhocker, eine erhöhte Toilette und gegebenenfalls ein höhenverstellbarer Waschtisch vereinfachen die tägliche Körperpflege. Kleidung mit Klett- und Reißverschlüssen eignet sich besser zum selbstständigen Aus- und Anziehen als Kleidungsstücke, die geknöpft werden müssen. Wenn das Binden der Schuhe schwer fällt, stellen Slipper eine gute Alternative dar. Ein langer Schuhlöffel erleichtert das Hineinschlüpfen.
Für den Einsatz im Haushalt hält der Handel eine Vielzahl weiterer Hilfsmittel wie Spezialbestecke, Verschlussöffner und Trinkhilfen bereit. Um eine möglichst hohe Beweglichkeit und Koordinationsfähigkeit zu bewahren, sollten täglich Gymnastikübungen durchgeführt werden. Spezielle Übungen trainieren Mimik, Gestik und die Feinmotorik der Hände.
Eine ausgewogene Ernährung versorgt den Körper mit allen notwendigen Vitalstoffen und hilft, das Körpergewicht zu halten. Parkinson-Patienten sollten sich beim Essen und Trinken Zeit nehmen, die Speisen gut kauen und auf eine aufrechte Kopf- und Körperhaltung achten. Gründliche Mundhygiene beugt Zahnschäden, Mundgeruch und Entzündungen durch zurückbleibende Nahrungsreste vor.
Quellen
- Berlit, P.: Basiswissen Neurologie. Springer, Berlin 2007
- Grehl, H., Reinhardt, F.: Checkliste Neurologie. Thieme, Stuttgart 2012
- Masuhr K., Masuhr, F., Neumann, M.: Duale Reihe Neurologie. Thieme, Stuttgart 2013