Peronaeusparese
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 27. Februar 2024Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheiten Peronaeusparese
Die Peronaeusparese entsteht durch mechanische Druckschädigung des Nervus peronaeus communis, der sowohl motorische, als auch sensible Nervenfasern des Unterschenkels führt. Als Leitsymptom der Parese gelten neben dem Steppergang Gefühlsstörungen im Bereich des lateralen Unterschenkels. Die Behandlung erfolgt durch gezielte Physiotherapie und Schonung des Nervs im Bereich der Knie.
Inhaltsverzeichnis |
Was ist eine Peronaeusparese?
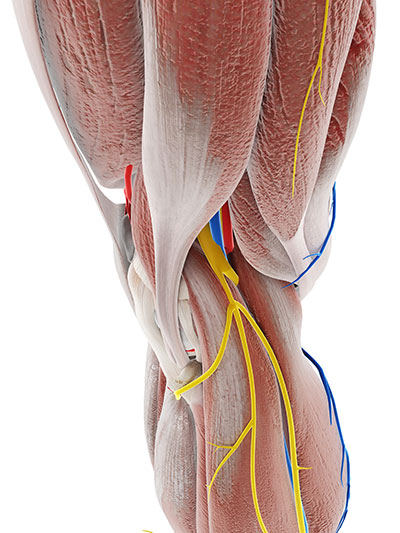
Der Nervus fibularis communis - der "gemeinsame Wadenbeinnerv" - wird auch als Nervus peronaeus communis bezeichnet und ist ein Abkömmling des Nervus ischiadicus. Neben somatomotorischen Faern führt der Nerv allgemein-somatosensible Nervenfasern. Die Nervenbahn zieht medial des Musculus biceps femoris bis zum Kopf der Fibula und wandert in die Fibularisloge, wo sich der Nerv in die Endäste Nervus fibularis superficialis und Nervus fibularis profundus aufteilt.
Der Nervus fibularis communis versorgt unter anderem einige Extensoren des Unterschenkels mit motorischen Nervenfasern und spielt damit eine wichtige Rolle für die Streckung der Beine. Mit dem Begriff der Peronaeusparese werden Läsionen des Nervus fibularis communis zusammengefasst.
Paresen sind im Wesentlichen Lähmungen der Muskulatur, wie sie durch Läsionen der motorischen Nervenfasern bedingt werden können. Neben Lähmungserscheinungen können in Folge einer Läsion am Nervus fibularis communis Sensibilitätsstörungen auftreten, da der Nerv auch sensible Fasern enthält.
Ursachen
In den meisten Fällen ist die Ursache der Parese allerdings eine Fraktur der Fibula. Auch ein schlecht gepolsterter Unterschenkelgips kann Druck auf das Fibulaköpfchen und den benachbarten Nervus peronaeus communis ausüben. Darüber hinaus kann es im Rahmen des Kompartmentsyndroms zu einer Peronaeusparese kommen.
Wer wenig Muskel- und Fettgewebe besitzt, kann bereits durch längerfristig übereinandergeschlagene Beine Schädigungen an der Nervenbahn hervorrufen. Im Einzelfall können auch Ganglione, Neurinome, Tumore und Baker-Zysten eine Peronaeusparese hervorrufen. Allen genannten Ursachen gemein ist der mechanische Druck auf die exponierte Nervenbahn.
Symptome, Beschwerden & Anzeichen
Der Nervus peronaeus communis - der „gemeinsame Wadennerv“ - versorgt neben dem Musculus peronaeus longus - den „langen Wadenbeinmuskel“ - den Musculus peronaeus brevis - den „kurzen Wadenbeinmuskel“ - , den Musculus tibialis anterior - den „vorderen Schienbeinmuskel“ - und den Musculus extensor digitorum longus - den „langen Zehenstrecker“ - sowie den Musculus extensor hallucis longus - den „langen Großzehenstrecker“ -, den Musculus extensor digitorum brevis - den „kurzen Zehenstrecker“ - und den Musculus extensor hallucis brevis - den „kurzen Großzehenstrecker“- mit motorischen Nervenfasern.
Die sensible Innervation der Nervenbahn spielt für die laterale Unterschenkelregion und den Fußrücken eine Rolle. Bei einer Peronaeusparese leiden Patienten an einem teilweisen oder ganzheitlichen Ausfall des Nervus peronaeus communis, was meist eine Lähmung der Fußhebemuskeln und der Zehenhebemuskeln hervorruft.
Das Leitsymptom des Krankheitsbilds ist daher ein Steppergang, wobei der Fuß oft nur noch in geringem Ausmaß poniert werden kann. Da der betroffene Nerv auch sensible Fasern führt, treten bei einer Druckschädigung außerdem oft Sensibilitätsstörungen am lateralen Unterschenkel und im Bereich des Fußrückens auf. Die Schwere der Symptome hängt von dem Ausmaß der mechanischen Schädigung ab.
Diagnose & Krankheitsverlauf
Am Anfang der Diagnostik steht eine gründliche Anamnese mit neurologischer Untersuchung. Meist zeigt der geschädigte Nerv im Bereich des Fibulaköpfchens eine Druckdolenz. Dieses Phänomen ist als Tinel-Zeichen bekannt und gibt dem Neurologen erste Hinweise auf eine Peronaeusparese. In der Elektroneurographie zeigen sich Leitungsverzögerungen.
Differenzialdiagnostisch muss die Parese von einem L5-Syndrom abgegrenzt werden, das zusätzlich mit Schmerzen im betroffenen Bereich und einer Abschwächung des Tibialis-posterior-Reflexes verbunden wäre. Für Patienten mit Peronaeusparese besteht eine günstige Prognose. Abhängig vom Ausmaß der Schädigung kann die volle Muskelfunktion binnen weniger Tage bis Monate wiederhergestellt werden.
Komplikationen
Dabei leiden die Patienten vor allem an Bewegungseinschränkungen, sodass sie möglicherweise auch auf die Hilfe anderer Menschen in ihrem Leben angewiesen sind. Auch Schmerzen an den Knien oder an den Beinen können durch die Peronaeusparese auftreten und sich weiterhin negativ auf die Lebensqualität auswirken. Der weitere Verlauf der Peronaeusparese hängt sehr stark von der Art und vom Ursprung der Schädigung der Nerven ab.
Ob es dabei dann zu einer vollständigen Heilung kommt, kann nicht universell vorausgesagt werden. In der Regel richtet sich die Behandlung dieser Erkrankung nach der Ursache. Dabei sind operative Eingriffe möglich. Allerdings ist der Betroffene auch auf verschiedene Therapien angewiesen, um seine Beweglichkeit wieder zu steigern. Die Lebenserwartung des Patienten wird von der Peronaeusparese nicht negativ beeinflusst.
Wann sollte man zum Arzt gehen?
Eine Peronaeusparese sollte von einem Arzt immer untersucht werden. Falls eine Untersuchung und eine ärztliche Behandlung ausbleiben, kann die Peronaeusparese zu irreversiblen Schäden und Komplikationen führen, die das Leben des Betroffenen deutlich erschweren können. Ein Arzt ist dann aufzusuchen, wenn es an den Füßen zu starken Schmerzen und damit zu Einschränkungen in der Bewegung kommt. Vor allem nach einem Unfall sollte ein Arzt aufgesucht werden, falls es zu Lähmungen oder zu Schmerzen im Fuß oder im Fußrücken kommt.
Auch nachts können die Schmerzen auftreten, sodass es zu Schlafbeschwerden und zu einer Gereiztheit kommen kann. Die Lebenserwartung selbst wird durch die Peronaeusparese in der Regel nicht negativ beeinflusst, falls der Unfall nur die Fußregion betroffen hat. Die Peronaeusparese kann durch einen Sportmediziner, einen Orthopäden oder auch im Krankenhaus festgestellt werden. Allerdings hängt die weitere Behandlung stark vom Ausmaß der Beschädigung ab, sodass eventuell ein operativer Eingriff notwendig ist.
Behandlung & Therapie
Die Behandlung von Patienten mit Peronaeusparese hängt von der primären Ursache der Schädigung ab. Grunderkrankungen müssen in der Diagnostik erfasst werden, um eine kausale Therapie ansetzen zu können. Ist zum Beispiel ein Tumor oder eine Baker-Zyste für die Druckschädigung verantwortlich, muss schnellstmöglich eine Resektion der Wucherung erfolgen.
Je früher der Druckzustand auf den Muskel aufgelöst wird, desto wahrscheinlicher ist die volle Erholung des Patienten. Falls keine Grunderkrankung vorliegt und die Druckschädigung unfallbedingt eingetreten ist, steht Physiotherapie im Zentrum der Behandlung. In gezielt physiotherapeutischen Einheiten wird die Muskelkraft im betroffenen Bereich wiederhergestellt.
Ist die Druckschädigung am Nerv extrem ausgeprägt, so kann eine Peronaeus-Schiene verordnet werden. Weitere Druckschädigungen des Nervs müssen dringend vermieden werden. Aus diesem Grund wird den Patienten zum Beispiel von knienden Tätigkeiten abgeraten.
Da auch im Zuge bestimmter Bewegungen oder Sportbetätigungen Druckschädigungen oder zumindest Belastungen des Nervus peronaeus communis entstehen können, muss der Patient über zulässige und unzulässige Bewegungsarten aufgeklärt werden. Eine prinzipielle Schonung des Nervs ist für die Zeit nach der Schädigung indiziert, damit sich die Nervenbahnen von den Läsionen erholen können. Elektrostimulationen der geschädigten Bahnen können im Einzelfall ein Bestandteil der Therapie sein.
Aussicht & Prognose
Der weitere Verlauf einer Peronaeusparese kann in der Regel nicht im Allgemeinen vorgesagt werden. Dieser ist sehr stark davon abhängig, wie stark die Nerven des Betroffenen geschädigt wurden und ob diese nochmal repariert werden können. Allerdings wirkt sich bei dieser Krankheit eine frühe Diagnose mit der anschließenden Behandlung immer sehr positiv auf den weiteren Verlauf der Erkrankung aus und kann dabei auch das Auftreten von weiteren Komplikationen oder Beschwerden verhindern. Aus diesem Grund sollte der Betroffene bei der Peronaeusparese schon möglichst früh einen Arzt aufsuchen und auch eine Behandlung einleiten.
Sollte die Krankheit nicht behandelt werden, so können die betroffenen Nerven vollständig absterben, sodass es dauerhaft zu Gefühlsstörungen oder zu einem Kribbeln kommen kann. Diese Beschwerden wirken sich sehr negativ auf die Lebensqualität des Betroffenen aus und können diese deutlich einschränken. Die Beschwerden können durch Maßnahmen einer Physiotherapie oder einer Krankengymnastik gelindert und eingeschränkt werden. Eine vollständige Heilung ist jedoch nicht immer möglich. In einigen Fällen können die Beschwerden auch durch Elektrostimulationen gelindert werden. Die Peronaeusparese schränkt dabei nicht die Lebenserwartung des Betroffenen ein. Möglicherweise kann auch die vollständige Muskelkraft des Patienten nicht wiederhergestellt werden.
Vorbeugung
Der Peronaeusparese lässt sich nur insoweit vorbeugen, wie Druckschädigungen des Nervus peronaeus communis vermieden werden können. Speziell im Bereich der Knie liegt der Nerv extrem exponiert. Daher sollten kniende Aktivitäten und anderweitige Belastungen des Nervs im Kniebereich zur Prophylaxe der Parese gemieden werden.
Dasselbe gilt für das Übereinanderschlagen der Beine. Vollständig auszuschließen ist eine Peronaeusparese durch diese Vorbeugemaßnahmen nicht, aber das allgemeine Risiko für die Erkrankung lässt sich durch dieses Vorgehen zumindest minimieren.
Nachsorge
Bei der Peronaeusparese stehen Patienten meist nur sehr wenige oder keine besonderen Maßnahmen der Nachsorge zur Verfügung. In erster Linie sollte frühzeitig ein Arzt aufgesucht werden, damit es nicht zu einer weiteren Verschlechterung der Beschwerden oder zu anderen Komplikationen kommt. Je früher dabei ein Arzt konsultiert wird, desto besser ist in der Regel auch der weitere Verlauf der Erkrankung.
Die meisten Betroffenen sind bei dieser Krankheit auf Krankengymnastik oder Physiotherapie angewiesen. Dabei sollten Betroffene die Übungen aus einer solchen Therapie auch im eigenen Zuhause durchführen, um die Heilung zu beschleunigen und den Körper geringen Belastungen auszusetzen. In der Regel sollte die Tätigkeit vermieden werden, welche die Peronaeusparese verursacht hat, wobei es sich dabei auch um eine sportliche Tätigkeit handeln kann.
Betroffene sollten sich dabei idealerweise nicht mehr hinknien. Mitunter sind sie im Alltag auf die Hilfe anderer Menschen angewiesen. Die Krankheit verringert meistens nicht die Lebenserwartung des Betroffenen. Mitunter sind Patienten auch auf eine psychologische Unterstützung angewiesen, um Depressionen oder andere psychische Verstimmungen zu verhindern.
Das können Sie selbst tun
Bei Patienten mit einer Peronaeusparese ist eine ausreichende Schonung des Knies besonders wichtig. Eine starke körperliche Belastung auf das Knie sollte grundsätzlich vermieden werden. Sportliche Aktivitäten sind ebenfalls nach den Bedürfnissen des Organismus auszusuchen. Alle Sportarten, die zu einer starken Nutzung des Knies beitragen, sind zu unterlassen. Zu ihnen zählen Langstreckenläufer, Leichtathletik oder Ballsportarten.
Bei den ersten Beschwerden und Unregelmäßigkeiten des Bewegungsapparates, sind Ruhephasen und eine Schonung des Knies unerlässlich. Erlernte Techniken in einer Krankengymnastik, die zu einer Entlastung des Knies im Alltag beitragen, sollten eigenverantwortlich angewendet werden. Insbesondere die Fortbewegung oder das Tragen und Heben von schweren Gegenständen sind zu optimieren.
Da es durch die Peronaeusparese zu Gefühls- sowie Sensibilitätsstörungen kommt, ist ein richtiger Umgang mit den Beschwerden und Unannehmlichkeiten besonders wichtig. Als hilfreich haben sich bei einer Vielzahl der Betroffenen die Nutzung von mentalen Techniken sowie Entspannungsverfahren erwiesen. Durch Yoga oder Meditation ist es Patienten möglich, besser mit den Beschwerden im Alltag umzugehen. Kognitive Trainings helfen ebenfalls dabei, Stress abzubauen und die Erkrankung emotional besser zu bewältigen.
Da es in einigen Fällen zu keiner vollständigen Genesung kommt, sollte geprüft werden, ob eine Psychotherapie in Anspruch genommen wird. Diese hilft bei der mentalen Umstellung der Lebensführung aufgrund der veränderten Umstände.
Quellen
- Berlit, P.: Basiswissen Neurologie. Springer, Berlin 2007
- Hahn, J.-M.: Checkliste Innere Medizin. Thieme, Stuttgart 2013
- Mattle, H., Mumenthaler, M.: Neurologie. Thieme, Stuttgart 2013