Bipolare Störung
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 2. März 2024Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheiten Bipolare Störung
Die bipolare Störung ist eine psychische Krankheit, bei der zwischen manischen und depressiven Episoden gewechselt wird, wobei auch Mischzustände möglich sind. Die Störung ist teilweise genetisch bedingt. Häufig werden auch Bezeichnungen wie manisch-depressive Psychose, manische Depression für die bipolare Störung verwendet.
Inhaltsverzeichnis |
Was ist eine bipolare Störung?
Da die bipolare Störung zu Stimmungswechseln führt, die von den Betroffenen nicht beeinflusst werden können, wird sie — wie auch Manien und Depressionen — zu den sogenannten affektiven Störungen gezählt.
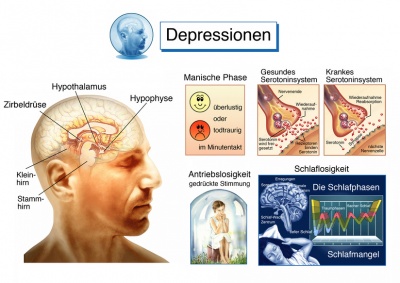
Die manischen Phasen der bipolaren Störung zeichnen sich unter anderem durch einen erhöhten Energielevel, vermindertes Schlafbedürfnis und übersteigertes Selbstbewusstsein aus. Während solcher Episoden können die Betroffenen zu außergewöhnlichen Leistungen fähig sein, können sich aber auch in einen Größenwahn steigern und in schwierige oder gefährliche Situationen begeben.
Die depressiven Phasen sind dagegen durch Antriebslosigkeit und Niedergeschlagenheit geprägt — häufig bereuen die Betroffenen in dieser Phase die Dinge, die sie in einer vorherigen manischen Episode gesagt oder getan haben. Während dieser depressiven Phasen besteht bei Menschen mit bipolarer Störung ein deutlich erhöhtes Selbstmordrisiko.
Ursachen
Es wird davon ausgegangen, dass eine Reihe von Faktoren für die bipolare Störung verantwortlich ist. Da die Störung in manchen Familien gehäuft auftritt und bei Betroffenen veränderte Chromosomen festgestellt wurden, muss davon ausgegangen werden, dass die bipolare Störung zum Teil erblich bedingt ist.
Studien aus der Zwillingsforschung bestätigen den Einfluss der Gene. Häufig ist ein einschneidendes Lebensereignis oder Stress der Auslöser dafür, dass sich die bipolare Störung zum ersten Mal bemerkbar macht. Im weiteren Leben kann bereits geringer Stress ausreichen, damit ein Betroffener in eine manische oder depressive Episode abgleitet.
Die Krankheit bricht meistens relativ früh im Leben aus, noch bevor die Persönlichkeit genügend gefestigt ist. Da dies zu einem geringen Selbstwertgefühl führen kann, besteht die Möglichkeit, dass die Symptome der bipolaren Störung hierdurch noch verstärkt werden.
Symptome, Beschwerden & Anzeichen
Hauptsymptom der Bipolaren Störung ist das chronische und oft lebenslange Schwanken von Stimmung, Antrieb und Aktivität. Der Wechsel von depressiven und manischen Stimmungslagen, die von neutralen Phasen unterbrochen werden, übersteigt das übliche Maß und ist deutlich abzugrenzen von normalen Stimmungsschwankungen, die jeder Mensch kennt. Weitere Symptome der Krankheit sind die sich zwangsläufig einstellenden sozialen und beruflichen Beeinträchtigung sowie großes psychisches Leid der Betroffenen.
Die gegensätzlichen Stimmungslagen bedingen die unterschiedlichen Symptome der Krankheit. Depressive Phasen treten in der Regel häufiger auf und dauern mindestens zwei Wochen an. Hauptsymptome sind eine stark gedrückte depressive Stimmung, Antriebsminderung und Interessenlosigkeit. Ergänzend können hinzukommen der Verlust des positiven Selbstwertgefühls, Gedanken an den Tod, Suizidalität, Schlafstörungen, Appetitlosigkeit oder auch kognitive Defizite, etwa Gedächtnisstörungen.
Symptome einer manischen Phase, die mehrere Tage andauert, sind ein erhöhtes Erregungsniveau sowie eine auffällig gehobene Stimmungslage. Diese scheint der Situation oft unangemessen und kann schnell in gereizte und aggressive Stimmung umschlagen. Weitere Symptome sind Erhöhung des Antriebs, Verlust sozialer Hemmungen und sexuelle Überaktivität.
Die Einstellung gegenüber der eigenen Person ist extrem positiv, eigene Fähigkeiten werden deutlich überschätzt. Folge ist riskantes Verhalten, ohne etwaige Risiken zu erkennen. Symptomatisch für die Manie sind ferner Rededrang, Gedankenrasen, Größenideen, Impulsivität, geringes oder fehlendes Schlafbedürfnis, Entscheidungsfreudigkeit.
Diagnose & Verlauf
Die Phasen der bipolaren Störung sind jeweils durch sehr unterschiedliche Symptome gekennzeichnet. Mehrere dieser Symptome müssen für einen längeren Zeitraum zu beobachten sein, damit die Störung korrekt diagnostiziert werden kann.
Bei den meisten Betroffenen macht sich die bipolare Störung erstmals in der Jugend oder im frühen Erwachsenenalter bemerkbar. Dauer und Intensität der manischen oder depressiven Episoden können sehr unterschiedlich sein: Manische Phasen halten in der Regel etwas kürzer an; zusätzlich kann es Phasen von Hypomanie geben, einer abgeschwächten Form der Manie.
Bei etwa einem Drittel der Erkrankten kommt es zu Problemen mit Suchtmitteln — es kann angenommen werden, dass es sich hier um eine Form der Selbstmedikation handelt. Mit fortschreitendem Lebensalter werden die depressiven Episoden häufiger, und etwa 20 Prozent der von einer bipolaren Störung Betroffenen begehen Suizid.
Komplikationen
Komplikationen, die durch die manischen Episoden entstehen, treten vor allem bei der Bipolar-I-Störung auf. Die hypomanen Episoden im Rahmen der Bipolar-II-Störung verlaufen hingegen milder. Während einer manischen Episode neigen die Betroffenen häufig zu risikohaftem Verhalten, verspüren gesteigerte sexuelle Bedürfnisse oder geben sehr viel Geld aus. Daraus können Konflikte und Schulden entstehen.
Suizidalität ist eine schwere Komplikation, die vor allem während der depressiven Episoden auftreten kann. 30 Prozent aller Betroffenen begehen im Verlauf ihrer Erkrankung mindestens einen Suizidversuch. Einige Menschen, die unter einer bipolaren Störung leiden, üben außerdem selbstverletzendes Verhalten aus. Dieses muss jedoch nicht zwingend das Ziel haben, das eigene Leben zu beenden. Wunden und Narben können weitere Komplikationen nach sich ziehen: Entzündungen, Muskel- und Nervenschäden sowie Stigmatisierung sind einige davon.
Auch außerhalb der depressiven Episoden kann die bipolare Störung von depressiver Verstimmung oder der Aufrechterhaltung einzelner depressiver Symptome begleitet sein. Zirkadiane Störungen sind häufig: Betroffene stehen typischerweise erst spät auf und fühlen sich in den späten Abendstunden besser. Als weitere Komplikation entwickeln sich möglicherweise Schlafstörungen oder andere psychische Erkrankungen.
Starke Einschränkungen in der Lebensführung sind bei einer Verlaufsform möglich, die als Rapid Cycling bekannt ist. Dabei wechseln die manischen und depressiven Episoden sehr schnell. Der schnelle Wechsel stellt für das soziale Umfeld des Betroffenen oft eine Herausforderung dar. Darüber hinaus besteht die Gefahr, dass die Episoden als Stimmungsschwankungen verharmlost werden.
Wann sollte man zum Arzt gehen?
Ein Arzt sollte dann aufgesucht werden, wenn das alltägliche Leben und Miteinander leidet. Dabei muss zwischen depressiver Phase und Manie unterschieden werden. Befindet sich der Kranke aus seiner Sicht in einem Hoch (Manie), ist es kaum möglich, ihn dazu zu bewegen, zum Arzt zu gehen. Es fehlt meist völlig die Krankheitseinsicht und der Betroffene fühlt sich so gut wie nie zuvor. Allerdings können ein Arzt und die Polizei gerufen werden, wenn eine Selbst- oder Fremdgefährdung vorliegt. Das ist häufig der Fall, wenn der Kranke aggressiv wird und Drohungen ausspricht. Leider muss hier von Hilfe gegen seinen Willen gesprochen werden.
Einfacher ist es, den Kranken zum Arztbesuch zu ermutigen, wenn die Depression eintritt. Er ist meist kaum in der Lage die alltäglichen Dinge wie Aufstehen, Wäsche waschen oder Einkäufe zu erledigen. Durch den fehlenden Antrieb und die düsteren Gedanken vom Selbsthass bis hin zu Suizidabsichten wird der Kranke eher bereit sein oder sogar den Drang verspüren, zum Arzt zu gehen.
Viele Ärzte diagnostizieren eine Depression anstatt einer bipolaren Störung. Ein guter Haus- oder Facharzt muss deswegen die Angehörigen befragen und in die Behandlung miteinbeziehen. Da psychische Ursachen und/oder Traumata in vielen Fällen die Ursache für die Krankheit sind, sollte auf jeden Fall ein entsprechend geschulter Psychologe hinzugezogen werden.
Behandlung & Therapie
Die unterschiedlichen Phasen der bipolaren Störung können mit unterschiedlichen Medikamenten behandelt werden: In den depressiven Phasen kommen Antidepressiva, in den manischen Phasen Neuroleptika zum Einsatz.
Oft ist es nötig, verschiedene Medikamente miteinander zu kombinieren — besonders in solchen Phasen, in denen Symptome von Depression und Manie gleichzeitig auftreten. Zusätzlich kann es sinnvoll sein, eine Gesprächstherapie durchzuführen. Das überhöhte Selbstbewusstsein in den manischen Phasen verhindert in der Regel, dass die Betroffenen ihr eigenes Verhalten reflektieren, um es gegebenenfalls als schädlich oder riskant zu erkennen.
Um zu verhindern, dass die Patienten sich selbst oder andere in Gefahr bringen, kann es in solchen Fällen zu einer Zwangsunterbringung in der Psychiatrie kommen. Mit der Zeit können die Betroffenen lernen, mit der bipolaren Störung umzugehen, eine vollständige Heilung ist jedoch zur Zeit nicht möglich.
Aussicht & Prognose
Viele Menschen mit bipolarer Störung leiden unter wiederkehrenden manischen und depressiven Episoden. Schnell wechselnde Episoden werden als Rapid Cycling bezeichnet und kommen bei 20 % der Betroffenen vor. Frauen leiden häufiger unter Rapid Cycling als Männer.
Manische und depressive Episoden treten besonders häufig auf, wenn bestimmte Risikofaktoren vorliegen. Zu diesen Risikofaktoren gehören zum Beispiel gemischte Episoden (mit manischen und depressiven Merkmalen gleichzeitig), ein junges Alter beim Ausbruch der Krankheit, kritische Lebensereignisse, weibliches Geschlecht und eine psychotische Symptomatik.
Darüber hinaus ist die Prognose der bipolaren Störung oft ungünstig, wenn Medikamente, welche die manischen und depressiven Episoden verhindern sollen, bei der betroffenen Person nicht zuverlässig wirken. 30 % der Menschen, die unter einer bipolaren Störung leiden, unternehmen im Lauf ihres Lebens einen Suizidversuch.
Weiterhin ist es möglich, dass nach den manischen und depressiven Episoden Reste zurückbleiben. Die Psychologie bezeichnet diese als Residuen. Viele Bipolare leiden auch außerhalb der abgrenzbaren depressiven Episoden unter einzelnen oder mehreren depressiven Symptomen.
Einige Betroffene erleben nur einige wenige manische und depressive Episoden und sind in ihrer Lebensführung insgesamt kaum eingeschränkt. Eine „Spontanheilung“ ohne Behandlung ist möglich; sie tritt jedoch meist bei jüngeren Betroffenen auf und ist in der Regel nicht vorhersagbar. Deshalb ist eine frühe Behandlung zu empfehlen.
Vorbeugung
Die von einer bipolaren Störung Betroffenen können mit der Zeit lernen, auf bestimmte Warnsignale zu achten, durch die sich eine neue manische oder depressive Episode ankündigt. Es ist wichtig, dass möglichst früh — auch bei eher unauffälligen Symptomen — professionelle Hilfe in Anspruch genommen wird. Auch wenn keine Heilung zu erwarten ist, lässt sich der Schaden, den die bipolare Störung verursacht, auf einem Minimum halten.
Nachsorge
Zur Nachsorge einer manischen oder depressiven Episode gehört es, weiteren Episoden vorzubeugen. Dazu können verschiedene Mittel zum Einsatz kommen. Nach einem stationären Aufenthalt ist es sinnvoll, die Behandlung ambulant fortzusetzen. Ein Psychotherapeut unterstützt den Patienten auf psychischer und sozialer Ebene, während ein Psychiater mit dem Patienten gemeinsam über die Einnahme von Medikamenten entscheidet.
Nicht in jedem Fall müssen Menschen mit einer bipolaren Störung dauerhaft Psychopharmaka einnehmen. Insbesondere bei schweren manischen und depressiven Episoden können sie jedoch dazu beitragen, ein biochemisches Gleichgewicht im Gehirn herzustellen. Bestimmte Wirkstoffe verschreiben Ärzte mit dem Ziel, das Risiko zu verringern, dass die manisch-depressiven Episoden wieder zurückkehren. Zu diesem Zweck sind in Deutschland sechs Wirkstoffe für bipolare Störungen zugelassen: Lithium, Olanzapin, Quetiapin, Carbamazepin, Lamotrigin und Valproinsäure.
In der Psychotherapie lernen Patienten ihre individuellen Ursachen und Auslöser für die bipolare Störung kennen. Für die Nachsorge ist entscheidend, diese Faktoren so weit wie möglich zu reduzieren, um eine stabile Lebenssituation herzustellen. [[Depressive Symptome bleiben auch nach einer akuten manischen oder depressiven Episode oft noch bestehen, weshalb ihre Behandlung in der Nachsorge ebenfalls eine Rolle spielt. Darüber hinaus ist die Vorbeugung von Suizidgedanken in der Nachsorge einer bipolaren Störung wichtig.
Das können Sie selbst tun
Da die Bipolare Störung eine schwerwiegende psychische Erkrankung darstellt, ist eine alleinige Selbsthilfe nicht empfehlenswert. Bei einer bipolaren Störung sollten die Extremschwankungen der Stimmung und des Antriebs stets von Experten behandelt und überwacht werden. Bei einer Akuttherapie kommen stimmungsstabilisierende Medikamente zum Einsatz, die daraufhin oftmals lebenslang im Zuge der Phasenprophylaxe gegeben werden.
Neben der Behandlung von Experten ist ein gesunder Lebensstil mit einer guten Ernährung und ausreichend Bewegung ratsam. Die gute Ernährung hilft dem Körper, seine Funktionen aufrecht erhalten zu können. Ausreichende Bewegungseinheiten im Alltag helfen dabei Stress abzubauen und sorgen für eine vermehrte Ausschüttung von Glückshormonen. Dies kann vor allem bei einer depressiven Phase eine große Wirkung zeigen.
Auf viele Betroffene haben auch künstlerische Betätigungen im Bereich der Malerei, der Musik und des Tanzes einen positiven Einfluss. Auch der Besuch von Selbsthilfegruppen kann den Betroffenen Trost spenden. Unter Gleichgesinnten kann man sich über seine Beschwerden austauschen und mehr Wissen über seine Erkrankung sammeln.
Mittels Stimmungskalender können die Betroffenen den Verlauf der Stimmungsschwankungen aufzeichnen und haben so eine gute Kontrolle über den individuellen Krankheitsverlauf. Der Verlauf der Stimmung im Stimmungskalender kann auch dem Therapeuten einen wichtigen Einblick gewähren, um so die behandelnden Maßnahmen besser an die individuelle Problematik des Patienten anpassen zu können.
Quellen
- Arolt, V., Reimer, C., Dilling, H.: Basiswissen Psychiatrie und Psychotherapie. Springer, Heidelberg 2007
- Davison, G.C., Neale, J.M., Hautzinger, M.: Klinische Psychologie. Beltz PVU, München 2007
- Lieb, K., Frauenknecht, S., Brunnhuber, S.: Intensivkurs Psychiatrie und Psychotherapie. Urban & Fischer, München 2015