Cushing Syndrom (Hyperkortisolismus)
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 4. März 2024Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheiten Cushing Syndrom (Hyperkortisolismus)
Das Cushing Syndrom bzw. der Hyperkortisolismus ist eine Erkrankung, die durch einen erhöhten Kortisolspiegel im Körper verursacht wird. Sie geht einher mit verschiedenen deutlich sichtbaren Veränderungen im Aussehen und mit Körperfunktionsstörungen. Das Cushing Syndrom muss behandelt werden, da es fortschreitet und ohne Therapie lebensbedrohlich wird.
Inhaltsverzeichnis |
Was ist das Cushing Syndrom?
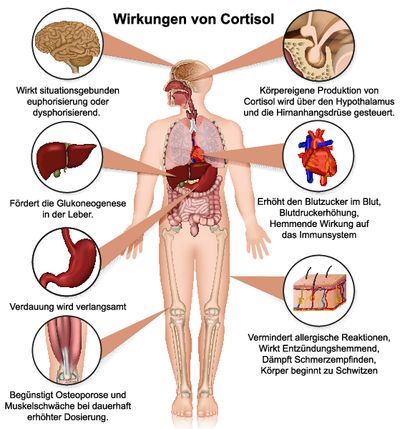
Das Cushing Syndrom ist eine Erkrankung, bei der durch eine Erhöhung des Kortisolspiegels mehrere verschiedene Symptome ausgelöst werden. Kortisol ist ein Hormon, das in der Nebennierenrinde gebildet wird. Man unterscheidet zwischen dem endogenen (vom Körper ausgehenden) und dem exogenen (von außen verursachten) Cushing Syndrom.
Beim endogenen Cushing Syndrom produziert die Nebennierenrinde aufgrund krankhafter Veränderungen mehr Kortisol als der Körper benötigt. Das exogene Cushing Syndrom wird von außen verursacht, wenn dem Körper im Rahmen einer Therapie über einen längeren Zeitraum Glukokortikoide (Kortison) oder ACTH zugeführt werden. ACTH ist ein Hormon, das die Nebennierenrinde dazu anregt, mehr Kortisol zu produzieren.
Besteht im Körper dauerhaft ein Überangebot von Kortisol, so kommt es zu den typischen Symptomen des Cushing Syndroms mit Veränderungen des Aussehens und diversen Funktionsstörungen. Das Cushing Syndrom ist eine seltene Erkrankung, unter 100.000 Personen treten jährlich nur 3-4 Fälle auf.
Ursachen
Die Ursache für das Cushing Syndrom ist immer ein Überangebot des Hormons Kortisol. Beim exogenen Cushing Syndrom ist dafür die Gabe von Medikamenten verantwortlich, welche im Rahmen einer Therapie über einen längeren Zeitraum verabreicht werden.
Es handelt sich dabei um kortisolhaltige Arzneien, welche beispielsweise bei chronischen Entzündungen, nach Transplantationen oder bei Autoimmunerkrankungen eingenommen werden. Werden die Medikamente nach erfolgreicher Behandlung wieder abgesetzt, so bilden sich die Symptome in der Regel auch wieder zurück.
Das endogene Cushing Syndrom wird durch eine Überproduktion des Hormons Kortisol im Körper verursacht. Für dieses vermehrte Ausschütten von Kortisol wiederum kommen verschiedene Gründe in Betracht. Häufiger Auslöser für das endogene Cushing Syndrom ist ein Tumor an der Hirnanhangdrüse. Auch eine Art von Lungenkrebs und Nebennierentumore können Auslöser sein.
Symptome, Beschwerden & Anzeichen
Als erstes Symptom eines Cushing Syndroms fällt oftmals eine veränderte Fettverteilung am Körper auf: Fett wird zunehmend im Gesicht abgelagert („Vollmondgesicht“), der Nacken verdickt sich („Büffelnacken“), der Bauchumfang nimmt zu. Arme und Beine sind nur wenig bemuskelt und erscheinen im Vergleich zum Rumpf sehr dünn. Durch vermehrte Fetteinlagerungen steigt das Körpergewicht an, die Muskelmasse und damit auch die Muskelkraft verringern sich.
Die vermehrte Cortisolausschüttung kann die Knochendichte beeinflussen, die Knochen werden brüchig und brechen leichter. Dadurch treten oftmals Knochen- und Rückenschmerzen auf. Nicht selten entwickelt sich durch den Hyperkortisolismus ein Diabetes mellitus: Anzeichen dafür sind großer Durst und eine vermehrte Harnausscheidung. Kopfschmerzen und ein erhöhter Blutdruck kommen im Rahmen eines Cushing Syndroms ebenfalls häufig vor.
Äußerlich macht sich die Erkrankung in vielen Fällen durch Akne, Wundheilungsstörungen, das vermehrte Auftreten von Blutergüssen und eine starke Körperbehaarung bei Frauen bemerkbar. Die Haut wird dünner, an Bauch, Hüften und im Bereich der Achseln können sich rote Streifen bilden, die Dehnungsstreifen in der Schwangerschaft ähneln.
Bei Frauen entwickeln sich Zyklusstörungen, die Menstruation kann auch ganz ausbleiben. Männer leiden oft unter Potenzstörungen, Kinder zeigen häufig Wachsstumsstörungen bei gleichzeitiger Fettleibigkeit. In vielen Fällen begleiten Depressionen, Angstattacken, starke Stimmungsschwankungen und eine erhöhte Infektanfälligkeit die Erkrankung.
Diagnose & Verlauf
Die Symptome des Cushing Syndroms sind sehr vielfältig. Häufig wird erst nach Jahren eine Diagnose gestellt, da sich die Beschwerden nur allmählich entwickeln und nicht sofort erkennbar sind.
Typisch sind zunächst eine Gewichtszunahme, Bluthochdruck und ähnliche Beschwerden wie sie bei einer Diabetes vorkommen, das heißt erhöhter Durst und häufige Blasenentleerung. Im Lauf der Zeit verändert sich der Körper im Aussehen. Das Gesicht wird runder und ist meist gerötet, im Nacken lagert sich Fett ein und es entsteht der sogenannte Büffel- oder Stiernacken.
Die Muskelkraft lässt nach und Rückenschmerzen treten auf. Männer haben oft Potenzprobleme, bei Frauen bleibt die Menstruation aus und es bildet sich eine vermehrte Körperbehaarung. Es kann zu Nierensteinen, Osteoporose und Herzinsuffizienz kommen. Auch psychische Veränderungen sind möglich. Manche Betroffene leiden unter Angstattacken, Depressionen oder Stimmungsschwankungen.
Die Diagnose Cushing Syndrom kann nur durch verschiedene Laboruntersuchungen sicher gestellt werden. So werden in der Regel Speichel, Blut und Urin mit speziellen Labortests untersucht. Weiterhin wendet man bildgebende Verfahren an wie Sonographie (Ultraschall), Computertomographie (Schichtaufnahmen) und Szintigrafie (Bilder mit Kontrastmittel). Wird das Cushing Syndrom nicht behandelt, so kann es auf Dauer zu einem lebensbedrohlichen Zustand führen.
Wann sollte man zum Arzt gehen?
Meistens treten die Symptome des Cushing-Syndroms als Nebenwirkungen während einer Kortisontherapie auf. Dabei handelt es sich um die exogene Form der Erkrankung, die von außen herbeigeführt wird. Bedenklich wird es, wenn die Beschwerden über das vom behandelnden Arzt angekündigte Maß hinausgehen.
Handelt es sich um eine Überdosierung, wird der Arzt die Dosis langsam reduzieren. Die Ursache für die verstärkten Beschwerden könnte auch von einem zusätzlichen Medikament herrühren, das der Patient ohne Wissen des Arztes einnimmt. Um Unverträglichkeiten zu vermeiden, müssen die Angaben zu Arzneimitteln bei der Anamnese vollständig sein.
Entwickelt ein bis dahin gesunder Mensch typische Cushing-Symptome, ist ein Arztbesuch unumgänglich. Beim Verdacht auf Cushing wird der Hausarzt an einen Facharzt für Endokrinologie überweisen. Anhand von Tests, bildgebenden Verfahren und körperlichen Untersuchungen diagnostiziert dieser den Auslöser für die Symptome. Ist die Ursache ein Tumor, der zu einer vermehrten Kortisolproduktion führt, wird der Endokrinologe zur Operation raten und danach eine entsprechende Therapie einleiten.
Ein unbehandeltes Cushing-Syndrom kann lebensbedrohlich sein. Wichtige Körpersysteme sind bei dieser Erkrankung im Ungleichgewicht. Ohne Therapie besteht die Gefahr eines Schlaganfalls oder eines Herzinfarkts. Deshalb sollte ein Besuch beim Arzt nicht aufgeschoben werden. Bei rechtzeitiger Behandlung ist die Prognose in den meisten Fällen positiv.
Behandlung & Therapie
Die Behandlung des Cushing Syndrom richtet sich nach der Ursache. Ziel ist immer, den erhöhten Kortisolspiegel wieder zu normalisieren, damit sich die verursachten körperlichen Veränderungen zurückbilden können. Bei einem exogenen Cushing Syndrom werden Schritt für Schritt die auslösenden Medikamente abgesetzt oder, falls sie therapeutisch noch nötig sind, zumindest reduziert.
Beim endogenen Cushing Syndrom muss die Ursache für die Überproduktion an Kortisol beseitigt werden. Oft ist eine Operation nötig um den auslösenden Tumor zu entfernen, manchmal wird auch Bestrahlung eingesetzt. Besteht ein Tumor direkt an der Nebenniere, so kann auch die Entfernung einer oder beider Nebennieren erforderlich sein. Nach einem solchen Eingriff muss der Patient lebenslang Hormone einnehmen (Hormonsubstitution).
Sollte aus bestimmten Gründen eine Operation nicht möglich sein, so können Medikamente helfen, welche die Bildung von Kortisol hemmen. Manchmal werden diese Arzneien auch in der Vorbereitungsphase vor einer Operation verabreicht. Nach der Behandlung des Cushing Syndroms muss der Kortisolspiegel über einen längeren Zeitraum regelmäßig kontrolliert werden.
Aussicht & Prognose
Der Krankheitsverlauf des Cushing Syndroms ist abhängig von der vorliegenden Ursache sowie dem Zeitpunkt des Behandlungsbeginns. Wird das Syndrom durch die Gabe von Medikamenten mit einem hohen Kortisolanteil ausgelöst, kommt es unmittelbar mit dem Absetzen der Arznei zu Linderung der Symptome. Nach wenigen Wochen gilt das Cushing Syndrom als geheilt, da das überschüssige Kortisol aus dem Körper abtransportiert und ausgeschieden wurde. Es handelt sich hierbei um eine Nebenwirkung von Medikamenten, die innerhalb einer Langzeittherapie verabreicht wurden.
Entsteht die Erkrankung durch ein Karzinom hängt die Genesung von dem Ort der Tumorbildung sowie dem Zeitpunkt der Diagnose und dem Behandlungsbeginn ab. Wird das Karzinom frühzeitig erkannt, bestehen gute Erfolgsaussichten für eine Heilung. Hat sich ein vorhandener Tumor bereits im Organismus weiter ausgebreitet, sinken die Aussichten auf eine Genesung. Bei Bronchialkarzinome sind die Aussichten sehr ungünstig. Hingegen kann ein Nierenkarzinom bei rechtzeitiger Entfernung zu einer Heilung führen.
Bei einem gutartigen Geschwür im Bereich der Hypophyse sind die Heilungsaussichten des Cushing Syndroms als gut einzustufen. Durch das Geschwür ist die Tätigkeit der Hypophyse stark eingeschränkt. Wird die Geschwulst rechtzeitig erkannt kann sie behandelt und entfernt werden. Dadurch nimmt die Hypophyse wieder ihre natürliche Funktion auf und der Patient erlebt eine Heilung.
Vorbeugung
Man kann nur dem exogenen Cushing Syndrom vorbeugen. Bei einer Therapie mit kortisolhaltigen Medikamenten kann bei regelmäßiger Kontrolle des Kortisolspiegels sofort eine Erhöhung festgestellt und rechtzeitig gehandelt werden. Eine Vorbeugung gegen das endogene Cushing Syndrom ist nicht möglich.
Nachsorge
Dem Betroffenen stehen beim Hyperkortisolismus einige Maßnahmen und Möglichkeiten der Nachsorge zur Verfügung, wobei diese in der Regel sehr stark von der genauen Ursache der Krankheit abhängen, sodass dabei allgemeine Voraussage getroffen werden kann. Die Krankheit muss jedoch schon sehr früh erkannt werden, damit es nicht zu tödlichen Komplikationen oder zu einer weiteren Verschlechterung der Beschwerden kommt.
Der Betroffene sollte beim Hyperkortisolismus daher schon bei den ersten Symptomen und Anzeichen einen Arzt aufsuchen und diese Krankheit behandeln. Sollte der Hyperkortisolismus durch Medikamente verursacht werden, so müssen diese abgesetzt werden. Dabei sollte jedoch immer eine ärztliche Überwachung stattfinden.
Bei Wechselwirkungen oder bei Unklarheiten sollte immer zuerst ein Arzt kontaktiert werden. Weiterhin sind in einigen Fällen auch operative Eingriffe notwendig, um die Beschwerden des Hyperkortisolismus zu lindern. Nach einem solchen Eingriff sollte sich der Betroffene auf jeden Fall ausruhen und seinen Körper schonen.
Von Anstrengungen und anderen körperlichen oder stressigen Tätigkeiten ist dabei abzusehen. Bei der Einnahme von Hormonen ist auf eine richtige Dosierung und auch auf eine regelmäßige Einnahme zu achten. Ob es durch diese Krankheit zu einer verringerten Lebenserwartung kommt, kann dabei nicht universell vorhergesagt werden.
Das können Sie selbst tun
Die Möglichkeiten einer Hilfe zu Selbsthilfe ist bei dem Cushing Syndrom mit einer direkten Einwirkung auf den Krankheitsverlauf nicht möglich. Im Fokus einer alltäglichen Unterstützung für sich selbst sollte daher das seelische und emotionale Wohlbefinden stehen.
Das Leben mit der Erkrankung sollte den gegebenen Möglichkeiten angepasst und optimiert werden. Förderlich sind eine gesunde Lebensweise, eine ausgewogene Ernährung sowie ein stabiles soziales Umfeld. Die Inanspruchnahme von Hilfe von Menschen des nahen Umfeldes sollte frei von Hemmungen stattfinden, ohne dabei von anderen zu viel abzuverlangen.
Bei psychischen Problemen ist eine therapeutische Begleitung hilfreich. Darüber können Verhaltensstrategien entwickelt werden, die vor allem bei der Bewältigung von herausfordernden Situationen genutzt werden können. Der Austausch mit Menschen, die eine gleiche Diagnose haben, kann ebenfalls förderlich sein. Mit gegenseitigen Tipps und Hinweisen für einen besseren Umgang mit der Erkrankung kann dies Erleichterung bringen.
Ein gutes und sicheres Selbstbewusstsein ist im Alltag insbesondere im Kontakt mit der Öffentlichkeit sehr hilfreich. Um auf die Entwicklungen der Erkrankung vorbereitet zu sein, sollte ein umfassender Informationsaustausch zwischen dem Arzt und dem Patienten stattfinden. Alternativ kann sich fehlendes Wissen über Studien oder Fachliteratur angeeignet werden. Dies hilft, um Überraschungen zu vermeiden und auf das Eintreten von unangenehmen Situationen vorbereitet zu sein.
Quellen
- Braun, J., Dormann, A .J.: Klinikleitfaden Innere Medizin. Urban & Fischer, München 2013
- Deschka, M.: Laborwerte A-Z. Kohlhammer, Stuttgart 2011
- Lehnert, H., Werdan, K.: Innere Medizin. Thieme, Stuttgart 2006