Pruritus Vulvae
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 27. Februar 2024Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheiten Pruritus Vulvae
Der sogenannte Pruritus Vulvae ist ein Juckreiz der Vulva, der durch diverse Erkrankungen ausgelöst werden kann. Neben dem Juckreiz können auch Schmerzen oder ein Brennen als Symptome auftreten. Der Juckreiz sollte ärztlich abgeklärt werden.
Inhaltsverzeichnis |
Was ist Pruritus Vulvae?
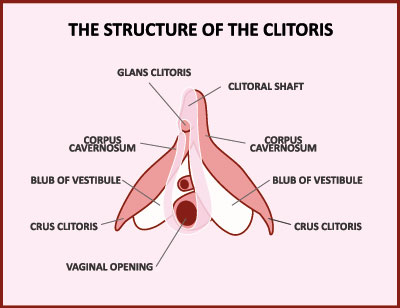
Als Pruritus vulvae wird ein Juckreiz der äußeren weiblichen Genitalien, der sogenannten Vulva, bezeichnet. Dieser Juckreiz (lateinisch „pruritus“) tritt meist episodisch, das heißt vorübergehend, auf. Der Juckreiz kann sowohl akut, als auch chronisch auftreten. Die Vulva, an der der Juckreiz auftritt, ist der äußere Teil des weiblichen Genitals.
Sie umfasst die äußeren, primären Geschlechtsorgane der Frau. Zu diesen zählen unter anderem den Venushügel, die großen äußeren Schamlippen, die kleinen inneren Schamlippen, die Klitoris und den Scheidenvorhof mit den Ausgängen der Vagina, der Harnröhre und der Vestibulardrüsen.
Ursachen
Bei der Vulvitis handelt es sich um eine Entzündung der äußeren weiblichen Genitale. Die Vulvitis kann durch Bakterien, Viren, Pilze oder Parasiten ausgelöst werden. Neben dem erwähnten Juckreiz kommt es bei der Entzündung der Vulva zu einer Rötung, Schwellung und zu Schmerzen im Bereich der Vulva. Auch eine Wärme in diesem Bereich ist häufig zu spüren.
Das weibliche Geschlechtsorgan ist aufgrund der Symptomatik in seiner Funktionsfähigkeit eingeschränkt. Die Vulvitis kann sowohl primär, durch eine direkte Infektion der Vulva mit den Krankheitserregern, als auch sekundär durch eine sich ausbreitende Infektion der Nachbarorgane, beispielsweise des Anus, der Harnröhre oder der Vagina, entstehen.
Neben der Vulvitis sind weitere Ursachen für einen Pruritus vulvae möglich. So kann es beispielsweise im Rahmen diverser Stoffwechselerkrankungen zu einem Juckreiz im Bereich der Vulva kommen. Hier sind der Diabetes mellitus, Östrogenmangel, Urämie (Vergiftungen des Blutes durch harnpflichtige Substanzen), Fettleibigkeit (Adipositas), Lebererkrankungen und Avitaminose (das vollständige Fehlen gewisser Vitamine) zu nennen.
Tritt der Pruritus vulvae im Rahmen einer dieser Stoffwechselkrankheiten auf, liegt eine sekundäre Ursache vor. Weitere Ursachen sind allergische Reaktionen, beispielsweise auf Medikamente, Seifen oder Kontaktekzeme durch Wäsche und/oder Kleidung. Auch Lichen scelorsus et atrophicus vulvae (Vulvadystrophie), eine degenerative Erkrankung der Haut der Vulva, löst einen Juckreiz aus.
Die Erkrankung tritt vor allem bei jungen Frauen nach der Pubertät auf und zählt zu den möglichen Präkanzerosen. Weitere mögliche Ursachen stellen andere Präkanzerosen, ein Vulvakarzinom, Leukämie, eine perniziöse Anämie, mangelnde oder übertriebene Hygiene, übermäßiges Schwitzen, sowie mechanische Reizungen, zum Beispiel durch Masturbation dar.
Es ist zu beobachten, dass in verschiedenen Altersgruppen unterschiedliche Auslöser des Pruritus vulvae überwiegen. Bei Kindern liegen dem Pruritus häufig Pilzinfektionen, Allergien, Diabetes mellitus oder Infektionen durch Madenwürmer (Oxyuriasis) zugrunde. Im geschlechtsreifen Alter sind die Hauptursachen Pilzinfektionen, Kontaktekzeme und Infektionen. Im höheren Alter lösen vor allem Dysmorphien der Haut, Neoplasien und Diabetes mellitus den Juckreiz der Vulva aus.
Symptome, Beschwerden & Anzeichen
Das Hauptsymptom des Pruritus vulvae (lateinsch: „Juckreiz der Vulva“) ist ein Juckreiz an den äußeren Schamlippen (labia majora pudendi), der meist nicht persistent ist - er dauert meist nur kurz an. Der Juckreiz kann in einen schmerzhaften, brennenden Zustand übergehen.
Desweiteren ist zu beobachten, dass er sich durch Wärme häufig verstärkt und von den Patientinnen vermehrt nach dem Schlafenlegen beobachtet bzw. wahrgenommen wird. Durch den Juckreiz neigen die Patientinnen zum Kratzen, was den Zustand jedoch verschlimmert. Weiterhin führt das Kratzen meist zu kleinen Einrissen und Abschürfungen, was den schmerzhaften Zustand aufrecht erhält beziehungsweise verstärkt.
Auch die ärztliche Diagnostik wird durch das Kratzen erschwert, da eventuell vorhandene primäre Hautveränderungen, die den Pruritis verursachen könnten, aufgrund der durch das Kratzen entstandenen Veränderung nicht mehr oder nur noch schwer gesehen werden können.
Diagnose & Krankheitsverlauf
Die Diagnostik durch den Arzt besteht zunächst in einer gründlichen Anamnese sowie einer körperlichen Untersuchung. Hierbei wird besonders auf bestehende Veränderungen des Hautbildes der Vulva geachtet. Durch die Anamnese und die körperliche Untersuchung gelangt der Arzt zu einer Verdachtsdiagnose, die durch eine geeignete Labordiagnostik bestätigt werden muss.
Hierzu stehen je nach Verdachtsdiagnose verschiedene Methoden zur Wahl. Dazu zählen beispielsweise eine Blutuntersuchung, bei der die Konzentrationen von Glukose (Verdacht auf Diabetes mellitus), Harnstoff, Cholesterin oder eventuelle Bakterientoxine (Verdacht auf bakterielle Vulvinitis) bestimmt werden. Darüber hinaus erfolgt häufig ein vaginaler Abstrich.
Mit Hilfe dieses Abstriches lassen sich diverse Ursachen testen und gegebenenfalls bestätigen oder ausschließen. Der Krankheitsverlauf hängt von der ermittelten Diagnose ab und lässt sich daher nicht allgemein darlegen. Es ist zu beachten, dass der Pruritus vulvae ein Symptom und keine Krankheit darstellt. In den meisten Fällen ist er harmlos, eine ärztliche Diagnostik und eventuell Therapie sollten jedoch in jedem Falle stattfinden.
Komplikationen
Bei einer durch Juckreiz wund geriebenen Vulva kann es durch Bakterien, Pilzbefall, Viren oder Parasiten zu behandlungsbedürftigen Hautkrankheiten kommen. Insbesondere ein genitaler Pilzbefall ist eine Komplikation, die ärztlicherseits behandelt werden muss. Wird die Behandlung nicht zeitig vorgenommen, breitet sich der Pilz womöglich in der Scheide aus. Es besteht erhöhte Ansteckungsgefahr beim Geschlechtsverkehr.
Zu Komplikationen kann es auch bei einem Pruritus Vulvae infolge einer Hauterkrankung namens Lichen sclerosus et degenerans kommen. Hier kann es infolge der ständig gereizten Haut zu Vernarbungen, weißlichen Verhärtungen und Flecken kommen. Beim Geschlechtsverkehr kommt es zu Hautrissen und Schmerzen.
Das Risiko für genitale Pilzerkrankungen ist durch Wundsein und eine herabgesetzte Immunabwehr erhöht. Bei einem erhöhten Risiko für Blasenprobleme kann auch ein erhöhtes Risiko für eine bösartige Zellentwicklung bestehen. Um solche Komplikationen zu verhindern, wird meist eine Behandlung mit Kortison und Östrogensalben vorgenommen.
Wann sollte man zum Arzt gehen?
Pruritus Vulvae deutet oft auf eine Entzündung hin, weshalb das Symptom meist einem Arzt vorgestellt werden sollte. Manchmal kann es in der Pubertät zu Pruritus Vulvae kommen, die Ursache lässt sich da in hormonellen Veränderungen des Körpers und nicht in einer Infektion begründen. Da der Juckreiz für junge Mädchen allerdings irritierend und verunsichernd sein kann, spricht nichts dagegen, zur Abklärung den Arzt aufzusuchen. Schließlich können auch bei jungen Frauen schon verschiedene Infekte auftreten, die behandelt werden müssen.
Bei Frauen mit bestehenden Grunderkrankungen wie Diabetes mellitus kann Pruritus Vulvae als Symptom oder Begleiterscheinung der Erkrankung auftreten. Dennoch sollten auch sie den Juckreiz abklären lassen, denn selbst wenn sich herausstellt, dass keine Infektion vorliegt, lässt sich gegen den unangenehmen Juckreiz etwas unternehmen.
Bei Mädchen, die noch gar nicht in der Pubertät sind und Juckreiz im Bereich der Vulva verspüren, kann es sein, dass das auf eine möglicherweise gar nicht sichtbare Fehlbildung hindeutet. Deswegen sollten sie auch außerhalb der regelmäßigen U-Untersuchungen dem Kinderarzt vorgestellt werden. Auch sind Mädchen in diesem Alter bereits anfällig für Pilzinfektionen, die zur Schonung ihres Immunsystems rechtzeitig behandelt werden sollten.
Als empfindliche Reaktion des Körpers tritt Pruritus Vulvae auch nach häufigem Masturbieren oder Reizung durch Geschlechtsverkehr auf - hier kann einige Tage abgewartet werden, ob sich die Beschwerden von allein bessern, bevor der Arzt konsultiert wird.
Behandlung & Therapie
Die Therapie richtet sich nach der Ursache des Juckreizes. Eine Therapie sollte möglichst kausal stattfinden, das heißt die Ursachen der zugrunde liegenden Erkrankung beseitigen. Gegen des Symptoms des Pruritus werden vor allem Glukokortikoidsalben eingesetzt. Bei allergischen Ursachen kommen Antiallergika zum Einsatz.
Zugrunde liegende Infektionen werden mit einem geeigneten Medikament behandelt, das sich nach der Art des Erregers richtet. So wird bei einer bakteriellen Vulvinitis eine antibiotische Behandlung durchgeführt, bei einer Pilzinfektion eine antimykotische. Bei Östrogenmangel werden Östrogene verabreicht. Zusammenfassend lässt sich jedoch sagen, dass eine kausale Therapie stattfinden sollte, wozu eine umfassende ärztliche Diagnostik notwendig ist.
Vorbeugung
Vorbeugen lässt sich nur bedingt. Es ist hierbei wichtig, auf eine ausreichende Hygiene zu achten, ohne es bei dieser zu übertreiben.
Nachsorge
Pruritus Vulvae, Juckreiz im äußeren Genitalbereich der Frau, kann verschiedene Ursachen haben. Abklärung der Symptome und Diagnosestellung sollte daher einem erfahrenen Gynäkologen überlassen werden. Die betroffenen Frauen müssen die ärztlichen Verordnungen in der Folge konsequent einhalten. Um den Juckreiz oder das Brennen zu lindern, ist die Region möglichst kühl zu halten.
Daher empfiehlt sich lockere Kleidung, da Wärme die Beschwerden nur unnötig verstärkt. Bei der täglichen Körperhygiene ist die Reinigung mit milden, ph-neutralen Produkten empfehlenswert. Intim-Waschlotionen und spezielle Deos sollten nicht benutzt werden, da sie den Bereich zusätzlich reizen und austrocknen können.
Auch bei sehr starkem Juckreiz sollte die Patientin auf heftiges Kratzen der Region verzichten. Die Haut der Vulva ist sehr empfindlich und daher schnell verletzt oder wund gerieben. Durch kleine Verletzungen können Bakterien und Viren eindringen und die Infektion noch verschlimmern. Beim Geschlechtsverkehr sollte sich die Frau während dieser Zeit unbedingt mit einem Kondom schützen.
Das verhindert nicht nur die Reinfektion, sondern auch eine mögliche Ansteckung des Partners. Sind Pilze oder Bakterien der Auslöser der Pruritus Vulvae, empfiehlt es sich, das Immunsystem zu unterstützen. Ausgewogene Ernährung, ausreichend Schlaf und moderate Bewegung an der frischen Luft sorgen tragen zum Wohlbefinden bei und helfen, solche Infektionen zu vermeiden.
Das können Sie selbst tun
Dieser Juckreiz kann die verschiedensten Ursachen haben, daher sollten die betroffenen Mädchen und Frauen vom Gynäkologen genau abklären lassen, was hinter dem Symptom steckt. Den entsprechenden Verordnungen des Arztes sollte nun konsequent Folge geleistet werden.
Solange der Juckreiz oder das Brennen noch bestehen, sollte die Region kühl gehalten werden, weil Wärme die Symptome unnötig verstärkt. Kratzen würde die Situation ebenfalls verschlimmern, denn die zarte Haut der Vulva ist schnell verletzt oder wundgerieben. Kratzer, Einrisse und wunde Stellen können sich schnell mit Bakterien, Pilzen, Viren oder Parasiten infizieren und sollten daher vermieden werden. Geschlechtsverkehr sollte in dieser Zeit nur mit einem Kondom geschützt stattfinden. So wird eine Reinfektion ebenso verhindert wie eine Ansteckung.
Bei der täglichen Körperhygiene sollten pH-neutrale Reinigungsprodukte verwendet werden. Intim-Deos oder Parfüms sind im Schambereich besser tabu. Eine übertriebene Hygiene ist nicht angezeigt, denn zu viele Waschungen reizen das Gewebe unnötig.
Ist der Auslöser der Pruritus vulvae nicht hormonbedingt, sondern sind Pilze oder Bakterien der Auslöser, empfiehlt es sich, das Immunsystem zu unterstützen. Ein perfekt funktionierendes, aktives Immunsystem beschleunigt die Heilung und verhindert, dass sich die Episode wiederholt. Eine ausgeglichene, vitaminreiche Kost, viel Bewegung an der frischen Luft und etwas Sport unterstützen das Immunsystem wie auch regelmäßige Schlafenszeiten sowie ausreichend Schlaf.
Quellen
- Beckermann, M.J.: Frauenheilkunde und Geburtshilfe. Schwabe, Basel 2004
- Goerke, K., Steller, J., Valet, A.: Klinikleitfaden Gynäkologie. Urban & Fischer, München 2003
- Kaufmann, M., Costa, S.-D., Scharl, A. (Hrsg.): Die Gynäkologie. Springer, Berlin 2013