Systemischer Lupus erythematodes (SLE)
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 2. März 2024Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheiten Systemischer Lupus erythematodes (SLE)
Eine Erkrankung an der chronischen Autoimmunstörung systemischer Lupus erythematodes betrifft heutzutage etwa 60.000 Patienten in Deutschland. Man beobachtet in den letzten 50 Jahren eine zunehmende Häufung von Lupus in der Bevölkerung. Frauen haben diese Autoimmunerkrankung zehnmal häufiger als Männer. Bei Lupus erythematodes sind hauptsächlich Blutgefäße, Gelenke oder Organe wie die Nieren von chronischen Entzündungen betroffen. Vollständig geheilt werden kann ein systemischer Lupus erythematodes nicht.
Inhaltsverzeichnis |
Was ist Systemischer Lupus erythematodes?
© blueringmedia – stock.adobe.com
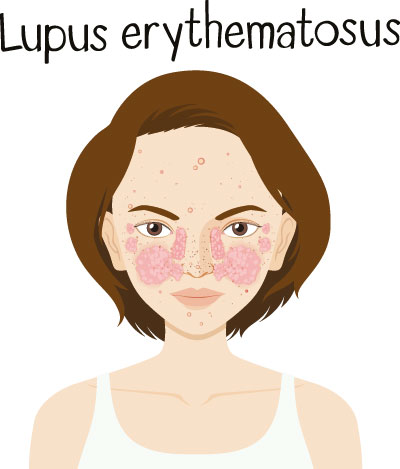
Unter Lupus erythematodes, kurz Lupus, versteht man eine sehr unterschiedlich schwer verlaufende Erkrankung, die zu den Autoimmunerkrankungen bzw. Bindegewebsentzündungen und Kollagenosen zu zählen ist. Auffallend bei Lupus ist oft eine intensive Röte, die bestimmte Hautpartien befallen kann.
Sie entsteht durch eine chronische Entzündung der Blutgefäße. Vor allem ist beim Lupus erythematodes das so genannte „Schmetterling-Erythem“ bekannt, das sich schmetterlingsförmig seitwärts der Nase im Gesicht ausbreiten kann. Die Anfangs-Symptome eines systemischen Lupus erythematodes können zunächst vielfältig und relativ unspezifisch sein.
SLE verläuft chronisch und macht eine langwierige Behandlung nötig. Außer dem systemischen Lupus gibt es auch einen Lupus, der nur die Haut befallen kann. Um die Diagnose abzusichern, muss ein systemischer Lupus zu mehreren gleichzeitig auftretenden Leitsymptomen und Antikörpern im Blut führen. Der systemische Lupus erythematodes wird auch mit den Buchstaben SLE abgekürzt.
Ursachen
Als systemischen Lupus erythematodes bezeichnet man die Erkrankung, weil tatsächlich alle Systeme im Körper durch chronische Entzündungsvorgänge geschädigt werden können. Dies geschieht vor allem dann, wenn man die Erkrankung an SLE nicht rechtzeitig diagnostiziert und therapiert. Man rechnet den systemischen Lupus erythematodes zu den entzündlichen rheumatischen Erkrankungen.
Bei SLE werden vor allem die Zellkerne angegriffen, in denen das Erbgut enthalten ist. Ob der Lupus erythematodes aus erblichen oder hormonellen Gründen oder aufgrund einer Infektion entsteht, weiß man noch nicht. Die Tatsache, dass häufiger Frauen betroffen sind, macht hormonelle Mitverursacher für SLE wahrscheinlich. In machen Fällen trat ein Lupus nach der Einnahme eines Verhütungsmittels auf. Erbliche Gründe für einen Lupus erythematodes sind ebenfalls möglich.
Lupus erythematodes tritt nämlich bei Zwillingen und in manchen Familien gehäuft auf. Der Zusammenhang zwischen Lupus erythematodes und überstandenen Infektionserkrankungen wird ebenfalls als mögliche Ursache für SLE untersucht. Wahrscheinlich ist die Verursachung des systemischen Lupus von zahlreichen Faktoren abhängig.
Symptome, Beschwerden & Anzeichen
Zu den unspezifischen Symptomen eines systemischen Lupus erythematodes zählen Fieber, allgemeines Schwächegefühl und Gewichtsverlust, meist werden vergrößerte Lymphknoten bemerkt. Häufig äußert sich SLE durch Gelenkentzündungen, vorwiegend an der Hand – nicht selten sind auch die Sehnenscheiden betroffen.
Hautveränderungen treten bei etwa fünfzig Prozent der SLE-Patienten auf: Charakteristisch ist das sogenannte Schmetterlingserythem, das in Form einer symmetrischen Rötung der Wangen bis zum Nasenrücken in Erscheinung tritt. Hautausschläge können auch an anderen Körperregionen auftreten und werden durch Sonnenbestrahlung verstärkt. Hinweis auf eine Nierenbeteiligung können geschwollene Beine und Augenlider oder dunkel verfärbter Urin sein.
Bei circa einem Drittel der Betroffenen kommt es zu einer Entzündung von Rippenfell oder Herzbeutel, die sich durch atemabhängige Brustschmerzen bemerkbar macht. In etwa zehn Prozent der Fälle greift der systemische Lupus erythematodes auf das Nervensystem über und kann neurologische Symptome wie Empfindungsstörungen, Kopfschmerzen, Sehstörungen und Krampfanfälle verursachen, auch psychische Beeinträchtigungen wie Persönlichkeitsveränderungen, Gedächtnisstörungen und Depressionen sind möglich.
Selten ruft SLE eine Störung der Blutgerinnung mit der Neigung zu Thrombosen, Embolien, Infarkten und Schwangerschaftskomplikationen hervor. Eine Bauchfellentzündung äußert sich durch Bauchschmerzen, Übelkeit und Erbrechen, eine Herzmuskelentzündung kann Herzrhythmusstörungen oder eine mit belastungsabhängiger Atemnot einhergehende Herzschwäche verursachen. Muskelschmerzen und -schwäche können auf eine Entzündung der Skelettmuskulatur hinweisen.
Krankheitsverlauf
Beim Lupus richtet sich das körpereigene Immunsystem gegen den Organismus des Betroffenen. Die in Folge dieser Erkrankung entstehenden Antikörper können im ganzen Körper Entzündungsreaktionen auslösen. Dieser Umstand kann den Lupus lebensgefährlich machen. Dank einer Erkrankung an Lupus können sogar ganze Organsysteme geschädigt werden.
Der systemische Lupus erythematodes kann in seinem Verlauf chronische Entzündungen verschiedenster Organe, Gelenke oder des Bindegewebes hervorrufen. Der Krankheitsverlauf kann leicht, mittelschwer oder dramatisch sein. Ein Lupus erythematodes kann sogar zum Tod führen, wenn er nicht behandelt wird. Dies gilt auch, wenn die Behandlung nicht anschlägt oder zu Komplikationen führt.
Dank guter medizinischer Versorgung kann ein systemischer Lupus heute in 90 Prozent der Fälle überlebt werden. Man beobachtet allerdings seit Jahren eine Zunahme von Lupus. Zu den am häufigsten betroffenen Patienten mit Lupus erythematodes zählen Frauen.
Komplikationen
Der systemische Lupus erythematodes kann Komplikationen im ganzen Körper hervorrufen – vor allem bei Entzündungen des Gehirns oder der Nieren sind schwerwiegende Folgen möglich. Es kann etwa zu einem chronischen Nierenversagen kommen, in dessen Folge der Patient an eine Dialyse-Maschine angeschlossen werden muss. Bei einer Entzündung des Gehirns können neurologische Beschwerden auftreten – etwa Gangstörungen oder sonstige Ausfallerscheinungen.
Das Antipholipidsyndrom kann im weiteren Verlauf zu einer Aktivierung des Blutgerinnungssystems führen. Dadurch besteht eine erhöhte Gefahr für Thrombosen, Embolien oder arteriellen Gefäßverschlüsse. Sind schwangere Frauen betroffen, besteht ein erhöhtes Risiko für eine Fehlgeburt. Ähnliche Komplikationen können beim systemischen Lupus erythematodes auftreten.
Ein medikamenteninduzierter Lupus erythematodes geht mit einem Befall der Gelenke, des Rippenfells und gelegentlich auch des Herzbeutels einher. Nach dem Absetzen des auslösenden Medikaments verschwinden die Beschwerden im Normalfall wieder. Die Therapie der Erkrankung birgt ebenfalls Risiken.
Die verordneten Antimalariamittel sind immer mit Neben- und Wechselwirkungen verbunden. Typischerweise treten Kopf- und Gliederschmerzen sowie vorübergehende Magen-Darm-Beschwerden auf. Bei längerer Einnahme steigt das Risiko einer Netzhautschädigung. Ähnliche Risiken gehen von Schmerzmitteln, Cholesterinsenkern und anderen Präparaten aus.
Wann sollte man zum Arzt gehen?
Der Betroffene ist bei SLE auf eine medizinische Behandlung durch einen Arzt angewiesen. Da es bei dieser Krankheit nicht zu einer Selbstheilung kommen kann und sich die Beschwerden unbehandelt verschlimmern, muss auf jeden Fall eine Untersuchung mit einer anschließenden Behandlung durchgeführt werden. Nur dadurch kann die Entstehung weiterer Komplikationen verhindert werden.
Ein Arzt ist bei SLE dann aufzusuchen, wenn der Betroffene unter Entzündungen an den Gelenken leidet. Es kommt zu Fieber und zu einem allgemeinen Krankheitsgefühl. Nicht selten leiden die Patienten auch an angeschwollenen Beinen oder an starken Einschränkungen in der Bewegung. Auch Schmerzen in der Brust oder am Herzen können auf SLE hindeuten und sollten von einem Arzt untersucht werden. Weiterhin zeigen auch Sehbeschwerden oder starke Bauchschmerzen häufig auf diese Krankheit und müssen untersucht werden, falls sie nicht wieder von alleine verschwinden.
SLE kann durch einen Kinderarzt oder durch einen Allgemeinarzt erkannt werden. Bei der weiteren Behandlung ist in der Regel der Besuch bei einem Facharzt notwendig, da sich diese nach den genauen Beschwerden richtet.
Behandlung & Therapie
Die Behandlung eines systemischen Lupus erythematodes wird in der Regel vom Rheumatologen übernommen. Durch gründliche Anamnese, Blutuntersuchungen und eine klinische Untersuchung kann der Verdacht auf Lupus sich bestätigen.
Die Therapie eines systemischen Lupus Erithematodes wird hauptsächlich mit das Immunsystem unterdrückenden Medikamenten vorgenommen. Lupus erithematodes wird deshalb häufig mit Kortisonpräparaten therapiert.
Vorbeugung
Eine Vorbeugung gegen Lupus erythematodes ist faktisch nicht möglich. Um einen Lupus erythematodes zu verhindern, kann man bestenfalls starke UV-Strahlung meiden. Leidet man bereits an sytemischem Lupus erythematodes, sollte man Sonneneinstrahlung und lange Sonnenbäder meiden.
Nachsorge
Im Ergebnis der Therapie ist die Ursache der Erkrankung unbehandelt. Systemischer Lupus erythematodes (SLE) heilt nicht aus. Auf Basis der klinischen Befunde kann für die Nachsorge nur beurteilt werden, ob die Erkrankung langsam voranschreitet (chronisch-progredienter Verlauf) oder schubweise verläuft. Als Hauptaufgaben der Nachsorge verbleiben das Überwachen des Krankheitsverlaufs, das Überprüfen der Medikation sowie das Feststellen und Behandeln neu hinzugekommener Symptome.
Dies erfordert regelmäßige Kontrollen des „großen“ Blutbildes. Bei den Nachsorgeuntersuchungen ist der behandelnde Arzt auf eine detailgenaue Schilderung des allgemeinen Gesundheitszustandes und der Beschwerden durch den Patienten angewiesen. Denn in der Medizin sind keine Laborwerte anerkannt, an denen zuverlässig die Aktivität des SLE eingeschätzt werden kann.
Die entzündliche Aktivität kann sich gegebenenfalls von selbst reduzieren. Grundsätzlich aber nimmt SLE in der Schwere und Anzahl seiner Symptome zu. Klinische Aufenthalte können dann erforderlich sein, um die notwendige Medikation neu zu ermitteln. Aber auch neu hinzukommende Symptome werden nicht heilbar, sondern nur medikamentös zu lindern sein.
Der Patient muss lernen, im Alltag mit SLE umzugehen. Als erster Ansatz empfiehlt sich eine Kurbehandlung. Davon ausgenommen ist der medikamenteninduzierte SLE. Die Nachsorgeuntersuchungen können entfallen, sobald sich mit dem Absetzen des auslösenden Medikaments beim Patienten wieder ein guter allgemeiner Gesundheitszustand einstellt.
Das können Sie selbst tun
Betroffenen wird empfohlen einen möglichst gesunden Lebensstil zu führen. Dazu zählen körperliche Betätigung genauso wie ein Verzicht auf Alkohol, Nikotin und zu viel Kaffee.
Eine Ernährungsumstellung hilft Symptome zu lindern. So wirkt sich eine Vollwerternährung mit Verzicht auf Ei- und Milchprodukte sowie mit möglichst fettarmen Nahrungsmitteln günstig auf die Erkrankung aus. Zudem ist Olivenöl empfehlenswert, denn es enthält reichlich von der Fettsäure Omega 9. Diese hilft Entzündungen zu lindern, was bei diesem Krankheitsbild grundlegend ist.
Bei Gelenk- oder Muskelbeschwerden können, in Kräutersud eingelegte Wickel lindernd wirken. Auch Heilkräuter werden zur Symptombesserung eingesetzt. Dazu zählen vorwiegend: Engelwurz, Knoblauch, Ingwer, Majoran, Zitronengras, schwarzer Pfeffer, Zitrone, Basilikum, Melisse und Wacholder.
Zusätzlich ist ein gesunder Verdauungstrakt bei Betroffenen grundlegend, denn viele Patienten leiden an einem erheblichen Nährstoffmangel. Darum ist es besonders wichtig, die korrekte Nährstoff-Aufnahme zu garantieren. Mit Probiotika lässt sich dafür eine gesunde und starke Darmflora fördern, was auch dabei hilft Entzündungen vorzubeugen. Massagen zählen ebenfalls zur empfohlenen Symptombehandlung. Diese helfen merkbar bei der Linderung von Entzündungen, entgiften den Körper und reduzieren Stress.
Quellen
- Braun, J., Dormann, A .J.: Klinikleitfaden Innere Medizin. Urban & Fischer, München 2013
- Herold, G.: Innere Medizin. Selbstverlag, Köln 2016
- Steffen, H.-M. et al.: Internistische Differenzialdiagnostik. Schattauer, Stuttgart 2008
