Verner-Morrison-Syndrom
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 22. März 2024Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheiten Verner-Morrison-Syndrom
Das Verner-Morrison-Syndrom ist durch einen äußerst seltenen bösartigen Tumor der Bauchspeicheldrüse gekennzeichnet. Der Tumor produziert eine erhöhte Menge eines Hormons, welches auch als vasoaktives intestinales Peptid bezeichnet wird. Hauptsymptom der Erkrankung ist ein schwerer hartnäckiger Durchfall, der aufgrund des extremen Wasserverlustes auch tödliche Folgen haben kann.
Inhaltsverzeichnis |
Was ist das Verner-Morrison-Syndrom?
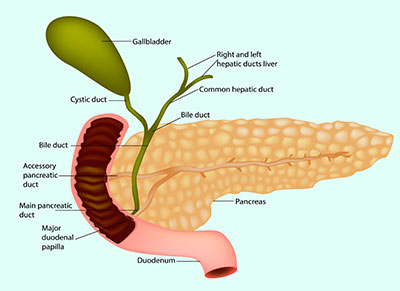
Das Verner-Morrison-Syndrom stellt einen sehr seltenen neuroendokrinen Tumor der Bauchspeicheldrüse dar. Es ist ein Tumor des neuroendokrinen Systems, welches das Nervensystem und das Hormonsystem umfasst. Dieser Tumor wird auch als VIPom bezeichnet, weil er das Hormon VIP im verstärkten Maße produziert.
VIP ist die Abkürzung für vasoaktives intestinales Peptid. Dieses Hormon besteht aus 28 Aminosäuren und dient als Neurotransmitter im zentralen Nervensystem. Es sorgt für die Erschlaffung der glatten Muskulatur mehrere Organe. Dazu zählen Bronchien, Luftröhre, Magen oder der Darm. Gleichzeitig ist es auch ein wichtiger Vasodilatator, was so viel heißt, dass es auch für Erweiterung der Blutgefäße verantwortlich ist.
Durch die Erschlaffung der Magen- und Darmmuskulatur wird Wasser im Dünndarm freigesetzt. Außerdem wird die Salzsäureproduktion im Magen eingeschränkt. Dadurch entstehen massive Durchfälle, die choleraähnlich sind. Das Symptom der fehlenden Magensäure wird als Achlorhydrie bezeichnet. Insgesamt kommt das Verner-Morrison-Syndrom nur bei einem von zehn Millionen Menschen vor.
Der Tumor befällt zu 90 Prozent die Bauchspeicheldrüse. Bei den restlichen zehn Prozent der Erkrankten befindet er sich im Grenzstrang des Rückenmarks, in den Nebennieren oder in den Bronchien. Die Prognose der Erkrankung ist abhängig von der Tatsache, ob sich bereits Metastasen gebildet haben.
Ursachen
Der Tumor erzeugt das Hormon jedoch weitgehend unabhängig und autonom von diesen Regulationsmechanismen. Das VIP-Hormon ist ein Neurotransmitter, der für die Signalweiterleitung im zentralen Nervensystem mitverantwortlich ist. Im Rahmen dieser Funktion hemmt es die Produktion von Magensäure und steigert die Bildung des basischen HCO3-Anions. Die Folge ist eine verstärkte Sekretion von Wasser aus dem Dünndarm.
Wird dieses Hormon in großen Mengen produziert, ist die Wasserausscheidung im Darm so hoch, dass die Betroffenen am Tag durchschnittlich drei Liter Wasser über den Darm verlieren. In extremen Ausnahmefällen können auch bis zu 20 Liter Wasser ausgeschieden werden. In der Folge drohen Austrocknung des Körpers und ein starker Kaliumverlust.
Des Weiteren wirkt das Hormon VIP hemmend auf die Magensäureproduktion. Es unterstützt auch den hormonellen Gegenspieler von Insulin, das Glukagon, bei der Erhöhung des Blutzuckerspiegels. Langfristig kann es auch zu einem Diabetes mellitus kommen.
Symptome, Beschwerden & Anzeichen
Das charakteristische Symptom bei einem Verner-Morrison-Syndrom ist ein massiver und hartnäckiger Durchfall, der sich ähnlich äußert wie bei einer Cholera. Der große Flüssigkeitsverlust des Körpers und die Hypokaliämie bewirken neben Durchfall abdominelle Krämpfe und Verwirrtheitszustände.
Weitere Symptome sind Muskelkrämpfe, starke Müdigkeit, Erbrechen und Herzrhythmusstörungen. Die Erkrankung kann durchaus tödlich enden. Hierbei bildet der Flüssigkeitsverlust den größten Risikofaktor. In manchen Fällen bilden sich Metastasen in der Leber. Wenn die Bildung von Metastasen eingesetzt hat, wird die Prognose der Erkrankung ungünstiger.
Diagnose & Krankheitsverlauf
Ein Verner-Morrison-Syndrom zu diagnostizieren, ist schwierig, weil die Erkrankung so selten ist. Der Verdacht auf VIPom wird oft gar nicht geäußert. Besteht jedoch ein hartnäckiger und massiver Durchfall, der nicht mehr verschwindet, sollte ein Verner-Morrison-Syndrom auch in Betracht gezogen werden. Auch die Bestimmung von Chromogranin A liefert wertvolle Hinweise.
Denn dieser Stoff wird durch alle neuroendokrinen Tumoren erzeugt. Liegt die Verdachtsdiagnose nun vor, werden Blutuntersuchungen auf das Hormon VIP durchgeführt. Wenn der VIP-Spiegel sehr hoch ist, ergibt das einen starken Hinweis auf ein VIPom. Auch die Bestimmung von Chromogranin A liefert wertvolle Hinweise. Denn dieser Stoff wird durch alle neuroendokrinen Tumoren erzeugt. Der Tumor kann dann gut durch bildgebende Verfahren wie CT und MRT entdeckt werden.
Komplikationen
Beim Verner-Morrison-Syndrom leiden die Betroffenen in erster Linie an sehr starkem Durchfall. Dieser wirkt sich sehr negativ auf die Lebensqualität des Patienten aus und erschwert den Alltag erheblich. In der Regel verlieren die Betroffenen aufgrund dessen sehr viel Flüssigkeit, was wiederum eine starke Dehydrierung und Mangelerscheinungen begünstigen kann, falls die Nährstoffe nicht anderweitig substitutiert werden.
Es kommt auch zu Krämpfen in den Muskeln und zu einer Versiertheit. Im Allgemeinen leiden die Betroffenen dabei an Bewusstseinsstörungen und können dabei auch das Bewusstsein vollständig verlieren. Im weiteren Verlauf führt das Verner-Morrison-Syndrom zu Erbrechen und zu Beschwerden am Herzen. Sollte es nicht zu einer Behandlung kommen, kann die Krankheit auch zum Tod des Patienten führen. In der Leber bilden sich dabei Metastasen aus, welche schließlich zum Krebsbefall anderer Regionen führen können.
Bei der Behandlung des Verner-Morrison-Syndroms kommt es nicht zu weiteren Komplikationen. Je nach Zustand des Betroffenen kann der Tumor eventuell entfernt werden. Eine vollständige Heilung tritt allerdings nicht ein, sodass die Lebenserwartung des Patienten aufgrund des Verner-Morrison-Syndroms erheblich verringert ist. Vor allem beim Einsatz einer Chemotherapie kommt es in der Regel zu starken Nebenwirkungen.
Wann sollte man zum Arzt gehen?
Da es beim Verner-Morrison-Syndrom nicht zu einer selbstständigen Heilung kommen kann, sollte der Betroffene bei dieser Erkrankung auf jeden Fall einen Arzt aufsuchen. Je früher es zu einer Behandlung kommt, desto besser ist meist auch der weitere Verlauf der Erkrankung. Im schlimmsten Fall verstirbt der Betroffene an den Folgen des Verner-Morrison-Syndroms, wenn dieses nicht behandelt wird. Ein Arzt ist bei dieser Krankheit dann zu kontaktieren, wenn der Patient an einem dauerhaften Durchfall leidet. Dieser Durchfall kann auch nicht mit gewöhnlichen Medikamenten gestoppt werden und tritt ohne einen besonderen Grund auf.
Weiterhin kommt es auch zu einer dauerhaften Verwirrung oder zu starken Krämpfen in den Muskeln, welche ebenso auf die Krankheit hindeuten. In einigen Fällen leiden die Betroffenen auch an Herzbeschwerden oder an Schmerzen im Herzen. Treten die Symptome des Verner-Morrison-Syndroms auf, so sollte der Betroffenen einen Internisten oder einen Allgemeinarzt kontaktieren. Die weitere Behandlung erfolgt meist in einem Krankenhaus durch einen Spezialisten. Eventuell kommt es durch die Krankheit zu einer deutlich verringerten Lebenserwartung, sodass auch eine psychische Behandlung sinnvoll wäre.
Behandlung & Therapie
Die Therapie bei einem Verner-Morrison-Syndrom richtet sich nach dem Zustand des Tumors. Wenn der Tumor frühzeitig erkannt wird, bestehen gute Chancen, dass sich noch keine Metastasen gebildet haben. In diesem Fall kann eine vollständige Heilung durch die chirurgische Entfernung des Tumors erreicht werden. Wenn bereits Metastasen vorliegen, macht eine Operation keinen Sinn mehr.
Dann gibt es die Möglichkeit, den Tumor durch eine Chemotherapie zu behandeln. Allerdings ist der Erfolg einer Chemotherapie äußerst fraglich. Das Wachstum des Krebses kann aber für eine Weile aufgehalten werden. Für die medikamentöse Behandlung eines VIPoms stehen unter anderem die beiden Medikamente Ocreotid oder Streptozotocin zur Verfügung. Ocreotid wirkt ähnlich wie das Wachstumshormon Somastatin.
Es hemmt die Produktion der Buchspeicheldrüsenhormone. Streptozotocin zeigt wiederum eine andere Wirkungsweise. Diese Substanz hemmt die Zellen der Bauchspeicheldrüse. Dabei wird nur noch weniger VIP hergestellt. Diese Medikamente können die Erkrankung zwar nicht heilen, aber stellen eine gute Möglichkeit dar, das Wachstum des Tumors zu verlangsamen. Die Chemotherapie wird mit Zytostatika wie etwa 5-Fluorouracil durchgeführt, welches den Aufbau der Nukleinsäuren stört.
Vorbeugung
Es gibt keine Empfehlung zur Vorbeugung vor einem Verner-Morrison-Syndrom. Die Ursachen für die Entartung der D1-Zellen sind noch nicht bekannt.
Nachsorge
Die Nachsorge beim Verner-Morrison-Syndrom ist von der Therapie abhängig. Nach einem operativen Eingriff gelten Schonung und Ruhe. Bei der Nachsorge findet eine weitere körperliche Untersuchung statt. Mittels bildgebender Verfahren wird festgestellt, ob weitere Metastasen vorhanden sind. Insofern die Tumoren nicht metastasieren und sich keine Rezidive bilden, ist keine weitere Nachsorge vonnöten.
Der Patient muss lediglich die für Krebserkrankungen typischen Kontrolltermine in Anspruch nehmen. Zumeist finden diese zunächst alle drei Monate, dann halbjährlich und später im Abstand von zwei Jahren statt. Weitere Nachsorge-Maßnahmen hängen vom individuellen Verlauf der Erkrankung ab. Im Rahmen der Nachsorge müssen etwaige verordnete Schmerzmittel und andere Präparate abgesetzt oder vorsichtig ausgeschlichen werden.
Abhängig ist dies vom Gesundheitszustand des Patienten und dem Krankheitsverlauf. Meist sind mehrere Nachsorge-Termine notwendig, bis die Medikamente vollkommen abgesetzt werden können und der Patient entlassen werden kann. Nach einer Chemotherapie ist eine umfassende Nachsorge vonnöten.
Der Patient benötigt mitunter therapeutische Unterstützung. Wichtig sind wiederum Bettruhe und Schonung. Zudem werden etwaige Folgen der Chemotherapie abgeklärt. Je nach Ergebnis der Untersuchungen sind dann weitere Behandlungsmaßnahmen notwendig. Die Nachsorge beim Verner-Morrison-Syndrom übernimmt der jeweils zuständige Facharzt. Nach einem operativen Eingriff ist der Chirurg oder der Chefarzt zuständig.
Das können Sie selbst tun
Das Verner-Morrison-Syndrom bedarf in erster Linie einer ärztlichen Behandlung. Die Therapie des bösartigen Tumors kann durch eine Reihe von Selbsthilfe-Maßnahmen unterstützt werden.
Wichtig ist zunächst die Vermeidung von Stress. Patienten sollten sich ausgiebig schonen und ansonsten die Vorgaben des Arztes einhalten. Diese betreffen meist auch die Aufnahme von ausreichend Flüssigkeit, da der Tumor zu einer starken Dehydration führt. Auch die Ernährung sollte umgestellt werden. Es empfiehlt sich Schonkost, die gegebenenfalls durch Nahrungsergänzungsmittel ergänzt werden muss. Sollten Schmerzen oder andere Beschwerden auftreten, muss der Arzt informiert werden. Auf sportliche Aktivität gilt es während der akuten Krankheitsphase zu verzichten. Nach einem operativen Eingriff kann moderate Bewegung die Heilung unterstützen.
Allerdings hat das Verner-Morrison-Syndrom aufgrund seiner Lokalisation im Magen einen negativem Einfluss auf die Magensäure-Produktion. Dies kann zu anhaltenden Magen-Darm-Beschwerden führen. Die Diät sollte dementsprechend auch über die Behandlung hinaus beibehalten werden. Der zuständige Arzt kann einen Ernährungsberater hinzuziehen, welcher weitere Tipps und Maßnahmen nennen kann. Bei frühzeitiger Behandlung, unterstützt durch die genannten Selbsthilfe-Maßnahmen, klingt die Tumorerkrankung in vielen Fällen vollständig wieder ab.
Quellen
- Herold, G.: Innere Medizin. Selbstverlag, Köln 2016
- Pfeifer, B., Preiß, J., Unger, C. (Hrsg.): Onkologie integrativ. Urban & Fischer, München 2006
- Preiß, J. et al.(Hrsg.): Taschenbuch Onkologie. Zuckschwerdt, München 2014