Autoimmunthyreopathie
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 27. Februar 2024Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheiten Autoimmunthyreopathie
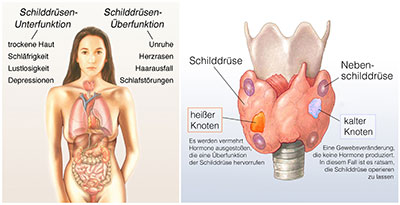
Autoimmunthyreopathien sind chronisch entzündliche Schilddrüsenerkrankungen. Sie können als Über- oder Unterfunktion der Schilddrüse auftreten.
Inhaltsverzeichnis |
Was ist eine Autoimmunthyreopathie?
Autoimmunthyreopathien sind Erkrankungen der Schilddrüse, die zu einer chronischen Entzündung des Organs führen. Zu den Autoimmunthyreopathien zählen die Hashimoto-Thyreoiditis, die Ord-Thyreoiditis und der Morbus Basedow. Nach der Auswirkung der Krankheit auf den Körper werden die Autoimmunthyreopathien in drei Typen untergeteilt.
Typ 1 bezeichnet eine euthyreote Stoffwechsellage. Die Konzentration der Schilddrüsenhormone im Körper gleichen der Situation beim Gesunden. Es erfolgt eine weitere Unterteilung in Typ 1A mit Struma (Kropf) und Typ 1B ohne Struma. Typ 2 steht für eine hypothyreote Stoffwechsellage, also einen Mangel an Schilddrüsenhormonen. Typ 2 wird unterteilt in Typ 2A mit Struma und Typ 2B ohne Struma.
Als Typ 3 der Autoimmunthyreopathien wird der Morbus Basedow bezeichnet. Die Unterteilung erfolgt in Typ 3A mit Hyperthyreose (einem Überschuss an Schilddrüsenhormonen), Typ 3B mit euthyreoter Stoffwechsellage und Typ 3C mit Hypothyreose. Die Hashimoto-Thyreoiditis entspricht den Typen 1A oder 2A. Die Ord-Thyreoiditis unterscheidet sich von der Hashimoto-Erkrankung durch das Fehlen einer Struma und entspricht den Typen 1B und 2B.
Ursachen
Die Autoimmunthyreopathien entstehen durch eine Fehlfunktion des Immunsystems. Eine Hashimoto- oder Ord-Thyreoiditis entsteht durch falsch vermittelte T-Lymphozyten. Es werden Antikörper gegen das Schilddrüsengewebe gebildet. Die Erkrankung kann nach Virusinfektionen auftreten.
Dazu zählen das Pfeiffersche Drüsenfieber oder die Gürtelrose. Sie kommt auch bei Funktionsstörungen der Nebennierenrinde und dem Polyzystischen Ovar-Syndrom vor. Eine genetische Vorbelastung spielt bei der Entstehung der Erkrankung eine Rolle.
Übermäßige Jodzufuhr durch Kontrastmittelgabe kann die Hashimoto-Erkrankung auslösen. Bei Morbus Basedow werden Autoantikörper gebildet, die die Produktion von Schilddrüsenhormonen anregen. Es entsteht eine Schilddrüsenüberfunktion. Der Morbus Basedow tritt durch eine Kombination aus genetischen Faktoren und äußeren Einflüssen auf. Bei entsprechender Veranlagung können Stress oder Infektionen die Erkrankung auslösen.
Symptome, Beschwerden & Anzeichen
Bei der Hashimoto- und Ord-Erkrankung treten Symptome einer Schilddrüsenunterfunktion auf. Die Patienten haben eine niedrige Körpertemperatur und sind kälteempfindlich. Sie sind müde, unmotiviert und antriebslos. Depressive Verstimmungen können auftreten.
Betroffene beschreiben eine Veränderung der Stimme und Druckgefühl im Hals. Es kann ein Myxödem entstehen, bei dem Extremitäten und Gesicht durch Wassereinlagerungen anschwellen. Die Haare werden brüchig und fallen aus. Patienten mit einer Schilddrüsenunterfunktion nehmen schnell und viel Gewicht zu.
Verstopfung und Übelkeit können vorliegen. Der Herzschlag ist verlangsamt. Im Anfangsstadium der Hashimoto- oder Ord-Thyreoiditis können Symptome einer Schilddrüsenüberfunktion auftreten. Die Basedow-Erkrankung löst eine Schilddrüsenüberfunktion aus. Sie tritt durch Schwitzen, Unruhe, Herzrhythmusstörungen und Zittern in Erscheinung.
Die Betroffenen leiden unter Schlafstörungen und Schweißausbrüchen. Sie haben [[Heißhunger9]attacken und schnellen Gewichtsverlust. Die Haut fühlt sich warm und feucht an. Betroffenen klagen über Enge-Gefühl im Hals. Langfristig kann der Morbus Basedow die Entstehung einer Osteoporose zur Folge haben. Die Augen können betroffen sein. Die Erkrankung kann eine endokrine Orbitopathie auslösen, bei der die Augäpfel hervortreten.
Diagnose & Verlauf
Das klinische Bild gibt erste Hinweise auf die Diagnose. Bei der körperlichen Untersuchung wird unter anderem die Größe und Beschaffenheit der Schilddrüse beurteilt. Zur Erfassung von Herzrhythmusstörungen wird ein Elektrokardiogramm angefertigt.
Die Blutuntersuchung gibt Aufschluss über die Art der Schilddrüsenerkrankung. Zunächst wird über die Schilddrüsenhormone T3 (Trijodthyronin), T4 (L-Thyroxin) und das Thyroidea-stimulierende Hormon TSH die Stoffwechsellage bestimmt. Typisch für die Hashimoto- und die Ord-Erkrankung sind Antikörper gegen Thyreoperoxidase (TPO-AK) und Thyreoglobulin (Tg-AK).
Das Vorliegen eines Morbus Basedow wird durch TSH-Rezeptor-Antikörper (TRAK) bewiesen. Durch die Ultraschalluntersuchung der Schilddrüse kann das Gewebe orientierend beurteilt werden. Die Doppler-Sonographie gibt Aufschluss über die Durchblutung des Organs. Bei der Szintigraphie wird die Aktivität der Schilddrüse nuklearmedizinisch untersucht.
Die Befunde dieser Untersuchungen komplettieren die Diagnostik der Schilddrüsenerkrankungen. Bei zweifelhaften Befunden oder dem Verdacht auf das Vorliegen einer bösartigen Erkrankung kann eine Feinnadelbiopsie notwendig werden.
Komplikationen
Es gibt verschiedene Arten der Autoimmunthyreopathie, die mit entsprechenden Komplikationen einhergehen können. Zum einen kann die Autoimmunerkrankung einer Schilddrüsenunterfunktion gleichen wie bei der Hashimoto-Erkrankung. Ohne Behandlung kann dies frühzeitig zu einer Herzschwäche (Herzinsuffizienz) führen.
Dies kann mitunter sogar Herzversagen bedeuten, der zum Tode des Patienten führen kann. Des Weiteren kann eine Hashimoto-Thyreoditis einen erhöhten Cholesterinspiegel zur Folge haben. Das kann langjährig zu einer Verkalkung der Gefäße führen (Atherosklerose) und an bestimmten Stellen zu einer Minderversorgung der Organe mit Blut kommen.
Die schlimmsten Folgen, die aufgrund einer Atherosklerose entstehen können, sind ein Herzinfarkt oder gar ein Schlaganfall. Daneben führt die Hashimoto-Erkrankung zu einer Verminderung der Libido und kann auch zu Depressionen führen. Eine Depression kann mit einem erhöhten Suchtverhalten gegenüber Alkohol und anderen Drogen einhergehen und kann in den schlimmsten Fällen zu Selbstmordgedanken führen.
Auch eine Überfunktion der Schilddrüse wie beim Morbus Basedow hat verschiedene Folgen. Auch hier kann es zu einer Schwäche des Herzens kommen, die bis hin zum unmittelbaren Herztod führen kann. Auf Dauer führt die Überfunktion zu einem erhöhten Osteoporose-Risiko. Als seltene und schwerwiegende Komplikation kann es zu einer thyreotoxischen Krise kommen. Dabei kommt es zu einer Stoffwechselentgleisung, die durch Fieber, Schwitzen, Angst und bis hin zum Koma gekennzeichnet ist.
Wann sollte man zum Arzt gehen?
Der Verdacht auf eine Autoimmunthyreopathie sollte in jedem Fall mit dem Hausarzt besprochen werden. Eine medizinische Abklärung ist spätestens dann notwendig, wenn charakteristische Symptome auftreten. So deuten depressive Verstimmungen, Herzrhythmusstörungen und innere Unruhe auf eine ernste Erkrankung des Immunsystems hin.
Kommen zu diesen Beschwerden dann noch Wassereinlagerungen in den Gliedern oder im Gesicht, ein Druckgefühl im Hals oder Veränderungen der Stimme hinzu, liegt die Vermutung einer Autoimmunthyreopathie nahe. Ein Facharzt für Immunologie muss die jeweilige Erkrankung diagnostizieren und umgehend eine Behandlung einleiten. Bei Schlafstörungen und psychischen Beschwerden sollte begleitend dazu therapeutischer Rat gesucht werden. Außerdem kann es sinnvoll sein, einen Ernährungsberater hinzuzuziehen.
Dadurch und durch eine rasche Erstdiagnose kann die Autoimmunerkrankung gut behandelt werden. Bleibt die Krankheit allerdings unbehandelt, können weitere körperliche Beschwerden hinzukommen. Spätestens, wenn die Autoimmunthyreopathie sich durch äußerliche Symptome wie hervortretende Augäpfel, eine feuchte und warme Haut sowie einen schnellen Gewichtsverlust äußert, muss sofort ein Arzt aufgesucht werden.
Behandlung & Therapie
Eine ursächliche Behandlung oder Heilung der Hashimoto- und Ord-Thyreoidtis ist nicht bekannt. Die Therapie erfolgt über einen Ausgleich der Schilddrüsenunterfunktion durch die Zufuhr von Schilddrüsenhormonen in Form von Tabletten. Es kann entweder nur T4 oder eine Kombination aus T3 und T4 gegeben werden.
Die richtige Dosierung ist für jeden Patienten unterschiedlich und muss durch vorsichtige Anpassung und engmaschige Kontrollen gefunden werden. Regelmäßige Blut- und Ultraschalluntersuchungen sichern den langfristigen Therapieerfolg. Bei der Basedow-Erkrankung steht zunächst die Verringerung der Symptome der Schilddrüsenüberfunktion im Vordergrund.
Dies erfolgt über Thyreostatika. Diese Medikamente bremsen die Hormonproduktion der Schilddrüse. Die Gabe der Arzneimittel erfolgt unter regelmäßigen Laborkontrollen so lange, bis sich die Werte der Schilddrüsenhormone normalisiert haben. Nach einer Therapiedauer von zwölf bis 18 Monaten kommt es in 40 Prozent der Fälle zu einer Remission.
Nach Absetzen der Thyreostatika tritt dann keine erneute Schilddrüsenüberfunktion auf. Nun kann jedoch eine Unterfunktion entstehen. Die endgültige Therapie des Morbus Basedow erfolgt operativ oder mit der Radiojodtherapie. Durch die Operation wird die Schilddrüse ganz oder teilweise entfernt. Bei der Radiojodtherapie wir radioaktives Jod verabreicht, das in der Schilddrüse das erkrankte Gewebe bestrahlt und inaktiviert.
Aussicht & Prognose
Die Aussicht auf eine Heilung der Autoimmunthyreopathie ist nicht vorhanden. Mit den vorhandenen medizinischen und therapeutischen Möglichkeiten kann eine deutliche Linderung der Beschwerden erreicht werden. Dennoch erfolgt sofort nach dem Absetzen der Medikation ein Rückfall und damit stellen sich unverzüglich die Unregelmäßigkeiten wieder ein.
Die Schwere der Erkrankung ist bei der Frage nach der Prognose nicht relevant. In allen möglichen Ausprägungsgraden wird eine medikamentöse Behandlung gewählt, damit die Produktion der Hormone besser reguliert werden kann. Die Dosierung ist variabel und auch die Häufigkeit der Einnahme der Präparate. Sobald sie jedoch abgesetzt werden, findet unverzüglich ein Rückfall statt.
Die Medikamente verbessern das Wohlbefinden des Patienten in einem erheblichen Umfang. Er fühlt sich gesünder, ist fitter und verfügt über mehr Lebensfreude. Die emotionalen und auch psychischen Problemen sinken, so dass insgesamt eine Verbesserung der Gesundheit stattfindet.
Die Bewältigung des Alltags ist mit der Arznei nahezu beschwerdefrei möglich. Regelmäßige Blut- und Kontrolluntersuchungen müssen wahrgenommen werden. In diesen wird die Dosis angepasst, damit das erlangte Wohlgefühl möglichst stabil erhalten bleiben kann. Wird die Behandlung auch nach einer Dauer von mehreren Jahren abgesetzt oder eigenständig reduziert, liegt die Wahrscheinlichkeit eines Rückfalls bei etwas weniger als der Hälfte der Patienten.
Vorbeugung
Da genetische Komponenten zur Entstehung der Autoimmunthyreopathien beitragen, ist eine Vorbeugung der Erkrankungen im eigentlichen Sinn unmöglich. Durch eine Vermeidung von Infektionen und die strenge Indikationsstellung für Untersuchungen mit Kontrastmittel können mögliche Auslöser reduziert werden.
Nachsorge
Die Nachsorge kann nicht das Ziel verfolgen, ein erneutes Auftreten der Autoimmunthyreopathie zu verhindern. Die Erkrankung gilt als nicht heilbar. Sie begleitet Betroffene ein Leben lang. Vielmehr bezwecken planmäßige Nachuntersuchungen, den Alltag der Patienten zu verbessern und mögliche Komplikationen zu verhindern. Ärzte bedienen sich dazu der Blut- und Ultraschalluntersuchung, die regelmäßig erfolgen muss.
Mediziner können die Therapie an akute Veränderungen anpassen. Der medizinische Ansatz liegt darin, die Schilddrüsenüberfunktion beziehungsweise Schilddrüsenunterfunktion auszugleichen. Dazu müssen Patienten regelmäßig Hormontabletten einnehmen. Die typischen Beschwerden lassen sich dadurch lindern. Patienten fühlen sich fitter und leistungsfähiger.
Psychische Probleme verschwinden. Wird die Medikation abgesetzt, treten die typischen Beschwerden erneut auf. Alles andere als unbedeutend ist die eigene Vorsorge. Eine gesunde Ernährung und regelmäßiger Sport regen den Stoffwechsel an und erhöhen die Lebensfreude. Diese allgemeinen Alltagstipps greifen auch bei der Diagnose Autoimmunthyreopathie.
Als wissenschaftlich begründet gilt zudem, dass das Spurenelement Selen die Schilddrüsenfunktion unterstützt. Geeignete Nahrungsergänzungsmittel sind in der Apotheke und Drogerie erhältlich. Betroffene erfahren ein engmaschiges Netz an Untersuchungen. Im beruflichen und privaten Alltag ergeben sich trotzdem kaum Einschränkungen.
Das können Sie selbst tun
Die Autoimmunthyreopathie hat durch verschiedene Schweregrade und Nebeneffekte auch sehr differenzierte Auswirkungen auf den einzelnen Betroffenen und den damit verbundenen Alltag.
Bei Auswirkungen auf die Schlafdauer und die Antriebskraft wird es schwierig, den Arbeitsalltag bewerkstelligen zu können. Teilweise kommt es zu Erschöpfungszuständen, die eine Arbeitsunfähigkeit verursachen. Nach Möglichkeit sollten die Patienten mit Vorgesetzten und Kollegen besprechen, wie sich Erkrankungszustand und Arbeitsleistung gut miteinander vereinbaren lassen.
Handelt es sich um eine Teilzeitarbeit sollten Patienten die Offenheit gegenüber Vorgesetzten nicht scheuen und versuchen, die Arbeitszeiten bestmöglich zu verteilen, sodass genug Erholungsphasen entstehen. Wenn es möglich ist kann auch in Zeiten von wenigen Nebeneffekten der Erkrankung mehr gearbeitet werden, sodass in Schubzeiten der Freizeitausgleich erfolgt.
Als Selbsthilfe bieten sich zum einen regelmäßiger Ausdauersport und Spaziergänge an, so wird der eigene Stoffwechsel angeregt und der Körper kann besser auf die jeweiligen Auswirkungen reagieren. Als Nahrungsergänzung empfiehlt sich vor allem die Einnahme vom Spurenelement Selen.
Selen ist dafür bekannt, die Schilddrüsentätigkeit zu unterstützen, ohne dabei den Autoimmunprozess weiter anzukurbeln. Unerlässlich ist die permanente Einnahme der Schilddrüsenmedikamente, welche vom Arzt verordnet werden. Außerdem sollte die Aufnahme von Jod reduziert werden, da dieses den Autoimmunprozess erst weiter in Gang bringt.
Quellen
- Arasteh, K., et. al.: Innere Medizin. Thieme, Stuttgart 2013
- Kleine, B., Rossmanith, W.G.: Hormone und Hormonsystem. Springer Verlag, Berlin 2010
- Pschyrembel: Klinisches Wörterbuch. 266. Auflage. De Gruyter, Berlin 2015