Peroneuslähmung
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 27. Februar 2024Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheiten Peroneuslähmung
Bei der Peroneuslähmung wird der Wadenbeinnerv geschädigt. Die Parese zählt zu den Nervenkompressionssyndromen.
Inhaltsverzeichnis |
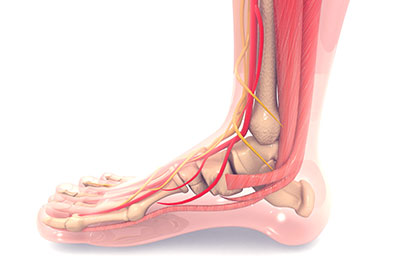
Was ist eine Peroneuslähmung?
© Crystal light – stock.adobe.com
Der Nervus peroneus communis zieht seitlich am Knie entlang und geht dabei in hinterer Richtung am Wadenbeinkopf vorbei. Anschließend teilt er sich auf in den Nervus fibularis profundus sowie den Nervus fibularis superficialis. Die Hauptfunktion des Wadenbeinnervs besteht im Steuern der Unterschenkelstreckmuskulatur.
Dabei sorgt er für das Ziehen des Fußes innerhalb des oberen Sprunggelenks in die obere Richtung sowie für die äußeren Fußdrehungen. Gleichzeitig ist der Nerv auch für die Dorsalextension der Fußzehen zuständig. Hinter dem Fibulaköpfchen gilt der Nervus peroneus communis als verletzungsgefährdet, da sein Verlauf in diesem Bereich dicht an der Oberfläche liegt.
Ursachen
Dazu gehört zum Beispiel ein Gipsverband, der zu eng angelegt wurde. Der sich dadurch verstärkende äußere Druck bewirkt eine Schädigung des Nervus peroneus communis, der in seiner Ausdehnung eingeschränkt wird. Aber auch im Rahmen von chirurgischen Eingriffen kann der Wadenbeinnerv in Mitleidenschaft gezogen werden.
Wegen der empfindlichen Position des Nervs wird er häufig Opfer von Verletzungen wie einer Fibulaköpfchenfraktur. Im Falle einer falschen Lagerung bei Bettlägerigkeit kann es zu einer Lähmung des Wadenbeinnervs kommen. Gleiches gilt für Arbeitstätigkeiten wie Fliesenlegen oder das ständige Übereinanderschlagen der Beine.
In seltenen Fällen sind auch Aneurysmen in der Kniekehle, ein Überbein (Ganglion) am Tibiofibulargelenk oder eine Baker-Zyste für eine Peroneusparese verantwortlich. Als weitere denkbare Indikationen kommen Bandscheibenvorfälle sowie Durchblutungsstörungen aufgrund eines akuten Verschlusses der Beinarterie in Betracht.
Symptome, Beschwerden & Anzeichen
Bei einer Peroneuslähmung leidet der Patient in der Regel unter Schwierigkeiten beim Gehen sowie unter Fehlstellungen des betroffenen Fußes. Wird der tiefe Ast des Wadenbeinnervs, der Nervus fibularis, geschädigt, hat dies Störungen des Streckvorgangs zur Folge. Mediziner sprechen dann von einer Fußheberschwäche oder einem Spitzfuß, die einen Stepper- oder Storchengang herbeiführen.
Dabei zieht der Betroffene sein Knie ungewöhnlich hoch, um die Zehen nicht auf dem Boden entlang schleifen zu lassen. Liegt eine Beeinträchtigung des Nervus fibularis superficialis vor, lässt sich der seitliche Fußrand nicht mehr aktiv anheben, was auf eine Störung der Einwärtsdrehung zurückzuführen ist.
Beide Erscheinungen treten mitunter auch kombiniert auf, was davon abhängt, auf welcher Höhe sich die Nervenschädigung befindet. Weitere mögliche Beschwerden bei einer Peroneusparese sind Sensibilitätsstörungen, die sich am Fußrücken, dem seitlichen Fußrand oder der Vorderseite des Unterschenkels zeigen.
Diagnose & Krankheitsverlauf
Besteht Verdacht auf eine Peroneuslähmung, befasst sich der Arzt zunächst mit der Krankengeschichte des Patienten und befragt ihn nach möglichen vorangegangenen Verletzungen oder Vorerkrankungen. Anschließend führt er eine körperliche Untersuchung durch, bei der er die Achillessehnenreflexe sowie die Peroneusreflexe einem Test unterzieht.
Während der Achillessehnenreflex bei einer Peroneusparese vollständig funktioniert, erweist sich der Peroneusreflex als abgeschwächt. Eine weitere Diagnosemöglichkeit stellt die Elektroneurographie dar. Dabei misst der Arzt, wie rasch ein Impuls zwischen zwei Elektroden vom Nerv weitergegeben wird. Durch das Verfahren lässt sich die genaue Position der Nervenschädigung feststellen.
Eine wichtige Rolle spielt zudem die Differentialdiagnose. So gilt es, ein L5-Syndrom auszuschließen, da Bandscheibenvorfälle die 5. Nervenwurzel abquetschen können, wodurch es zu Ausfallerscheinungen und Taubheitsgefühlen im Fuß kommt. Allerdings treten beim L5-Syndrom im Unterschied zur Peroneuslähmung meist Schmerzen auf.
In den meisten Fällen nimmt die Peroneusparese einen positiven Verlauf. Vor allem bei Druckschädigungen werden die Heilungsaussichten als gut eingeschätzt. Dazu muss der Patient jedoch rasch einen Arzt aufsuchen, wenn er Beschwerden verspürt, da dies die Erfolgsaussichten verbessert.
Komplikationen
Ebenso können die Beine nicht mehr richtig gestreckt werden, sodass auch die Durchführung verschiedener Tätigkeiten und Sportarten für den Patienten ohne Weiteres nicht mehr möglich ist. Bei Kindern kann eine Peroneuslähmung zu Verzögerungen der Entwicklung führen. Ebenso kann es an den Waden oder an den gesamten Beinen zu Lähmungen oder zu anderen Störungen der Sensibilität kommen. Auch Schmerzen können dabei auftreten und den Alltag erschweren.
Weiterhin kann die Peroneuslähmung auch zu psychischen Beschwerden oder zu Depressionen führen, sodass die Patienten auf eine psychologische Behandlung angewiesen sind. Der weitere Verlauf der Krankheit hängt allerdings sehr stark von der Ausprägung der Nervenschädigung ab. Nicht in jedem Falle kann eine Behandlung durchgeführt werden. Bei der Behandlung kommt es allerdings nicht zu besonderen Komplikationen. Auch die Lebenserwartung des Betroffenen wird durch die Peroneuslähmung nicht beeinflusst.
Wann sollte man zum Arzt gehen?
Schmerzen im Bereich des Wadenbeins sollten ärztlich untersucht werden, sobald sie länger als zwei bis drei Tage bestehen bleiben. Sollte es zu Gehbeschwerden, Missempfindungen oder starken Schmerzen kommen, wird am besten noch am selben Tag der Hausarzt konsultiert. Eine Peroneuslähmung tritt vorwiegend nach Verletzungen oder Schädigungen während ärztlicher Maßnahmen auf. Wenn die genannten Symptome nach dem Sport oder im Rahmen der Physiotherapie auftreten, sollte sofort mit einem Arzt gesprochen werden.
Wenn bereits eine Schädigung des Wadenbeins vorliegt, etwa nach einem Bruch oder einer Operation im betreffenden Bereich, ist ebenfalls ärztlicher Rat gefragt. Eine Peroneuslähmung wird von einem Orthopäden behandelt. Weitere Anlaufstellen sind Sportmediziner, Physiotherapeuten und Fachärzte für Nervenerkrankungen. Schwere Lähmungen müssen operativ behandelt werden. Nach der initialen Behandlung muss die Stabilität des Wadenbeins durch Krankengymnastik und weitere Maßnahmen gefestigt werden. Enge Rücksprache mit dem Arzt ist notwendig, damit die medikamentöse Begleittherapie an den Genesungsfortschritt und etwaige Schmerzen angeglichen werden kann.
Behandlung & Therapie
Die Behandlung der Peroneuslähmung hängt davon ab, wie schwer die Nervenschädigung ausfällt. Sämtliche auslösenden Faktoren wie beispielsweise das Übereinanderschlagen der Beine, müssen abgestellt werden. Die Therapie der Parese findet in der Regel konservativ statt. Im Rahmen einer Physiotherapie lassen sich die Muskeln wieder aufbauen.
Mitunter wird auch eine spezielle Peroneusfeder eingesetzt, bei der es sich um ein dynamisches Fußhebersystem handelt, welches dem Patienten ein leichteres Laufen ermöglicht. Führt die konservative Therapie nicht zu einer Besserung, erfolgt zur Entlastung des Fibulaköpfchens meist eine Operation. Wird die Peroneusparese von einer Grunderkrankung wie einem Tumor oder einer Baker-Zyste verursacht, gilt es, diese zunächst zu behandeln, wodurch meist eine Besserung der Lähmung erreicht werden kann.
Aussicht & Prognose
Bei Peroneuslähmungen kann keine einheitlich gute Prognose abgegeben werden. Ursache und Ausmaß der Schädigungen am gemeinsamen Wadenbeinnerv können unterschiedlich ausfallen. Das beeinflusst das Ergebnis einer medizinischen oder physiotherapeutischen Behandlung.
Zunächst müssen Ursache und Ausmaß der Peroneuslähmung ermittelt werden. War der Nervus fibularis communis lediglich einer Druckschädigung ausgesetzt, lassen sich die entstandenen Schäden und Lähmungen meistens wieder beheben. Anders sieht es aber aus, wenn die Schäden bleibende Lähmungen erzeugt haben. In diesem Fall kann die volle Funktionsfähigkeit von Muskulatur und Nerven oft nicht wieder hergestellt werden. Am schlechtesten ist die Prognose, wenn der Nervus fibularis communis vollständig durchtrennt wurde.
Bei der Behandlung einer Peroneuslähmung geht es zunächst darum, den Lähmungsgrad möglichst zu verringern. Nur so kann die Prognose für den Betroffenen verbessert werden. Das medizinische Ideal ist die Wiederherstellung einer vollen Funktionstüchtigkeit. Das nachgeordnete Ziel der Behandlung ist, mögliche Komplikationen zu umschiffen. Eine solche wäre beispielsweise durch einen Spitzfuß gegeben. Operative Verfahren haben sich bei einer Peroneuslähmung leider nicht bewährt. Gegebenenfalls kann eine Peroneusschiene das Gehen mit einem Spitzfuß erleichtern.
Die relativ erfolgreichsten Behandlungsergebnisse erzielen die Mediziner mit einer funktionellen Elektrostimulation (FES) mit einem mobilen Fußheber-System. Dadurch kann eine Gehbehinderung im Schweregrad abgemildert werden. Langfristig können sich sogar neue Nervenbahnen bilden.
Vorbeugung
Einer Peroneuslähmung vorzubeugen ist nicht einfach. So müssen auslösende Verletzungen am Wadenbeinnerv vermieden werden.
Nachsorge
Bei der Peroneuslähmung handelt es sich um eine schwerwiegende Beschwerde und Krankheit, die auf jeden Fall von einem Arzt untersucht und behandelt werden muss. Dabei sollten Betroffene schon bei den ersten Symptomen und Anzeichen der Erkrankung einen Arzt aufsuchen, damit es zu keinen weiteren Komplikationen oder zu anderen Beschwerden kommt.
Die Maßnahmen und die Möglichkeiten einer Nachsorge sind stark eingeschränkt, wobei der weitere Verlauf sehr stark vom Zeitpunkt der Diagnose abhängig ist. Die meisten Patienten sind bei dieser Krankheit auf die Maßnahmen einer Physiotherapie oder einer Krankengymnastik angewiesen. Dabei können auch viele der Übungen aus solchen Therapien im eigenen Zuhause wiederholt werden, wodurch die Behandlung und die Heilung beschleunigt werden.
Dabei sind viele Betroffene auch auf die Hilfe und auf die Unterstützung der eigenen Familie angewiesen. Liebevolle Gespräche sind sehr wichtig, um die Entstehung von Depressionen oder anderen psychischen Verstimmungen zu verhindern. Sollte die Peroneuslähmung durch einen operativen Eingriff behandelt werden, sollten sich Betroffene nach einem solchen Eingriff ausruhen und den Körper schonen. Dabei ist von unnötigen Anstrengungen oder von anderen körperlichen Betätigungen abzusehen, um den Körper nicht unnötig zu belasten.
Das können Sie selbst tun
Bei dieser Erkrankung ist möglichst rasch eine gewissenhafte Differentialdiagnose wichtig. Nur so können die Ursachen der Peroneuslähmung gefunden und sogar beseitigt werden, insbesondere, wenn die Erkrankung aufgrund mechanischer Reize auftrat. Dann allerdings stehen die Chancen gut, dass die Peroneuslähmung vollständig ausheilt.
Lag der Lähmung beispielsweise ein zu eng angelegter Gips zugrunde, wird der behandelnde Arzt den Gips lockern. Schlägt der – in diesem Fall meist sehr schlanke - Patient allerdings ständig beim Sitzen die Beine übereinander, muss an eine begleitende Verhaltenstherapie gedacht werden. Nur so kann der Patient diese Angewohnheit loswerden und zu einer gesünderen Sitzhaltung finden.
Ist die Erkrankung noch akut, kann sie sehr schmerzhaft sein und die Lebensqualität deutlich verringern. In manchen Fällen wird der behandelnde Orthopäde oder Sportmediziner zu einer Operation raten. Zudem wird er Krankengymnastik, Physiotherapie und Medikamente wie Schmerzmittel verschreiben. Gerade die Krankengymnastiktermine sollten unbedingt eingehalten werden, auch wenn sie sich anfangs als schmerzhaft erweisen. Die Physiotherapie wird den Behandlungserfolg stabilisieren und die Muskeln wiederaufbauen. Dann sollte der Patient auch wieder moderaten Sport treiben. Möglicherweise braucht er zum Gehen Unterstützung wie eine Peroneusfeder oder eine Gehilfe, dennoch sind Spazierengehen oder gar Wandern gute Möglichkeiten, den Muskel zu trainieren und eine Neuerkrankung zu verhindern.
Quellen
- Berlit, P.: Basiswissen Neurologie. Springer, Berlin 2007
- Grehl, H., Reinhardt, F.: Checkliste Neurologie. Thieme, Stuttgart 2012
- Masuhr K., Masuhr, F., Neumann, M.: Duale Reihe Neurologie. Thieme, Stuttgart 2013
