Primitiv neuroektodermaler Tumor
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 12. November 2021Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheiten Primitiv neuroektodermaler Tumor
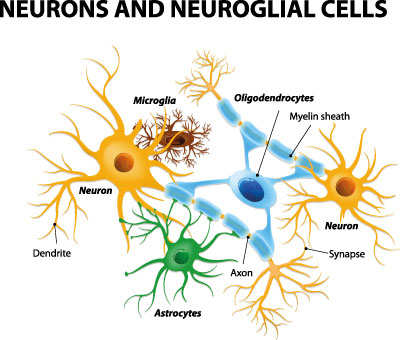
Bei einem primitiv neuroektodermalen Tumor handelt es sich um einen Tumor im Gewebe der Nerven. Die Krankheit zählt zu den embryonalen Tumoren und wird mit der Abkürzung PNET bezeichnet. Der primitiv neuroektodermale Tumor kommt im überwiegenden Teil der Fälle im Kindes- und Jugendalter vor. Prinzipiell wird in Tumoren des zentralen Nervensystems sowie periphere Formen unterschieden.
Inhaltsverzeichnis |
Was ist ein primitiv neuroektodermalen Tumor?
Prinzipiell existieren zwei verschiedene Formen des primitiv neuroektodermalen Tumors. Der primitiv neuroektodermale Tumor des zentralen Nervensystems wurde zum ersten Mal im Jahr 1973 beschrieben. Auf histologischer Ebene finden sich einige Gemeinsamkeiten zwischen dem primitiv neuroektodermalen Tumor und sogenannten Pinealoblastomen und Medulloblastomen.
Von manchen Medizinern wird diese Kategorie von Tumoren zusammenfassend als embryonale Tumoren des zentralen Nervensystems aufgefasst. Diesbezüglich bestehen jedoch Kontroversen unter den Forschern. Bei etwa zwei bis sechs Prozent der Tumoren des Gehirns, die bei Kindern und Jugendlichen auftreten, handelt es sich um einen primitiv neuroektodermalen Tumor.
Die zweite Form stellen die peripheren primitiv neuroektodermalen Tumoren dar. Diese bilden sich in der Regel aus Geweben, die eine ektodermale Ableitungsfunktion erfüllen. Dazu zählt in erster Linie das autonome Nervensystem, bestehend aus dem Parasympathikus und dem Sympathikus. Die periphere Variante des Tumors entsteht besonders häufig an der Thoraxwand.
Die exakte Bezeichnung für Tumoren mit dieser Lokalisation lautet Askin-Tumoren. Darüber hinaus finden sich die Tumoren auch an Gebärmutter und Eierstock, Hoden und Harnblase sowie Lungen und Nieren. Mitunter betreffen sie auch die Speicheldrüsen von Bauch und Ohr sowie die Haut. Bei der Diagnose gestaltet sich oft die Unterscheidung von sogenannten Ewing-Sarkomen schwierig.
Ursachen
Symptome, Beschwerden & Anzeichen
Die spezifischen Beschwerden des primitiv neuroektodermalen Tumors richten sich in erster Linie nach der Lokalisation der Tumoren. Primitiv neuroektodermale Tumoren im Bereich des zentralen Nervensystems machen sich zum Beispiel durch Erbrechen und Übelkeit bemerkbar. Diese Anzeichen zeigen sich vor allem am Morgen, wenn die Personen einen nüchternen Magen haben.
Außerdem sind weitere, schwerwiegende Symptome möglich. Bei manchen Patienten gehen bestimmte Fähigkeiten verloren und es kommt zu Paresen oder Beeinträchtigungen des Sehvermögens. Mitunter treten sogar Veränderungen der Persönlichkeit des betroffenen Patienten auf. Die Beschwerden des primitiv neuroektodermalen Tumors im zentralen Nervensystem entstehen durch neurologische Läsionen und Ausfallerscheinungen, wenn Funktionen von Nerven verloren gehen.
Sind die primitiv neuroektodermalen Tumoren im Körperinneren lokalisiert, zeigen sich meist andere Symptome. Bei einer Erkrankung der Lunge leiden die Patienten zum Beispiel an blutigem Husten und Atemnot. Primitiv neuroektodermale Tumoren an Gebärmutter oder Pankreas verursachen zunächst Schmerzen in der Bauchgegend.
Diagnose & Krankheitsverlauf
Die Diagnose des primitiv neuroektodermalen Tumors ist in vielen Fällen ein langwieriger Prozess. Grundsätzlich wird der primitiv neuroektodermale Tumor oft relativ spät diagnostiziert, da die Beschwerden eher unspezifisch sind. Wenn Personen entsprechende Symptome aufweisen, konsultieren sie zunächst ihren Hausarzt. Dieser wird den Patienten in der Regel an einen Facharzt überweisen, der weitere Untersuchungen übernimmt.
Zu Beginn der Diagnosestellung informiert sich der Arzt über die Symptomatik des Patienten sowie den Beginn der Beschwerden und Hinweise zu möglicherweise ausschlaggebenden Umständen. Dabei ist auch die Durchführung einer Familienanamnese wichtig, da ähnliche Fälle in der Familie den Verdacht auf eine bestimmte Krankheit verstärken.
Bei der klinischen Untersuchung setzt der behandelnde Facharzt verschiedene Methoden ein, um den primitiv neuroektodermalen Tumor zu diagnostizieren. Mit Hilfe von bildgebenden Verfahren untersucht der Arzt den Tumor und die umliegenden Bereiche. Dabei nutzt er in der Regel Ultraschalltechniken sowie CT- oder MRT-Verfahren. Auf diese Weise lassen sich Hinweise auf Größe und Ausdehnung des Tumors gewinnen.
Jedoch ist allein durch Bildgebung keine sichere Diagnose möglich. Besonders wichtige Hinweise liefert in der Regel eine Biopsie. Dabei entnimmt der Arzt aus dem entsprechenden Bereich Gewebe und ordnet eine histologische Analyse der Probe an. In manchen Fällen ist eine solche Biopsie erst dann möglich, nachdem der Tumor entfernt wurde. Bei primitiv neuroektodermalen Tumoren im zentralen Nervensystem hingegen ist eine histologische Untersuchung häufig nicht durchführbar.
Komplikationen
Weiterhin kommt es auch zu Verlust verschiedener motorischer Fähigkeiten. Im weiteren Verlauf der Krankheit leiden die Betroffenen mitunter an Lähmungen und an Sehbeschwerden. Auch eine Veränderung der Persönlichkeit kann bei diesem Tumor auftreten und zu starken Depressionen oder zu anderen psychischen Problemen führen. Weiterhin leiden die Patienten an Husten und an einer Atemnot.
Dadurch kommt es in der Regel auch zu einer Müdigkeit und Abgeschlagenheit des Patienten. Die Behandlung dieses Tumors erfolgt mit Hilfe eines operativen Eingriffs und einer Chemotherapie. Dabei kommt es zwar nicht zu Komplikationen, allerdings kann sich der Tumor schon in andere Regionen des Körpers ausgebreitet haben. Eventuell ist die Lebenserwartung des Patienten verringert.
Wann sollte man zum Arzt gehen?
Wenn wiederholt Symptome wie Übelkeit und Erbrechen, Lähmungen oder neurologische Ausfälle auftreten, liegt unter Umständen ein primitiv neuroektodermaler Tumor zugrunde. Ein Arztbesuch ist angezeigt, wenn die Beschwerden über einen Zeitraum von mehreren Tagen bestehen bleiben oder rasch stärker werden. Sollten Symptome wie Schwellungen, Atemnot oder Bluthusten hinzukommen, muss noch am selben Tag zum Arzt gegangen werden. Personen, die bereits einmal an einem Hirntumor erkrankt sind, konsultieren am besten den zuständigen Neurologen.
Der Mediziner kann den primitiv neuroektodermalen Tumor anhand einer feingeweblichen Untersuchung feststellen. Im Anschluss kann eine Behandlung eingeleitet werden, die bei einer Früherkennung gute Heilungschancen bietet. Wenn ungewöhnliche Symptome auftreten, die möglicherweise mit einem Hirntumor in Verbindung stehen, sollte zunächst der Hausarzt kontaktiert werden. Bei einem konkreten Verdacht ist der Neurologe der richtige Ansprechpartner. Je nach Symptombild können Internisten, HNO-Ärzte und Physiotherapeuten in die Behandlung involviert werden. Zudem können Ernährungsmediziner und alternative Mediziner Teil der Therapie eines primitiven neuroektodermalen Tumors sein.
Behandlung & Therapie
Der primitiv neuroektodermale Tumor wird nach Möglichkeit entfernt und anschließend eingehenden histologischen Untersuchungen unterzogen. Eine Resektion ist bei primitiv neuroektodermalen Tumoren peripherer Art weitaus einfacher möglich als bei solchen des zentralen Nervensystems. Nach der Entnahme von Gewebe oder im Anschluss an einen chirurgischen Eingriff erhalten die betroffenen Kinder und Jugendlichen eine sogenannte Polychemotherapie.
Dabei werden diverse Zytostatika verabreicht. Zudem unterziehen sich die Patienten in der Regel einer Radiotherapie. Die Prognose des primitiv neuroektodermalen Tumors richtet sich nach der Lokalisation, dem Lebensalter der Betroffenen sowie der Möglichkeit zur operativen Entfernung. Im Durchschnitt überleben circa 53 Prozent der Patienten die Fünf-Jahres-Periode.
Vorbeugung
Eine gezielte Vorbeugung des primitiv neuroektodermalen Tumors ist bisher nicht möglich, da die Ursachen nicht ausreichend bekannt sind. Für die Patienten ist daher eine zeitige Diagnose von besonders großer Bedeutung.
Nachsorge
Nach der Therapie eines primitiv neuroektodermalen Tumors ist eine intensive Nachsorge erforderlich. So besteht durch die eigentliche Behandlung durch Operation, Chemo- oder Strahlentherapie das erhöhte Risiko von Nebenwirkungen. Diese können sich sowohl physisch als auch psychisch bemerkbar machen. Oft zeigen sie sich erst nach Abschluss der Behandlung.
Ein weiterer wichtiger Bestandteil der Nachsorge ist das frühzeitige Erkennen eines möglichen Rezidivs, bei dem sich der Tumor erneut zeigt. Daher muss sich der Patient nach Therapieende regelmäßig Kontrolluntersuchungen unterziehen. Auf diese Weise lässt sich ein eventueller Rückfall rechtzeitig erkennen und entsprechend behandeln.
Die Nachsorge nimmt reichlich Geduld in Anspruch und erstreckt sich vom Kindes- und Jugendalter bis hin ins Erwachsenenalter. Das gilt selbst dann, wenn kein sichtbarer Resttumor zu erkennen ist. Rund sechs Wochen nach Ende der Tumor-Therapie findet die erste körperliche Untersuchung statt. In den ersten zwei Jahren erfolgt sie normalerweise alle sechs bis acht Wochen. Später erhöhen sich die Untersuchungsintervalle.
Dabei kommen in erster Linie bildgebende Verfahren wie eine Magnetresonanztomographie (MRT) von Gehirn und Rückenmark zum Einsatz. Weitere bildgebende Untersuchungen erfolgen innerhalb der ersten zwei Jahre alle drei bis vier Monate. Um mögliche Spätfolgen zu erkennen, werden außerdem augen- und ohrenärztliche Untersuchungen vorgenommen. Zur Überprüfung der Hirnfunktionen kann zudem eine Elektroenzephalographie (EEG) sinnvoll sein.
Das können Sie selbst tun
Der Tumor entwickelt sich in erster Linie bei Kindern und Jugendlichen. Da diese naturgemäß noch keine ausreichende Recherche über die erlittene Erkrankung vornehmen können, sollten Ärzte sowie Angehörige den Nachwuchs ausgiebig informieren und über die weiteren Entwicklungen in Kenntnis setzen. Bei Fragen und Unklarheiten sollte ehrlich geantwortet werden, damit keine Komplikationen oder Missverständnisse auftreten.
Sehen sich die Angehörigen in der Situation überfordert, sollten sie selbst Hilfe in Anspruch nehmen. Darüber hinaus ist zu prüfen, ob der Erkrankte nicht ebenfalls eine psychotherapeutische Unterstützung benötigt. Diese kann dabei helfen, um im Alltag die Herausforderungen besser bewältigen zu können.
Eine der möglichen Beschwerden der Erkrankung ist die Atemnot. Diese kann zu Ängsten oder panischen Reaktionen führen. Der Betroffene ist darüber aufzuklären, wie er sich im Falle einer verminderten Sauerstoffzufuhr optimal verhalten kann. Die Hinweise können in akuten Situationen lebensrettend sein. Daher sollten sie im Vorfeld ausreichend geübt und trainiert werden.
Zur Stärkung der mentalen Kraft, sind die Lebensfreude und das Wohlbefinden zu fördern. Die Freizeitaktivitäten sind nach den Wünschen des Kindes sowie den Bedürfnissen des Organismus individuell auszurichten. Ein stabiles Umfeld ist bei der Bewältigung der Erkrankung wichtig. Stress und andere Störfaktoren können in schweren Fällen weitere psychische Probleme auslösen.
Quellen
- Berlit, P.: Basiswissen Neurologie. Springer, Berlin 2007
- Grehl, H., Reinhardt, F.: Checkliste Neurologie. Thieme, Stuttgart 2012
- Preiß, J. et al.(Hrsg.): Taschenbuch Onkologie. Zuckschwerdt, München 2014