Mycoplasmataceae
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 14. November 2021Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheitserreger Mycoplasmataceae
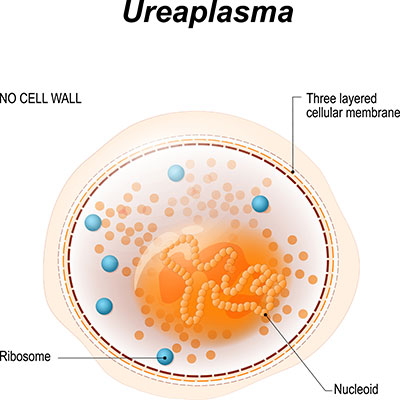
Mycoplasmataceae ist die familiäre Überordnung der Bakteriengattunngen Mykoplasma und Ureaplasma. Es handelt sich um eine Reihe von Bakterienarten, die durch eine fehlende Zellwand und eine pleomorphe Form auffallen.
Inhaltsverzeichnis |
Was sind Mycoplasmataceae?
© designua – stock.adobe.com
Die Familie der Mycoplasmataceae gehört zu der Klasse der Mollicutes und der Ordnung der Mycoplasmatales. Mycoplasmataceae ist die einzige Familie der Ordnung der Mycoplasmatales und umschließt die Bakteriengattungen Mycoplasma und Ureaplasma.
Zu Missverständnissen und Definitionsfehlern kommt es häufig durch die Verwendung der gattungsähnlichen Bezeichnung "Mykoplasmen" für die Klasse der Mollicutes. Sollte von der Klasse der Mykoplasmen die Rede sein, wird hiermit die Klasse der Mollicutes bezeichnet und nicht die Gattung der Mycoplasma.
Durch die Klasse der Mollicutes, Ordnung der Mycoplasmatales und Familie der Mycoplasmataceae werden eine Reihe von Bakterienarten definiert, für die eine fehlende Zellwand und eine pleomorphe Form charakteristisch ist.
Mykoplasmen oder Mollicutes haben aufgrund der fehlenden Zellwand keine Flagellen oder andere Möglichkeiten der eigenständigen Fortbewegung. Sie sind auf Aminosäuren und Nukleinsäuren anderer Zellen angewiesen und können nur durch Parasitismus überleben.
Die Namensgebungen "Mollicutes", also "die Weichhäutler" und "Mykoplasma", also "der Gestalt von Pilzfäden ähnlich", weisen bereits auf die zellwandlose Form und die pleomorphen Eigenschaften hin.
Bakterien der Familie Mycoplasmataceae haben eine Größe von 200-300 Nanometern und sind durch die fehlende Zellwand gramnegativ. Sie spielen aufgrund ihrer geringen Größe eine Rolle als Laborkontaminanten. Da Sterilfilter seriell nur bis zu einer Porendichte von 220 Nanometern produziert werden, können Kontaminationen durch Keime der Familie der Mycoplasmataceae nur schwer verhindert werden.
Die ersten Mycoplasmataceae wurden 1898 von Rindern isoliert, die an einer Lungenseuche litten. In der Humanmedizin wurden die ersten Krankheitserreger erst 1937 bei Patienten mit unspezifischen Harnwegsinfektionen isoliert und als Mycoplasma hominis bezeichnet.
Das Mycoplasma pneumoniae wurde in den 1940er Jahren des zwanzigsten Jahrhunderts als Erreger für atypische Infektionen isoliert. Die Einordnung der verschiedenen Arten in die Familie der Mycoplasmataceae wurde 1955 von E.A. Freundt vorgenommen.
Vorkommen, Verbreitung & Eigenschaften
Mycoplasmataceae sind entweder intrazellulär oder extrazellulär parasitierend und lösen hierdurch eine Reihe von inflammatorischen Prozessen aus, die teilweise ernsthafte Konsequenzen haben können. Mykoplasmen und Ureaplasmen gelten wegen ihrer parasitären Lebensweise und der einhergehenden Krankheiten als Pathogene. Sie sind verantwortlich für zahlreiche entzündliche Erkrankungen in der Veterinär- und Humanmedizin.
Krankheiten & Beschwerden
Schwere Krankheitsbilder kann der Erreger im zentralen Nervensystem verursachen. Die Hirnhautentzündung oder Meningitis kann ohne rechtzeitige Behandlung letale Folgen oder lebenslange Schädigungen nach sich ziehen. Folgeerscheinungen wie Epilepsie, Schwerhörigkeit und kognitive Störungen sind nach einer Meningitis häufig zu beobachten.
Das Mykoplasma genitalium kann die non-gonoccocale Urethritis auslösen. Als non-gonococcale Urethritis wird eine Harnröhrenentzündung bezeichnet, die nicht durch Gonokokken ausgelöst wurde. Die Harnröhrenentzündung durch Mykoplasma genitalium kann sich bei der Frau auf verschiedene Bereiche des Beckens ausweiten und unbehandelt zur Unfruchtbarkeit führen. Weitere darauf folgende und ernsthafte Erkrankungen wie Eierstockkrebs werden beobachtet, können aber bis heute nicht in direkten Zusammenhang mit der Infektion gebracht werden.
Das Ureaplamsa urealyticum siedelt sich im unteren Genitaltrakt der Frau an und kann auch in der normalen Urogenitalflora auftreten. Das Ureaplasma urealyticum kann bei Neugeborenen schwerwiegende Infektionskrankheiten auslösen. Während der Schwangerschaft und bei der Geburt kann das Ureaplasma den Embryo bzw. Säugling infizieren. Die frühzeitige Ansteckung durch die Mutter kann Pneumonien und die Neugeborenensepsis beim Säugling auslösen.
Bei der Neugeborenensepsis kommt der Säugling mit einer laufenden Infektion, die sich auf den Blutkreislauf ausweitet, auf die Welt. Etwa 5% der weltweiten Todesfälle von Kindern unter 5 Jahren sind auf eine Neugeborenensepsis zurückzuführen.
Durch die Antibiotikaeinnahme kann eine problemlose Ausheilung der verschiedenen Erkrankungen bis jetzt gewährleistet werden. Sehr wichtig ist dabei die genaue Identifizierung des Erregers durch Abstriche, Antikörpermessungen und PCRs. Da Antibiotika der Penicillin-Gruppe an der Zellwand der Bakterien ansetzen und Mollicutes keine Zellwand besitzen, können Erreger der Mollicutes Gruppe hier eine natürliche Resistenz vorweisen. Beobachtungen, bei denen die Einnahme von Penicillin sogar zur Persistenz der zellwandlosen Keime führte, sind vorhanden.
Allgemein empfohlen werden Antibiotika aus der Gruppe der Makrolide, da diese im Keiminnern bei der Proteinbiosynthese ansetzen und eine weitere Replikation des Keimes verhindern. Eine Behandlung mit Azithromycin oder Erythromycin ist für die ordnungsgemäße Rekonvaleszenz des Patienten sehr erfolgversprechend.
In keinem Fall sollten Antibiotika aus reinem Verdacht verschrieben werden, sondern vorerst eine Abklärung unter Berücksichtigung von labormedizinschen Befunden stattfinden, um eine Persistenz des Erregers und den Aufbau von Resistenzen bei weiteren Keimen zu verhindern.
Quellen
- Ableitner, O.: Einführung in die Molekularbiologie. Springer Fachmedien, Wiesbaden 2018
- Dülligen, M., Kirov, A., Unverricht, H.: Hygiene und medizinische Mikrobiologie. Schattauer, Stuttgart 2016
- Gries, O., Ly, T.: Infektologie - Kompendium humanpathogener Infektionskrankheiten und Erreger. Springer, Berlin 2019
