Corticosteroide
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer. nat. Frank Meyer
Letzte Aktualisierung am: 27. Juni 2024Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Medikamente Corticosteroide
Corticosteroide, oder auch Kortikoide oder Steroidhormone sind körpereigene Hormone. Ein Ungleichgewicht in Form eines Mangels oder auch einer Überproduktion kann schwerwiegende Folgen für den menschlichen Organismus haben.
Inhaltsverzeichnis |
Was sind Corticosteroide?
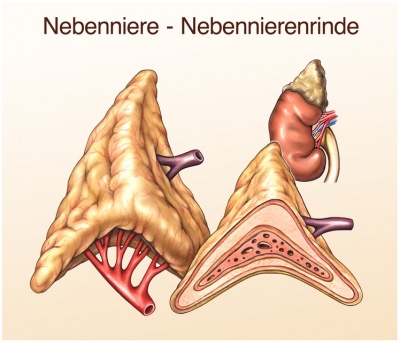
Corticosteroide werden in der Nebennierenrinde produziert und sind körpereigene Hormone. Sie sind eine von ca. 50 Gruppen der in Nebennierenrinde gebildeten Steroidhormonen.
Die ständige Produktion ist für den Körper lebensnotwendig. Seit ca. 40 Jahren werden beispielsweise das wichtige Kortison sowie kortisonähnliche Substanzen künstlich hergestellt. Sie sind hormonähnlich und weisen eine weitaus stärkere Wirkung auf als durch den Körper produzierte Corticosteroide.
Das wohl bekannteste Corticosteroid ist das Kortison. Es reguliert im Körper zahlreiche Stoffwechselvorgänge. Künstlich hergestellt, galt es lange als „Wunderarznei“ gegen sämtliche Krankheiten. Heute weiß man um seine Wirkungen, aber auch Nebenwirkungen und setzt Kortison weitaus vorsichtiger ein.
Geschichte & Entwicklung
Die Entdeckung und Entwicklung von Corticosteroiden begann im frühen 20. Jahrhundert. 1901 isolierten Takamine Jōkichi und Keizo Uenaka das Hormon Adrenalin aus den Nebennieren, was den Weg für die Forschung an Nebennierenhormonen ebnete. In den 1930er Jahren führten Edward Calvin Kendall und Tadeusz Reichstein unabhängig voneinander Forschungen zur Nebennierenrinde durch und isolierten verschiedene Steroidhormone, darunter Cortison.
Kendall und Philip Showalter Hench von der Mayo Clinic entdeckten 1948 die entzündungshemmenden Eigenschaften von Cortison, indem sie es erfolgreich zur Behandlung von rheumatoider Arthritis einsetzten. Dies führte zu einer Revolution in der Behandlung von entzündlichen Erkrankungen.
In den folgenden Jahren wurde Cortison synthetisch hergestellt, was die Verfügbarkeit und den Einsatz von Corticosteroiden erheblich erweiterte. Die 1950er Jahre sahen die Einführung von Prednison und Prednisolon, die eine stärkere entzündungshemmende Wirkung und geringere Nebenwirkungen als Cortison hatten. Die Weiterentwicklung von Corticosteroiden führte zur Entwicklung verschiedener Formen, darunter topische, inhalative und injizierbare Präparate.
Diese Medikamente wurden für eine Vielzahl von Erkrankungen, von Asthma und Allergien bis hin zu Autoimmunerkrankungen und Hauterkrankungen, eingesetzt. Die Forschung an Corticosteroiden hat sich seitdem auf die Verbesserung der Wirksamkeit und Reduzierung der Nebenwirkungen konzentriert, was sie zu einem grundlegenden Bestandteil der modernen Medizin gemacht hat.
Medizinische Anwendung, Wirkung & Gebrauch
Corticosteroide werden unter anderem zur Behandlung von Asthma, Ekzemen, Epilepsien, Neurodermitis, rheumatischen Erkrankungen, chronisch entzündlichen Darmerkrankungen, bestimmten Chemotherapien sowie bei verschiedensten Hauterkrankungen (z.B. Schuppenflechte) eingesetzt.
Vor allem die Glucocorticoide zeigen bei Immunerkrankungen und Notfallsituationen eine erhebliche Wirkung. Vor allem bei therapeutischen Anwendungen spielen sie eine große Rolle. So kann bei der Einnahme eine Blockade gegen entzündliche Vorgängen aufgebaut werden. Zusätzlich unterdrücken sie die Bildung von Bindegewebe und stabilisieren den Kreislauf im Falle eines Schocks. Im Körper regen sie die Produktion von Magensäure an und wirken auf das Immunsystem.
Natürliche Corticosteroide sind, gegenüber den künstlich hergestellten Corticosteroiden, weitaus schwächer. Bei gleicher Arzneimittelkonzentration binden sie sich zudem leichter an Rezeptoren. Corticosteroide haben zudem eine antientzündliche, antiallergische und immunsuppressive Wirkung. Bei der Gabe von Corticosteroiden, insbesondere Glucocorticoide, ist größte Achtsamkeit geboten. Aufgrund ihrer hohen Wirksamkeit, sollte eine Einnahme nur nach sorgfältiger Prüfung, möglichst niedriger Dosis und über kurze Zeit gegeben werden.
Ist eine Langzeitbehandlung mit Corticosteroiden notwendig, muss die Dosis sowie die exakte Einnahme unbedingt eingehalten werden. Patienten sollten weder die Dosis verändern noch die Therapie eigenmächtig abbrechen. Dies kann zu einem akuten Rückfall führen. Die Anwendung von Corticosteroiden kann in Form von Tabletten, Infusionen und Spritzen sowie Salben, Cremes und Sprays erfolgen.
Hauterkrankungen werden mit Salben oder Cremes behandelt. Bei entzündlichen Erkrankungen wie Gefäßentzündungen, Immunkrankheiten, Asthma oder Krebs erfolgt die Therapie durch Verabreichung des Medikaments.
Pflanzliche, natürliche & pharmazeutische Corticosteroide
Corticosteroide werden in drei Gruppen eingeteilt. Entscheidend für die Einteilung sind ihre biologische Wirkung und der Bildungsort. Unterschieden wird in Mineralcorticoide (z.B. Aldosteron), welche ebenfalls in der Nebennierenrinde gebildet werden und den Kalium-Natrium Haushalt und somit den Wassergehalt des Körpers regeln, Glucocorticoide (z.B. Cortison) und Steroidhormone (Androgen und Östrogen).
Glucocorticoide erfüllen wichtige Aufgaben im Glucose-, Lipid- und Proteinstoffwechsel. Ein Mangel kann zu einer glucocorticoidinduzierten Osteoporose führen. Aus diesem Grund ist bei der Einnahme auf einen vermehrte Zufuhr mit Vitamin D, Vitamin C und K, sowie Magnesium und Zink zu achten. Vor allem der Bedarf an Vitamin D und C, wird durch die Gabe von Glucocorticoiden stark erhöht. Omega-3- Fettsäuren hingegen können den Bedarf an Glucocorticoiden senken. Dies sollte grundsätzlich in Verbindung mit einer speziell abgestimmten Ernährung erfolgen.
Ausgangsstoff aller Corticosteroide ist Cholesterin. Zu den synthetischen Corticosteroide gehört unter anderem Prednison und Prednisonol. Corticosteroide werden in der Leber umgewandelt und anschließend über den Urin und die Gallenflüssigkeit ausgeschieden.
Risiken & Nebenwirkungen
Vor allem bei längerer, wie auch einer zu hohen Dosis, kann es zu Nebenwirkungen kommen. Werden dem Körper künstliche Corticosteroide zugeführt, führt dies zu einem Rückgang bzw. der Einstellung der körpereigenen Produktion. Durch den Eingriff in den Glucosestoffwechsel kann es zu Veränderungen des Fettstoffwechsels (Stammfettsucht, Mondgesicht) kommen.
Nicht selten treten zudem Geschwüre im Magen-Darm- Bereich sowie Wundheilungsstörungen auf. Ein großes Risiko besteht für zentralnervöse Funktionen. So kann es unter Umständen zu einer Drucksteigerung oder Linsentrübung des Auges kommen. Mit Bedacht eingesetzt und bei regelmäßiger Kontrolle, steht einer längeren Einnahme von Kortison sowie anderen Corticosteroide nichts im Wege.
Anwendung & Sicherheit
Corticosteroide werden zur Behandlung einer Vielzahl von Erkrankungen eingesetzt, darunter Entzündungen, Allergien, Asthma, Autoimmunerkrankungen und Hauterkrankungen. Sie können in verschiedenen Formen verabreicht werden, einschließlich oral, topisch, inhalativ und injizierbar. Die genaue Anwendung hängt von der Erkrankung ab.
Bei Asthma werden beispielsweise inhalative Corticosteroide verwendet, um die Atemwege zu beruhigen und Entzündungen zu reduzieren. Bei Hauterkrankungen kommen topische Cremes oder Salben zum Einsatz, während orale Corticosteroide bei systemischen Entzündungen und Autoimmunerkrankungen verschrieben werden.
Die Sicherheit der Anwendung von Corticosteroiden ist ein wichtiger Aspekt. Langfristige oder hochdosierte Anwendung kann zu Nebenwirkungen wie Gewichtszunahme, Bluthochdruck, Osteoporose, erhöhtem Infektionsrisiko und hormonellen Ungleichgewichten führen. Daher ist es entscheidend, dass die Dosierung und Dauer der Behandlung sorgfältig überwacht werden. Ärzte passen die Therapie individuell an und versuchen, die niedrigste wirksame Dosis zu verwenden.
Die Qualitätskontrolle bei der Herstellung von Corticosteroiden ist streng reguliert, um Sicherheit und Wirksamkeit zu gewährleisten. Hersteller müssen strenge Vorschriften und Standards einhalten, die von Gesundheitsbehörden wie der EMA (European Medicines Agency) festgelegt werden.
Dazu gehören Tests auf Reinheit, Wirksamkeit und Stabilität des Produkts sowie regelmäßige Inspektionen der Herstellungsanlagen. Diese Maßnahmen gewährleisten, dass die Medikamente sicher und zuverlässig für Patienten verfügbar sind.
Alternativen
Es gibt mehrere Alternativen zu Corticosteroiden, die je nach Erkrankung und Patientenprofil eingesetzt werden können. Zu den häufigsten Alternativen gehören nichtsteroidale Antirheumatika (NSAR), Immunsuppressiva, Biologika und Antihistaminika.
NSAR wie Ibuprofen und Naproxen werden häufig zur Behandlung von Entzündungen und Schmerzen eingesetzt, insbesondere bei Erkrankungen wie Arthritis. Sie haben den Vorteil, keine hormonellen Nebenwirkungen zu verursachen, können jedoch Magen-Darm-Probleme und Nierenschäden hervorrufen.
Immunsuppressiva wie Methotrexat und Azathioprin werden bei Autoimmunerkrankungen verwendet. Sie unterdrücken das Immunsystem und können entzündliche Reaktionen verringern. Diese Medikamente haben jedoch ein erhöhtes Risiko für Infektionen und erfordern regelmäßige Überwachung.
Biologika sind eine relativ neue Klasse von Medikamenten, die gezielt bestimmte Komponenten des Immunsystems blockieren. Beispiele sind Infliximab und Adalimumab, die bei rheumatoider Arthritis und anderen entzündlichen Erkrankungen eingesetzt werden. Biologika sind oft wirksamer und haben spezifischere Wirkmechanismen, können jedoch teuer sein und ebenfalls das Infektionsrisiko erhöhen.
Antihistaminika wie Cetirizin und Loratadin werden hauptsächlich bei allergischen Reaktionen eingesetzt. Sie blockieren die Wirkung von Histamin und sind besonders effektiv bei Allergien, haben aber keine starken entzündungshemmenden Eigenschaften wie Corticosteroide.
Andere Therapieformen wie Physiotherapie, Akupunktur und Ernährungsumstellungen können ebenfalls hilfreich sein, insbesondere bei chronischen Erkrankungen. Diese Ansätze haben den Vorteil, weniger systemische Nebenwirkungen zu haben, erfordern jedoch oft eine längere Behandlungsdauer und eine ganzheitliche Betrachtung des Patienten.
Forschung & Zukunft
Aktuelle Trends in der Forschung zu Corticosteroiden umfassen eine verstärkte Untersuchung ihrer präziseren Anwendung und die Entwicklung neuer Formulierungen zur Minimierung von Nebenwirkungen. Ein wesentlicher Fokus liegt auf der gezielten Verabreichung, um systemische Effekte zu reduzieren. Mikronisierte und liposomale Formulierungen sowie nanotechnologische Ansätze verbessern die Bioverfügbarkeit und Zielgenauigkeit von Corticosteroiden.
Ein weiterer Trend ist die Entwicklung selektiver Glukokortikoidrezeptor-Agonisten (SEGRAs), die entzündungshemmende Effekte beibehalten, aber weniger Nebenwirkungen haben als traditionelle Corticosteroide. Diese neuen Verbindungen könnten besonders bei chronischen Erkrankungen wie rheumatoider Arthritis und Asthma von Vorteil sein.
In der Behandlung von Hautkrankheiten wie Psoriasis und Ekzemen wird die Verwendung von Corticosteroiden in Kombination mit anderen Wirkstoffen erforscht. Dies soll die Wirksamkeit erhöhen und das Risiko von Nebenwirkungen wie Hautatrophie reduzieren. Auch die Anwendung von Corticosteroiden in Form von Schäumen, Gelen und anderen topischen Darreichungsformen wird untersucht, um eine bessere Hautpenetration und Patientenadhärenz zu erreichen.
In der Onkologie wird die Rolle von Corticosteroiden bei der Behandlung von Nebenwirkungen der Krebsbehandlung und als unterstützende Therapie bei bestimmten Krebsarten weiter erforscht. Hierbei werden auch Kombinationstherapien mit immunmodulierenden Wirkstoffen untersucht, um synergistische Effekte zu nutzen und die Lebensqualität der Patienten zu verbessern.
Zusätzlich wird der Einsatz von Corticosteroiden bei der Behandlung von COVID-19 intensiv untersucht, insbesondere in Bezug auf die Dosis und den Zeitpunkt der Verabreichung, um die Sterblichkeit bei schwer erkrankten Patienten zu reduzieren.
Quellen
- "Goodman & Gilman's The Pharmacological Basis of Therapeutics" von Laurence Brunton, Randa Hilal-Dandan, und Bjorn Knollmann
- "Rang & Dale's Pharmacology" von Humphrey P. Rang, Maureen M. Dale, James M. Ritter, und Rod J. Flower
- "Basic and Clinical Pharmacology" von Bertram Katzung, Anthony Trevor